POCUS no Derrame Pleural
A ultrassonografia à beira do leito (POCUS) cada vez mais faz parte da avaliação na emergência. Todo dia a técnica é aprimorada e incorporada nos atendimentos. Um artigo do British Medical Journal (BMJ) publicado em janeiro de 2023 trouxe alguns pontos da abordagem do derrame pleural com POCUS [1]. Aproveitamos para revisar esse tópico aqui no Guia.
Princípios do POCUS pulmonar
O POCUS pulmonar permite a identificação imediata das patologias pulmonares e reduz os riscos associados a procedimentos como a toracocentese.
A formação da imagem no ultrassom depende do contato da onda sonora com o meio físico. O ar presente no pulmão impede a propagação da onda, dificultando a formação de imagem. Assim, o POCUS pulmonar depende da identificação da pleura e dos artefatos gerados pela sua imagem.
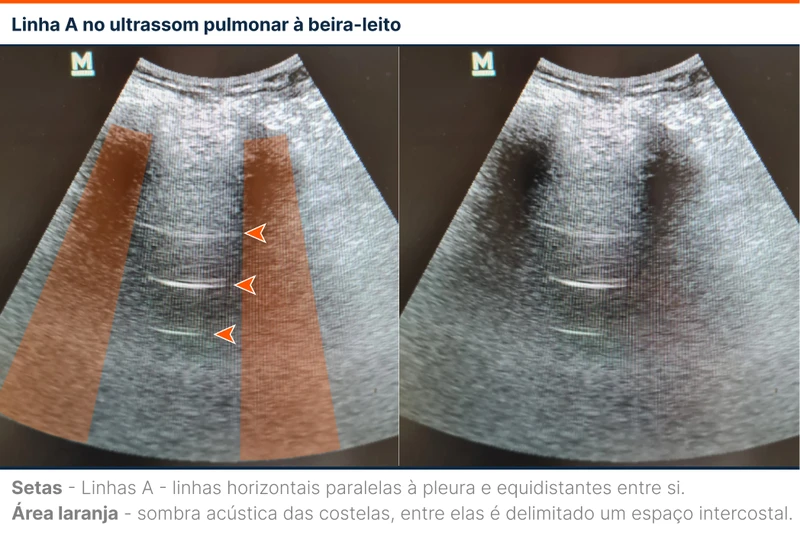
As linhas A e B são dois artefatos gerados pela pleura e comumente encontrados no POCUS. A linha A é um achado normal caracterizado por linhas horizontais paralelas à pleura e equidistantes entre si (figura 1). A linha B é um achado patológico que indica edema intersticial. A linha B é definida por algumas características (figura 2):
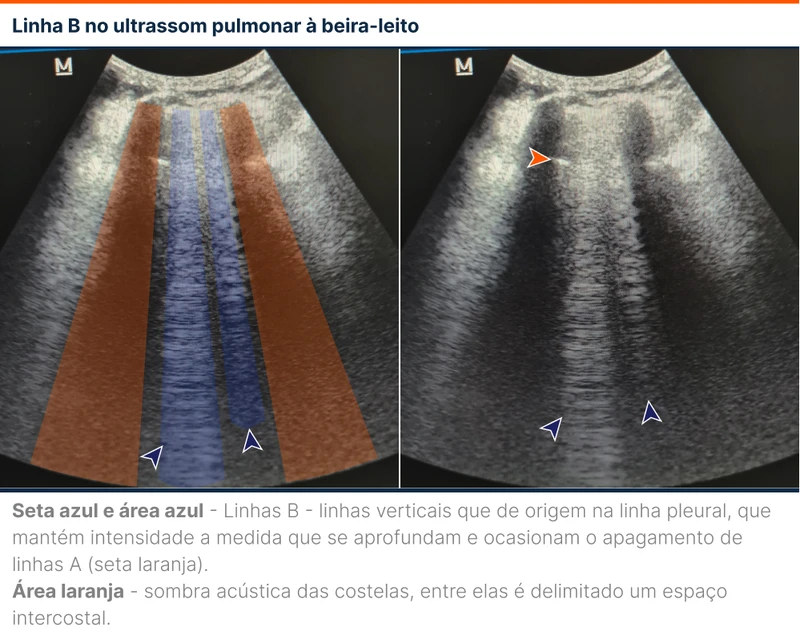
- Verticais
- Hiperecogênicas
- Origem a partir da linha pleural
- Apagam a linha A
- Não perdem intensidade à medida que se aprofundam na imagem
- Movem-se com o deslizamento do pulmão
- Similares a cauda de cometa
Como fazer o POCUS do pulmão?
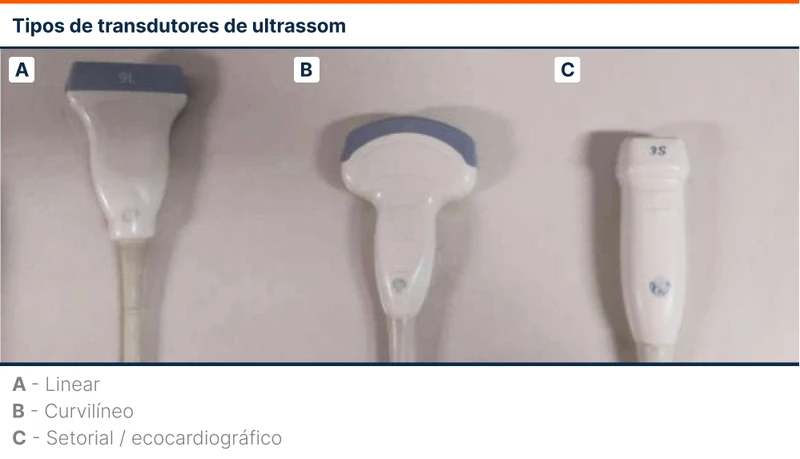
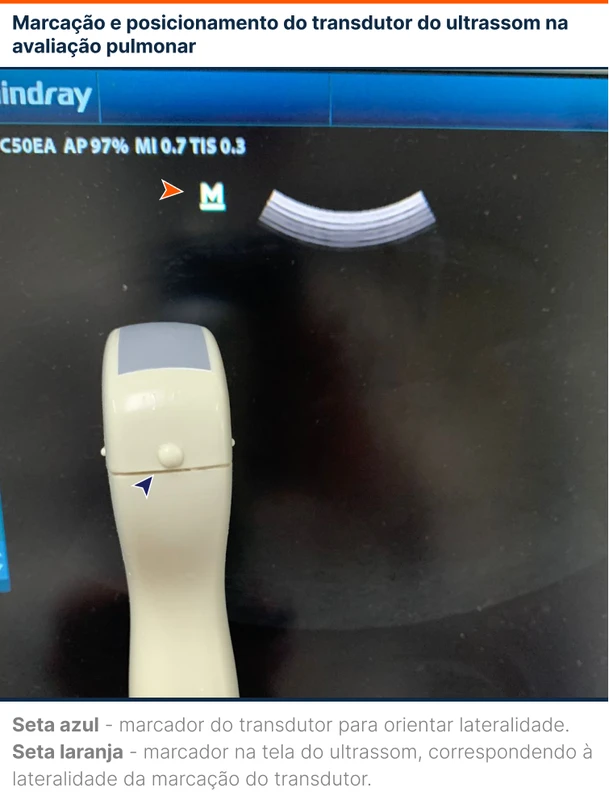
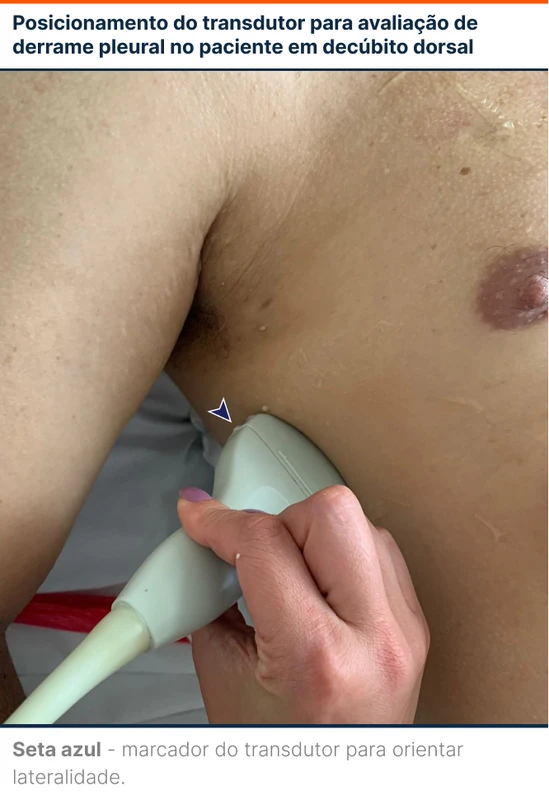
O transdutor (probe) indicado para avaliação pulmonar é o curvilíneo (figura 3), permitindo boa penetração na parede torácica e parênquima pulmonar. O probe linear pode ser usado, mas por ter penetração inferior sua avaliação fica restrita à pleura. O transdutor ecocardiográfico tem uma penetração profunda no pulmão entre os espaços intercostais, porém com espaço de imagem limitado. Todo transdutor possui uma marcação em um dos lados para orientar a lateralidade da imagem (figura 4).
Alguns protocolos foram elaborados para sistematizar a avaliação pulmonar. Um dos mais conhecidos é o protocolo Bedside lung ultrasound in emergency (BLUE), que tem como objetivo avaliar rapidamente o paciente com insuficiência respiratória na emergência [2].
O artigo do BMJ ressalta o uso do POCUS na identificação de algumas causas de dispneia no pronto socorro, em especial três situações:
- Pneumotórax
- Síndromes intersticiais - edema pulmonar e consolidação
- Derrame pleural
POCUS no derrame pleural
Ao procurar derrame pleural (DP) no POCUS pulmonar, deve-se posicionar o transdutor na linha axilar média com o indicador na direção cefálica (figura 5).
Se não existir derrame pleural, a imagem mostra o diafragma como uma linha curva hiperecogênica móvel com a respiração. O pulmão acima do diafragma desloca-se na direção crânio-caudal com a respiração, gerando o sinal da cortina (veja um video sobre o sinal da cortina).
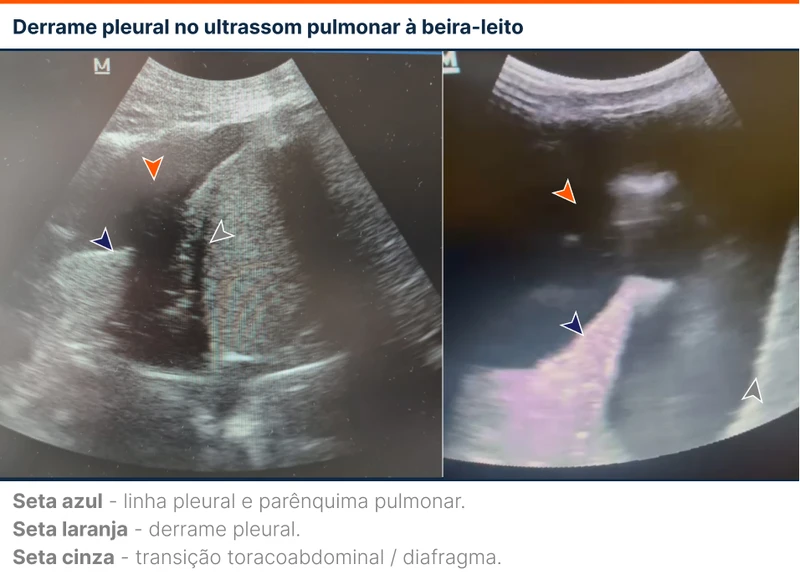
O DP é visualizado como uma imagem anecóica (de cor preta) que fica entre a parede torácica e a linha pleural, sendo mais fácil identificá-lo nas posições pendentes do tórax (figura 6). O DP faz o sinal da cortina desaparecer, fazendo surgir o sinal da espinha. O sinal da espinha é a visualização da vértebra torácica acima do diafragma, um sinal sempre patológico (veja o sinal da espinha aqui). Em pacientes sem DP, o ar do pulmão impede a visualização das vértebras, sendo vistas apenas no abdome.
A sensibilidade e especificidade do POCUS na identificação do DP são respectivamente 93% e 96%, valores superiores ao exame físico e à radiografia de tórax.
Algumas manobras ajudam na avaliação do DP:
- “Respirar fundo e segurar”
- As sombras das costelas podem dificultar a visualização do diafragma. Para minimizar, pede-se ao paciente para “respirar fundo e segurar”, deslocando o diafragma caudalmente e melhorando a imagem.
- Colocar o probe oblíquo ao espaço intercostal
- Ao colocar o transdutor na linha axilar média, deve-se posicioná-lo entre as costelas de forma oblíqua, permitindo visualizar o DP sem a interface das costelas.
Estimativa do volume do DP
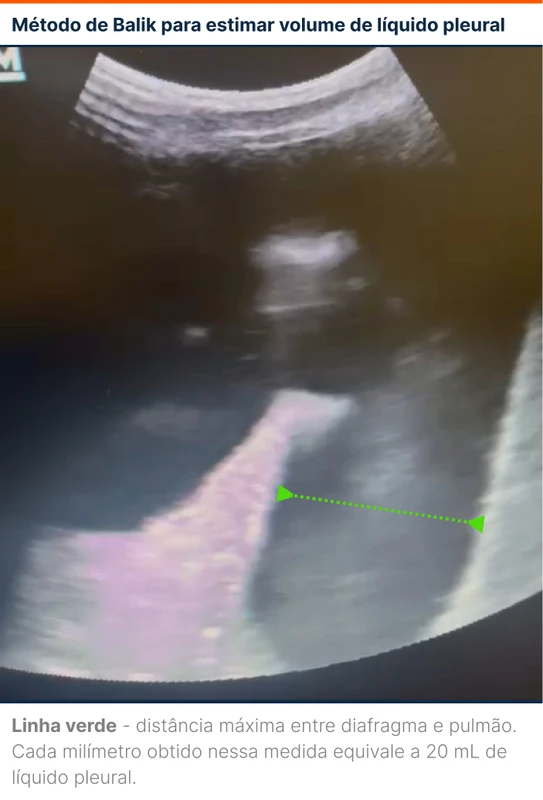
Um dos meios utilizados para estimativa da quantidade de líquido pleural é o método de Balik [3]. Nessa técnica, o paciente fica em decúbito dorsal com inclinação de 15° em relação ao plano. Coloca-se o transdutor na linha axilar posterior e mede-se a distância máxima entre o pulmão e o diafragma. A distância máxima é obtida congelando a imagem na expiração. Cada milímetro obtido nessa medição equivale a 20 ml de líquido pleural (figura 7).
Aproveite e leia:
Caso Clínico #23
Mulher de 30 anos procura o pronto-socorro por dispneia há duas semanas associada a tosse seca.
Fluidos, Fluido-Responsividade e Fluido-Tolerância
A administração de fluidos é uma intervenção que passou por mudanças significativas nas últimas décadas. Antes feita de maneira liberal e genérica, atualmente busca-se guiar essa terapia por parâmetros que possam minimizar o risco e aumentar o benefício. Essa revisão aborda o paradigma atual da fluidoterapia.
Medicamentos na Parada Cardiorrespiratória (PCR)
A parada cardiorrespiratória é um momento crítico em que pode ocorrer uma sobrecarga de raciocínio. Pode ser difícil relembrar quais medicamentos são possíveis de realizar na PCR e em que momentos eles estão indicados. Nesse tópico, iremos revisar as evidências e como fazer os medicamentos na PCR.
Fentanil na Intubação de Sequência Rápida
O papel do fentanil na intubação de sequência rápida é motivo de debate. Será que é benéfico utilizar essa droga antes das outras medicações? Esse tópico revisa as evidências sobre o tema.
Eutireoideo Doente e Função Tireoidiana no Paciente Hospitalizado
A análise da função tireoidiana sofre muitas interferências no paciente hospitalizado, dificultando a interpretação clínica. A alteração dos exames tireoidianos em uma doença sistêmica não tireoidiana é denominada síndrome do eutireoideo doente. Esse tópico revisa o tema.
