Diretriz de Insuficiência Hepática Aguda e Crônica Agudizada
A Society of Critical Care Medicine (Sociedade de Medicina Intensiva, em tradução livre) publicou uma nova diretriz de cuidados do paciente com insuficiência hepática crônica descompensada e insuficiência hepática aguda [1]. Este tópico revisa as principais recomendações da diretriz.
Sobre a diretriz e conceitos
A sociedade de medicina intensiva (SCCM) atualizou as diretrizes de cuidado do paciente com insuficiência hepática e as dividiu em duas partes. A primeira parte foi publicada em 2020 e foca em alterações cardiovasculares, pulmonares, hematológicas e renais da insuficiência hepática [2]. A segunda parte foi publicada esse ano e é direcionada para doenças infecciosas, alterações gastrointestinais, neurológicas e cuidados relacionados a transplantes do paciente com insuficiência hepática.
O painel de especialistas avaliou 31 perguntas sobre o tema e graduou as respostas em recomendação forte ou fraca - as recomendações fracas podem ser lidas como sugestões. Das 31 respostas, cinco foram classificadas como recomendações fortes, 21 como recomendações fracas e cinco como sem resposta devido à ausência de evidência.
Três conceitos são necessários para o entendimento das recomendações:
- Cirrose (insuficiência hepática crônica) descompensada: desenvolvimento agudo de ascite, sangramento varicoso ou encefalopatia hepática em um paciente com cirrose.
- Insuficiência hepática crônica agudizada (ACLF, sigla para acute on chronic liver failure): cirrose descompensada com disfunção orgânica. Esses pacientes têm elevada mortalidade a curto prazo. A diferença de ACLF para cirrose descompensada é a presença de disfunção orgânica.
- Insuficiência hepática aguda (IHA): surgimento de encefalopatia e sinais de disfunção hepática em menos de 26 semanas desde o primeiro sinal de doença hepática, sem evidência de doença crônica. A disfunção hepática é identificada pelo aumento do tempo de protrombina ou RNI.
Hemorragia digestiva alta
A diretriz recomenda que pacientes com insuficiência hepática crônica recebam antibioticoterapia profilática se apresentarem qualquer tipo de sangramento gastrointestinal alto. Hemorragia digestiva alta é um fator de risco significativo para infecção bacteriana nesses pacientes. Após um episódio de sangramento, 45 a 66% dos pacientes desenvolvem infecções nos sete dias seguintes.
A profilaxia com antibiótico está associada a redução de mortalidade, infecções bacterianas, bacteremia e novos sangramentos [3]. O antibiótico de escolha é uma cefalosporina de terceira geração, como a ceftriaxona. A dose da profilaxia da ceftriaxona é 1 g intravenoso uma vez ao dia.
É recomendado que pacientes com sangramento gastrointestinal alto recebam inibidor de bomba de prótons (IBP). A evidência de benefício é maior para sangramento não varicoso. Contudo, em pacientes com sangramento por varizes os IBP podem reduzir a chance de novos episódios, apesar de não terem demonstrado efeito em redução de mortalidade. A diretriz recomenda o uso de IBPs em qualquer hemorragia digestiva alta em pacientes com cirrose. A diretriz não cita o tempo de uso do IBP e a dose ideal. As metanálises citadas selecionaram estudos que utilizaram dose de omeprazol ou equivalente de 20 mg a 40mg uma vez ao dia.
Também é recomendado o uso de octreotide ou somatostatina em pacientes graves que apresentam sangramento digestivo por hipertensão portal. Não é feita recomendação sobre terlipressina, pois esse medicamento não é disponível nos Estados Unidos.
A diretriz faz um posicionamento orientando que pacientes com cirrose que apresentam sangramento varicoso (confirmado ou suspeito) e estão graves devem realizar a endoscopia em até 12 horas do início dos sintomas. Esse posicionamento não caracteriza uma recomendação por não possuir evidência e ser baseado em opinião de especialistas. Uma metanálise recente não viu diferença entre fazer antes ou depois de 12 horas, porém a diretriz pontua um alto risco de viés de seleção desse estudo [4].
Peritonite bacteriana espontânea
Peritonite bacteriana espontânea (PBE) é diagnosticada quando a contagem de polimorfonucleados no líquido ascítico é ≥ 250 células/mm3, a cultura vem positiva e o paciente não apresenta sinais de peritonite secundária. Os sintomas podem envolver febre, dor abdominal e alteração do nível de consciência, porém a clínica não é confiável. A paracentese deve ser realizada sempre que um paciente com cirrose procura assistência hospitalar, mesmo naqueles com baixa suspeita de PBE.
A diretriz recomenda que pacientes com ACLF e peritonite bacteriana espontânea recebam albumina. Essa intervenção reduz o risco de lesão renal aguda e mortalidade [5]. Isso deve ser realizado assim que o diagnóstico de PBE for feito, mesmo se o paciente não apresentar sinais de hipovolemia ou má perfusão. A dose da albumina 1.5 g/kg de peso corporal no primeiro dia e 1 g/kg de peso corporal no terceiro dia (ambas as doses não ultrapassando 100 g) [6].
A escolha do antibiótico para tratar PBE deve levar em conta dados epidemiológicos locais. A diretriz alerta para o aumento de casos de bactérias multirresistentes, como Staphylococcus aureus resistente a meticilina (MRSA), Enterococcus resistente a vancomicina (VRE) e gram negativos com betalactamases de espectro estendido (ESBL). Os autores recomendam antibioticoterapia de amplo espectro em pacientes com infecções graves ou nosocomiais, levando em conta epidemiologia local.
Outras sugestões da diretriz
Também há perguntas relacionadas a alterações neurológicas e peritransplantes em pacientes com ACLF e ALF. Nenhuma das respostas relacionadas a esses temas foram classificadas como recomendação forte.
A diretriz sugere o uso de lactulona, rifaximina ou LOLA (L-ornitina L-aspartato) para o tratamento de encefalopatia hepática, apenas em pacientes com cirrose. Em pacientes com insuficiência hepática aguda, não há evidência do uso desses medicamentos que permita fazer uma recomendação ou sugestão. A diretriz sugere que pacientes com ALF e com hiperamonemia podem ser tratados com plasmaferese.
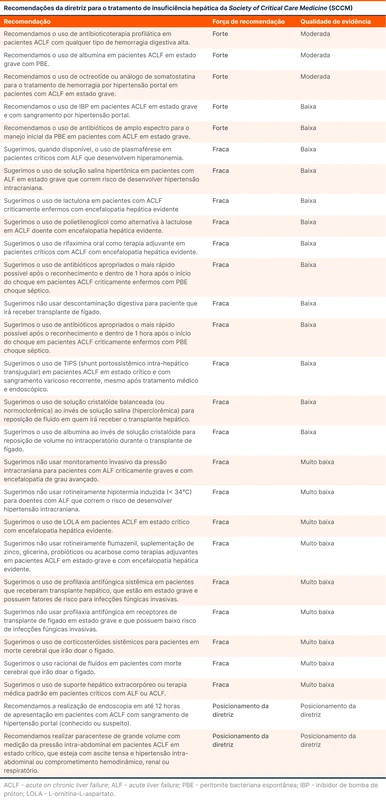
As outras sugestões você pode ver na tabela 1.
Aproveite e leia:
Indicação de Hemocultura e Desabastecimento de Frascos
A empresa Becton Dickinson (BD), fabricante de frascos de hemocultura, anunciou em junho de 2024 a possibilidade de desabastecimento desse produto. A Infectious Disease Society of America (IDSA) e a Sociedade Brasileira de Infectologia (SBI) publicaram recomendações para lidar com a falta de frascos de hemocultura. Esse tópico revisa as indicações de quando coletar hemoculturas, detalhes da coleta e estratégias para minimizar o impacto do desabastecimento.
Meningite Tuberculosa
A minoria dos pacientes com tuberculose tem manifestações no sistema nervoso central (SNC), porém essa apresentação tem mortalidade elevada e incide em uma população vulnerável. Em outubro de 2023, foi publicado no New England Journal of Medicine um estudo avaliando a dexametasona na meningite tuberculosa em pessoas com HIV. Esse tópico revisa o tema e traz os resultados do estudo.
Ventilação Não Invasiva (VNI)
A ventilação mecânica invasiva é essencial no manejo de formas graves de insuficiência respiratória. Contudo, está associada às complicações da intubação e da própria ventilação invasiva. Nesse contexto surge a ventilação não invasiva (VNI), uma tentativa de manejar insuficiência respiratória sem esses riscos. Essa revisão traz as aplicações de VNI, assim como a evidência sobre seu uso, complicações e aspectos técnicos.
Caso Clínico #24
Homem de 68 anos internado devido um AVC, começa a apresentar hipoxemia.
Hipomagnesemia
Hipomagnesemia é um distúrbio eletrolítico comum, podendo ocorrer em até 10% dos pacientes em enfermaria e 65% daqueles em terapia intensiva. Um estudo publicado em 2023 revisou estratégias de reposição intravenosa de magnésio. Este tópico foca na avaliação e tratamento da hipomagnesemia e traz os resultados do estudo
