Hiperaldosteronismo Primário
Em abril de 2022, o British Medical Journal (BMJ) lançou uma revisão sobre hiperaldosteronismo primário (HP). Indo da investigação ao tratamento, o artigo coloca em pauta o porquê de ser uma condição tão subdiagnosticada [1]. Trazemos aqui os principais pontos.
O que é hiperaldosteronismo primário?
O hiperaldosteronismo primário (HP) é caracterizado pela produção inapropriadamente alta de aldosterona, independente dos níveis de renina. Isso aumenta a reabsorção de sódio e causa hipertensão.
Estima-se uma prevalência de HP de 3,2 a 12,7% entre pacientes com diagnóstico de hipertensão na atenção primária [2], sendo maior em pacientes com hipertensão resistente - chegando até 22% [3]. Apesar da alta prevalência, HP é uma doença subdiagnosticada.
Qual o motivo do subdiagnóstico?
Em geral, o rastreio de HP é indicado em pacientes com hipertensão resistente ou com hipertensão e hipocalemia. O subdiagnóstico pode ser decorrente dos seguintes motivos:
- Baixa taxa de rastreio em pacientes com hipertensão resistente - 2,1% em um registro americano [4].
- HP é mais comum em pacientes com hipertensão resistente, porém pode estar presente em qualquer faixa de hipertensão [5].
- Hipocalemia não é tão frequente quanto se pensa - apenas 9 a 37% dos casos apresentam hipocalemia.
- Apesar de sintomas como fraqueza muscular, cãibras, parestesias, palpitações e poliúria estarem associados, são infrequentes e inespecíficos. A maioria dos pacientes é assintomática.
Pacientes com HP, quando comparados com pacientes com hipertensão essencial, apresentam maior risco de AVC, doença coronariana, fibrilação atrial e insuficiência cardíaca, mesmo quando ajustado para os níveis de hipertensão [6].
Como fazer o diagnóstico?
O rastreio deve ser considerado em:
- Hipertensão resistente - Controle pressórico inadequado com 3 medicamentos, sendo um deles um diurético.
- Hipertensão moderada a grave - ≥140/90 mmHg.
- Hipertensão com massa adrenal incidental.
- Hipertensão com hipocalemia.
O teste de rastreio de escolha é a relação aldosterona-renina plasmática (RAR), sendo que a sensibilidade e especificidade variam conforme alguns limiares (tabela 1).
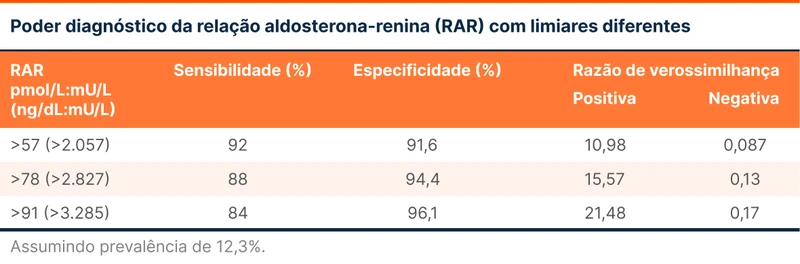
Alguns cuidados que devemos tomar para a realização da RAR:
- RAR é afetada pela maioria dos anti-hipertensivos utilizados rotineiramente (tabela 2).
- A coleta deve ser realizada 2 horas após despertar e ter deambulado, com ao menos 15 minutos de descanso antes da coleta.
- Doença renal crônica tende a reduzir os níveis de renina, podendo falsear a RAR para cima.
- Doença renovascular tende a aumentar a renina plasmática, tendendo a falsear a RAR para baixo.
- Manter potássio entre 4,0-5,0 mmol/L, visto que hipocalemia por ocasionar RAR falso-negativo.

Apesar de um teste imperfeito, duas medidas negativas em dias diferentes ajudam a excluir HP.
Em casos de RAR positivo, deve-se preferir encaminhar ao especialista para testes confirmatórios (teste de infusão com salina, teste de supressão com fludrocortisona ou teste de sobrecarga oral de sódio).
Como manejar?
Após o diagnóstico, precisamos estabelecer a etiologia. As duas principais causas de HP são: adenoma de adrenal e hiperplasia adrenal.
Os testes de escolha para investigação são tomografia computadorizada de adrenal (avalia a presença de adenoma) e amostra venosa adrenal (avalia se a produção de aldosterona é uni ou bilateral).
Em casos de adenomas produtores de aldosterona unilaterais, a terapia de escolha é a adrenalectomia unilateral.
Em pacientes com doença adrenal bilateral, a terapia de escolha são os antagonistas dos receptores de mineralocorticoides. A medicação de escolha é a espironolactona, iniciada em doses de 12,5 a 25mg, com doses máximas de 100 a 400mg por dia [7]. Em casos de efeitos colaterais importantes (ginecomastia, mastodinia, redução da libído, alterações menstruais), pode-se optar pela eplerenona.
A meta de tratamento é a normalização da pressão, da hipocalemia e da concentração de renina.
Aproveite e leia:
Diretriz Americana de Insuficiência Cardíaca de Fração de Ejeção Preservada
O Colégio Americano de Cardiologia (ACC) lançou em 2023 uma diretriz sobre insuficiência cardíaca de fração de ejeção preservada (ICFEP). Esse documento faz parte de uma iniciativa para criação de diretrizes com abordagens práticas. Esse tópico resume as principais informações da publicação.
Hipotireoidismo Subclínico
O hipotireoidismo subclínico está presente em cerca de 10% dos adultos e está relacionado com aumento do risco cardiovascular. O manejo adequado depende da idade do paciente e valores de TSH, além de outras características. Este tópico aborda o diagnóstico e o manejo dessa condição.
Guia Prático de Doença Hepática Gordurosa Não Alcoólica
Em janeiro de 2023, a American Association for the Study of Liver Diseases (AASLD) publicou recomendações sobre avaliação e manejo da doença hepática gordurosa não alcoólica (nonalcoholic fatty liver disease - NAFLD). Esse tópico revisa os principais pontos da diretriz.
Tratamento de COVID-19 Ambulatorial
A COVID-19 ainda é a maior causa de síndrome respiratória aguda grave no Brasil em 2024, ressaltando a importância da busca por um tratamento eficaz. O nirmatrelvir/ritonavir (paxlovid®) diminui o risco de hospitalização em pacientes não vacinados, mas o benefício em pacientes vacinados ainda é incerto. Em abril de 2024 foi publicado no New England Journal of Medicine (NEJM) um estudo que avalia a medicação em pacientes vacinados. Esse tópico revisa o tratamento ambulatorial de COVID-19, assim como o isolamento domiciliar e as recomendações sobre vacinação.
Insulinização no Diabetes Mellitus Tipo 2
Esta revisão traz os principais conceitos e atualizações sobre a insulinoterapia no diabetes mellitus tipo 2 (DM2).
