Reposição de Testosterona e Risco Cardiovascular
O uso de testosterona tem controvérsias, entre elas a relação a complicações cardiovasculares. Em julho de 2023 o New England Journal of Medicine publicou os resultados do estudo TRAVERSE, que avaliou a segurança do uso de testosterona em homens com mais de 45 anos com hipogonadismo [1]. Este tópico revisa o tema e traz os resultados da publicação.
Quando e como indicar a reposição de testosterona?
A reposição de testosterona tem indicação no tratamento de duas condições: hipogonadismo masculino associado a deficiência de testosterona e incongruência de gênero.
O hipogonadismo masculino é definido por [2]:
- Distúrbio da espermatogênese OU
- Sinais e sintomas de hipoandrogenismo (tabela 1) associados a pelo menos duas dosagens de testosterona sérica (total ou livre) abaixo do limite inferior da normalidade.

Em pacientes com distúrbio de espermatogênese isolado, a testosterona exógena pode atingir níveis intratesticulares insuficientes, além de inibir a secreção fisiológica de FSH e LH, agravando a infertilidade [2].
Não há respaldo das diretrizes ou sociedades de especialidades para a reposição de testosterona em mulheres [2]. A prescrição de testosterona para fins estéticos e de performance é proibida no Brasil (veja aqui o posicionamento da Sociedade Brasileira de Endocrinologia e Metabologia, carta conjunta das sociedades ao CFM e a resolução do CFM Nº 2.333, de 2023).
A investigação inicial do hipogonadismo é feita com a dosagem da testosterona total sérica (fluxograma 1). A coleta deve ser realizada em jejum, no período da manhã. Níveis menores que 250 a 300 ng/dL devem ser confirmados com nova dosagem, repetida no mesmo laboratório e com a mesma metodologia [2].
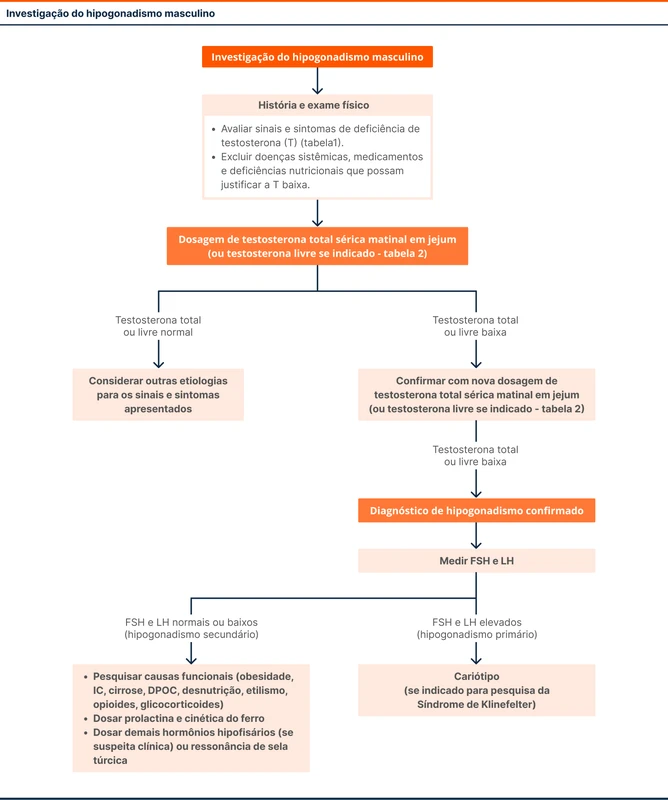
Pacientes com as condições da tabela 2 podem ter alteração da concentração de globulina ligadora de hormônios sexuais (SHBG, de sex hormone-binding globuline), o que prejudica a avaliação da testosterona total. Nesses casos, a testosterona livre sérica é uma opção como exame inicial. A testosterona livre também pode ser dosada para auxiliar na tomada de decisão em homens com testosterona total no limite inferior da normalidade (200 a 400 ng/dL).

A dosagem de FSH e LH é feita após a confirmação da deficiência de testosterona, com o objetivo de diferenciar o hipogonadismo entre primário (testicular) e secundário (hipofisário/hipotalâmico) [2].
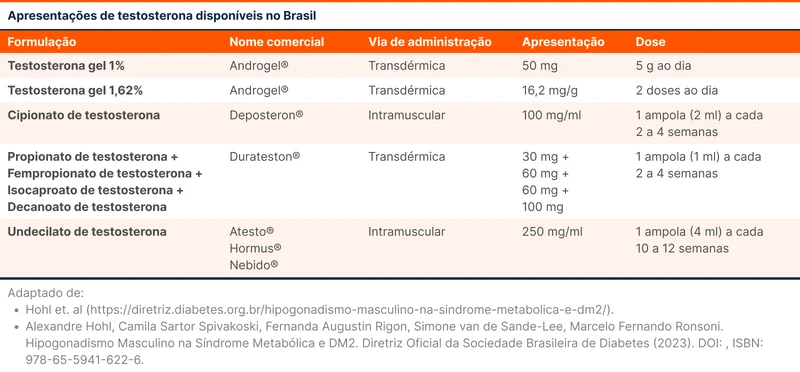
As vias transdérmica e intramuscular são preferidas para a reposição de testosterona. O metabolismo de primeira passagem hepático diminui a disponibilidade da medicação quando administrada pela via oral. As formulações disponíveis no Brasil estão listadas na tabela 3.
Testosterona e risco cardiovascular
Um estudo de 2013 encontrou um aumento de risco cardiovascular de 29% associado a reposição de testosterona em homens [3]. Essa publicação levou a outros estudos sobre o tema, mas os resultados não foram consensuais, restando dúvidas sobre o alegado aumento de risco.
Em 2015, o U.S. Food and Drug Administration (FDA) lançou uma nota exigindo a adequação de bulas de testosterona. A partir de então, eventos cardiovasculares foram adicionados à lista de possíveis efeitos colaterais da testosterona.
O estudo TRAVERSE
O TRAVERSE (Cardiovascular Safety of Testosterone-Replacement Therapy) foi um estudo de não inferioridade que avaliou a segurança cardiovascular na terapia de reposição de testosterona em homens com hipogonadismo [1]. O desfecho primário foi a ocorrência de evento cardiovascular maior (morte, acidente vascular cerebral ou infarto agudo do miocárdio).
Foram incluídos cerca de cinco mil homens de 45 a 80 anos. Todos tinham diagnóstico de hipogonadismo (baseado em sinais e sintomas e duas dosagens de testosterona total inferiores a 300 ng/dL) e antecedente de evento cardiovascular prévio ou alto risco cardiovascular. Pacientes com contraindicação à terapia de reposição hormonal foram excluídos (tabela 4).
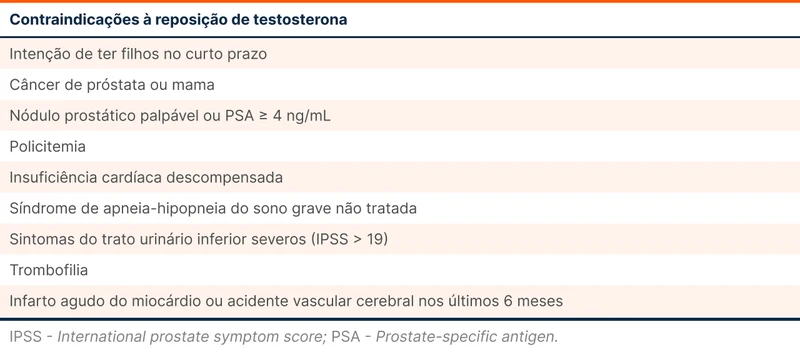
Os pacientes foram randomizados para tratamento com testosterona transdérmica gel 1,62% ou placebo. A dose da reposição de testosterona era ajustada por um algoritmo de acordo com os valores de testosterona sérica, objetivando concentrações entre 350 e 700 ng/dL. Ajustes falsos também foram feitos na posologia do gel placebo.
O estudo encontrou que a reposição de testosterona foi não inferior à placebo quanto a desfechos cardiovasculares. A incidência do desfecho primário foi de aproximadamente 7% nos dois grupos.
Outros eventos adversos também foram pesquisados. O grupo intervenção teve maior incidência de fibrilação atrial, lesão renal aguda e embolia pulmonar.
Duas características do estudo podem dificultar a extrapolação dos achados. O primeiro é o tempo de acompanhamento de 33 meses. Esse período pode ser insuficiente para determinar a segurança cardiovascular a longo prazo. A segunda é o nível de testosterona sérica após a intervenção. A mediana foi próxima ao limite inferior da normalidade (326 a 386 ng/dL), valor considerado baixo para uma população em reposição.
O estudo reforça que a reposição de testosterona em homens com hipogonadismo e alto risco cardiovascular parece segura durante o período avaliado, especialmente se as doses respeitarem o protocolo estudado.
Aproveite e leia:
Hipertensão Resistente e Baxdrostat
Hipertensão resistente afeta de 10% a 20% dos pacientes com hipertensão, levando a piores desfechos cardiovasculares. Em fevereiro de 2023, o New England Journal of Medicine publicou o estudo BrigHTN, testando a nova droga baxdrostat nessa população. Neste tópico revisamos hipertensão resistente e avaliamos o que o estudo adicionou.
Corticoides na Artrite Reumatoide
O uso de corticóides em baixas doses nos pacientes com artrite reumatoide (AR) é corriqueiro. O estudo GLORIA, recentemente publicado na revista Annals of the Rheumatic Diseases, avaliou a eficácia e segurança dessa intervenção. Vamos revisar o tema e entender o que essa evidência acrescentou.
Hipertensão no Paciente Internado
Você é chamado para ver uma paciente internada por pielonefrite que está com a pressão arterial (PA) de 182/86 mmHg. Ela está assintomática, mas você teve que ser convocado, pois os parâmetros para chamar o médico plantonista incluem PA elevada. O que fazer nessa situação?
Avaliação de Dor Torácica Estável com Angiotomografia
Em abril de 2022, o New England Journal of Medicine publicou o trabalho DISCHARGE comparando o uso de angiotomografia de coronárias com cineangiocoronariografia para avaliação de dor torácica estável. Vamos ver o que essa nova evidência acrescenta.
Amiloidose: Manifestações Clínicas e Diagnóstico
Clinicamente, amiloidose representa um grupo de doenças que ocorrem pelo acúmulo de proteínas no extracelular, podendo levar a disfunção orgânica. Em maio de 2024, uma coorte americana extraiu os dados de 1401 pacientes para avaliar quais sintomas já se encontravam aparentes antes do diagnóstico. Este tópico aborda os principais tipos de amiloidose, suas características e como realizar a investigação.
