Plasmaférese
Plasmaférese é a remoção extracorpórea do plasma sanguíneo com troca por um fluido de reposição. Esse procedimento é realizado para tratamento de doenças neurológicas, hematológicas e renais [1]. Este tópico aborda aspectos técnicos e revisa as principais indicações.
O que é plasmaférese e como é realizada
A plasmaférese terapêutica é realizada por uma máquina que remove o plasma do paciente e devolve os outros componentes do sangue junto a um fluido de reposição. Esse fluido pode ser coloide, cristaloide, o próprio plasma do paciente sem a substância ou plasma de um doador. O objetivo é remover substâncias patogênicas, idealmente com grande peso molecular (maior que 15.000 daltons), meia vida prolongada e boa distribuição intravascular.
Para realizar a plasmaférese, pode-se usar dois métodos de terapia extracorpórea: centrifugação ou filtração por membrana. A centrifugação separa qualquer componente do sangue de acordo com a sua densidade - plasma, plaquetas ou hemácias [2, 3]. A filtração por membrana só separa o plasma. A separação de plasma por membrana é realizada em uma máquina de diálise com um filtro altamente permeável.
A filtração por membrana remove plasma mais devagar, necessitando de maior tempo de tratamento comparado à centrifugação - geralmente 3 horas na membrana e 1,5 a 2 horas por centrífuga.
Aspectos práticos
Existem três componentes práticos para realização da plasmaferese: acesso vascular, método de anticoagulação e fluido de reposição.
Os dois métodos de plasmaférese têm eficácia semelhante. A filtração por membrana precisa de um acesso venoso central semelhante aos de hemodiálise convencional, com garantia de um fluxo sanguíneo entre 100 e 150 mL/min. O método de centrifugação pode ser realizado por um acesso venoso periférico calibroso nas veias cefálica ou basílica. Fístulas arteriovenosas podem ser usadas, principalmente em pacientes que já as possuem para realização de hemodiálise [4].
Por ser uma terapia com circulação extracorpórea, há necessidade de anticoagulação para evitar formação de trombos. A anticoagulação pode ser realizada com citrato ou heparina. O citrato tem a vantagem de ser um anticoagulante regional, diminuindo risco de sangramento. A filtração por membrana tem maior risco de intoxicação por citrato por conta das altas taxas de fluxo sanguíneo e menor eliminação do citrato. Por esse risco, a heparina é escolha na filtração por membrana e é preferível em pacientes com doença renal ou hepática [5, 6].
A escolha do fluido de reposição depende do contexto clínico. A albumina 5% é mais usada por suas propriedades oncóticas, mas pelo alto custo pode ser diluída em uma solução com soro fisiológico. Quando há hiperviscosidade, prefere-se o soro fisiológico isolado. O plasma é o fluido de escolha quando há necessidade de repor algum dos seus componentes. Por exemplo, a reposição do ADAMTS13 na púrpura trombocitopênica trombótica e de fatores de coagulação em pacientes com sangramento [7].
Quais as principais indicações?
A Sociedade Americana de Aférese organiza as indicações de aférese em categorias pelo nível de recomendação da terapia (tabela 1) e a qualidade da evidência é organizada pelas letras A (alta), B (moderada) e C (baixa) [7].

Mais de 80 condições entram nessa classificação. A aférese terapêutica pode ser aplicada para remoção de substâncias como imunoglobulinas (nas síndromes de hiperviscosidade), auto-anticorpos (na doença anti-membrana basal glomerular) e lipoproteínas (na hipercolesterolemia familiar). A prescrição, frequência de tratamento, tipo de fluido de reposição e duração da terapia variam de acordo com a indicação.
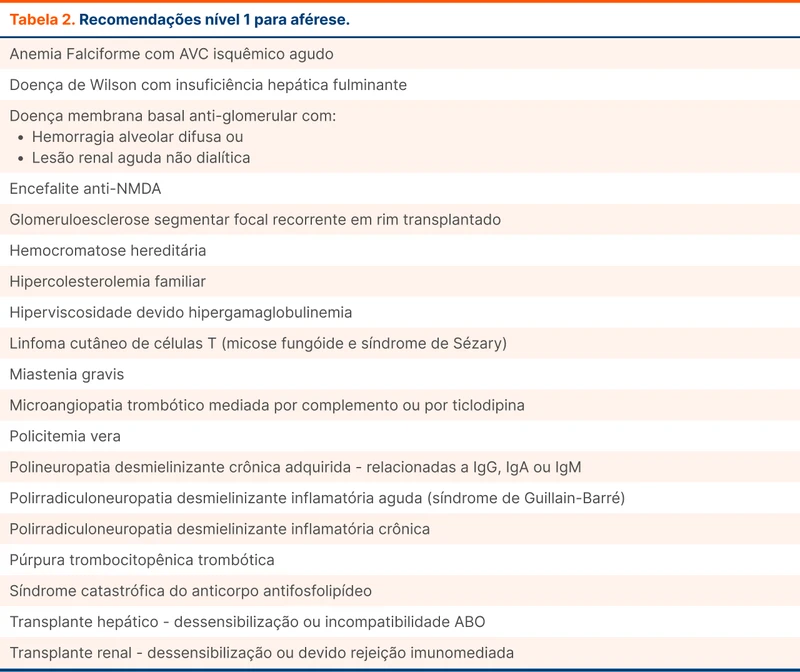
Exemplos da categoria I são a púrpura trombocitopênica trombótica, doença anti-membrana basal glomerular com hemorragia alveolar difusa e injúria renal sem necessidade de diálise, síndrome de Guillain-Barré, síndrome antifosfolípide catastrófica e hipercolesterolemia familiar em homozigose. A tabela 2 resume as indicações de categoria I para plasmaférese, de acordo com a Sociedade Americana de Aférese [7].
Complicações e cuidados com a plasmaférese
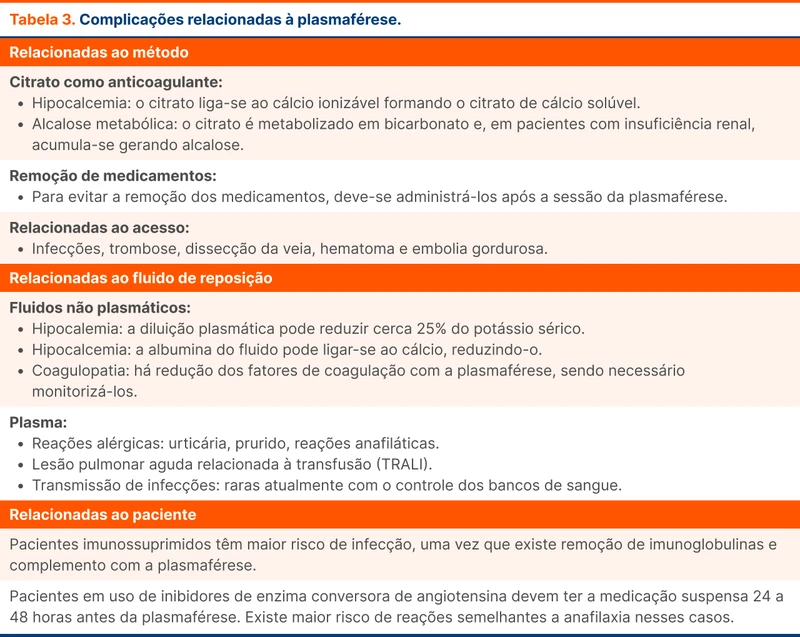
As complicações relacionadas à plasmaférese dependem do tipo de método, fluido de reposição e características do paciente (tabela 3). A incidência de reações adversas é maior com a reposição de plasma do que albumina devido às reações transfusionais. A mortalidade associada à plasmaférese é menor que 0,1% [8].
Antes de uma sessão de plasmaférese deve ser realizada dosagem de eletrólitos (especialmente cálcio e potássio), hemograma, coagulograma e fibrinogênio.
Aproveite e leia:
Anticonvulsivantes
Os anticonvulsivantes são medicamentos utilizados para controlar crises em epilepsia e também são conhecidos como fármacos anticrise (FAC). Nesta revisão, serão abordados os principais aspectos dos FAC mais utilizados e disponíveis no Brasil para o tratamento de crises epilépticas e epilepsias em adultos.
Escore de Internação de Síncope
Vários escores já foram desenhados para estimar o risco de eventos adversos no paciente com síncope, porém nenhum é amplamente utilizado. Em abril de 2022, foi publicado no Annals of Internal Medicine o estudo BASEL IX uma grande coorte com validação externa do escore canadense de síncope. Este tópico traz os resultados do estudo e revisa a decisão de internar um paciente por síncope.
Varfarina: Bulário e Quando Preferir em Relação aos DOACs
A varfarina é um anticoagulante antagonista da vitamina K. Ela atua inibindo os fatores de coagulação dependentes desse nutriente: proteína C, proteína S e fatores de coagulação II, VII, IX e X. Os anticoagulantes orais diretos (DOAC) são a primeira escolha em muitas situações, mas a varfarina ainda tem espaço na prática. Uma recente revisão do Journal of the American College of Cardiology avaliou essa questão e um ensaio clínico de janeiro de 2024 publicado no Circulation estudou a varfarina em indivíduos frágeis. Este tópico revisa o uso atual de varfarina.
Eutireoideo Doente e Função Tireoidiana no Paciente Hospitalizado
A análise da função tireoidiana sofre muitas interferências no paciente hospitalizado, dificultando a interpretação clínica. A alteração dos exames tireoidianos em uma doença sistêmica não tireoidiana é denominada síndrome do eutireoideo doente. Esse tópico revisa o tema.
Febre no Pós-Operatório
A febre é uma das complicações pós-operatórias mais comuns. Pode ser parte de uma resposta normal à cirurgia ou ter uma causa patológica, como infecções. Este tópico discute as causas mais comuns e a investigação desse cenário.
