Nova Diretriz de Febre na UTI
Febre é comum em ambientes de terapia intensiva e tem um amplo diagnóstico diferencial. Sua ocorrência pode estar associada a pior prognóstico, aumento de custo de internação, risco de procedimentos desnecessários e potencial uso inapropriado de antibióticos. Em outubro de 2023, a Society of Critical Care Medicine e a Infectious Diseases Society of America lançaram uma nova diretriz sobre o assunto. As principais recomendações são abordadas neste tópico [1].
Definições
As definições de febre variam de acordo com diretrizes, idade e condições médicas do paciente. Algumas valores possíveis incluem:
- Temperaturas superiores a 38,3 ºC em pacientes críticos.
- Temperaturas acima de 37,8 ºC em pacientes idosos.
- Temperaturas acima de 38,3 ºC ou 38 ºC por mais de uma hora em pacientes neutropênicos.
Os métodos mais confiáveis para medir a temperatura são o cateter de artéria pulmonar, sondas vesicais e termômetros esofágicos, mas são menos disponíveis. A aferição oral ou retal é preferível à axilar ou temporal, pois tem menor variação em relação à temperatura central [2].
O valor prognóstico da febre em pacientes críticos é incerto. Os riscos aumentam com temperaturas extremas (superiores a 39,5 ºC) ou quando a elevação da temperatura não está ligada a uma causa infecciosa. Em casos de internação prolongada, uma tendência de aumento da temperatura ao longo do tempo pode ser mais indicativa de infecção do que um pico isolado [3].

Hipertermia é uma condição distinta da febre e ocorre por excesso de produção de calor. Costuma estar associada a temperaturas muito elevadas, frequentemente acima de 40 a 41 ºC, com resposta fraca a antipiréticos. A sua etiologia é comumente não infecciosa (veja tabela 1).
Exames laboratoriais e culturas
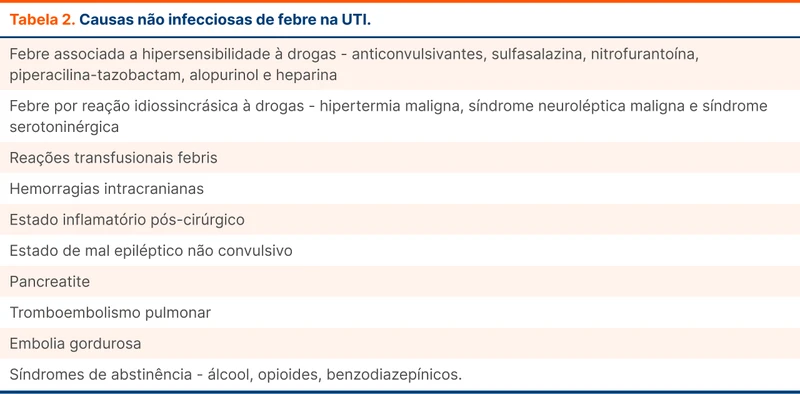
Febre em pacientes críticos está associada a infecção em cerca de 50% dos casos. Além de uma investigação de infecções individualizada, deve-se considerar causas não infecciosas para febre, especialmente quando o foco infeccioso não é claro (veja tabela 2).
A solicitação de culturas deve ser feita de forma individualizada para minimizar o risco de contaminação, o uso desnecessário de antibióticos e custos associados.
Em pacientes com febre e cateter venoso central sem um foco infeccioso claro, a diretriz recomenda coleta de hemoculturas do cateter central concomitante à coleta de culturas periféricas para avaliar infecção de corrente sanguínea associada a cateter. Em caso de múltiplas vias do cateter central, a coleta de hemoculturas de pelo menos duas delas é aconselhada para aumentar a sensibilidade.
Em pacientes com sonda vesical que não podem se comunicar, a febre pode ser o único indicativo de infecção urinária. Nesses casos, recomenda-se trocar o cateter e coletar uma nova amostra de urina do novo dispositivo. Se houver leucocitúria na nova urina, aí sim solicitar a urocultura da nova sonda. Infecções relacionadas a cateter vesical no contexto de febre sem foco são menos comuns que outras infecções, exceto quando há manipulação urológica, disfunção do cateter ou imunossupressão.
Culturas de secreção traqueal, principalmente de aspirados, não devem ser solicitadas sem alterações respiratórias novas por forte associação com contaminação. A principal indicação para coleta dessas culturas é na suspeita de pneumonia associada à ventilação, em situações que incluem febre, novas alterações radiográficas, piora da secreção respiratória ou deterioração dos parâmetros de ventilação mecânica.
Em pacientes com pneumonia ou sintomas de via aérea superior, a diretriz recomenda coleta de painel viral de secreções de via aérea superior. Em pacientes intubados, pode-se considerar coleta para influenza e SARS-CoV-2 de secreção de via inferior para melhor acurácia.
A dosagem de proteína C reativa (PCR) e procalcitonina pode ser considerada em dois cenários:
- Para auxiliar na exclusão de causas bacterianas em pacientes com febre sem foco infeccioso identificado e com baixa probabilidade de infecção bacteriana. Valores de PCR menores que 20 mg/dl e de procalcitonina menores que 0,1 mcg/L reduzem significativamente a probabilidade de uma etiologia bacteriana.
- Para auxiliar na suspensão de antibióticos em pacientes com melhora dos parâmetros infecciosos e queda de 80% dos valores de procalcitonina [4, 5].
Exames de imagem
Para a maioria dos pacientes em UTI com febre, recomenda-se a realização de radiografia de tórax, a menos que exista um foco claro de infecção. A diretriz não emite uma recomendação específica quanto ao uso de tomografia de tórax. No entanto, sua solicitação pode ser apropriada em pacientes com:
- Doença pulmonar prévia
- Sintomas respiratórios e suspeita de pneumonia apesar de radiografia normal [6].
- Neutropenia [7].
Não é recomendado o uso rotineiro de ultrassonografia de abdome ou tomografia de abdome com contraste para investigação de pacientes sem alterações de função hepática, enzimas canaliculares ou cirurgias abdominais recentes.
No contexto pós-operatório, se houver febre sem foco infeccioso claro, deve-se considerar a realização de tomografia computadorizada do sítio cirúrgico antes de investigar outros possíveis locais de infecção [8].
Quando a tomografia de tórax revela atelectasia no pós-operatório de pacientes com febre, deve-se investigar outras causas. Embora atelectasias sejam comuns neste contexto, não parece haver causalidade com febre [9]. As causas mais comuns de febre no pós-operatório precoce incluem inflamação secundária à cirurgia, pneumonia e infecção do sítio cirúrgico precoce (menos de 5 dias pós-operatórios). Veja mais no tópico sobre febre no pós-operatório.
Aproveite e leia:
Cuidados Paliativos em Urgência e Emergência
Os cuidados paliativos visam melhorar a qualidade de vida de pacientes com doenças incuráveis nas diversas etapas do adoecimento. Pacientes com doenças incuráveis recorrem frequentemente ao pronto-socorro para alívio de sintomas agudos ou em situações avançadas da doença. Esta revisão aborda as principais aplicações dos cuidados paliativos no cenário de urgência e emergência.
Infecção Articular Periprótese
A infecção articular periprotética é uma complicação que pode ocorrer após uma artroplastia. Com o aumento do número de artroplastias, essa complicação se tornou ainda mais importante. Um artigo de revisão publicado em 2023 no New England Journal of Medicine (NEJM) foi usado como base para revisar o assunto neste tópico.
AVC Isquêmico Maligno
AVCi maligno é uma doença grave com até 78% de mortalidade. O tratamento é semelhante aos outros tipos de AVCi, com poucas condutas específicas que mudem seu desfecho. Em 07 de abril foi publicado um artigo original no New England Journal of Medicine sobre terapia endovascular em AVCi maligno. Vamos aproveitar para revisar esse tópico e avaliar o que essa nova evidência acrescenta na prática.
Biomarcadores de infecções fúngicas
Em julho de 2022 foi publicada uma revisão sobre biomarcadores não-invasivos de infecções fúngicas no Open Forum of Infectious Disease (OFID). Biomarcadores são exames não dependentes de cultura e não-invasivos que não utilizam biópsia ou lavado broncoalveolar como forma de obter a amostra. A revisão engloba várias infecções, mas separamos aqui em dois grupos. As infecções fúngicas mais “comuns”: candidíase invasiva, aspergilose em sua forma invasiva e criptococose; e micoses endêmicas no Brasil: histoplasmose, paracoccidioidomicose e esporotricose.
Diretriz de Síndrome de Guillain Barré
A Síndrome de Guillain Barré (SGB) é a principal causa de paralisia flácida aguda no pronto socorro. Essa condição tem tratamento específico e há risco de falência respiratória e disautonomia grave. Em outubro de 2023, foi publicado no European Journal of Neurology a nova diretriz europeia de diagnóstico e manejo da Síndrome de Guillain-Barré. Esse tópico revisa o tema e aborda essa nova publicação.
