Diretriz de Gastroparesia do Colégio Americano de Gastroenterologia
Gastroparesia é uma síndrome caracterizada pelo retardo do tempo de esvaziamento gástrico, na ausência de obstrução mecânica. A diferenciação com outras condições como a dispepsia funcional pode ser difícil. Este tópico revisa as principais causas, sintomas, diagnóstico e tratamento da gastroparesia, baseado na diretriz do Colégio Americano de Gastroenterologia (ACG) de junho de 2022 e em um estudo retrospectivo lançado na revista da Associação Americana de Gastroenterologia (AGA) em setembro de 2023 [1, 2].
Quais são os principais sintomas e diagnósticos diferenciais da gastroparesia?
Os principais sintomas da gastroparesia são náuseas, vômitos, saciedade precoce, empachamento, eructações e dor abdominal. Eles se originam da retenção do alimento sólido no estômago e tendem a piorar após ingesta alimentar.
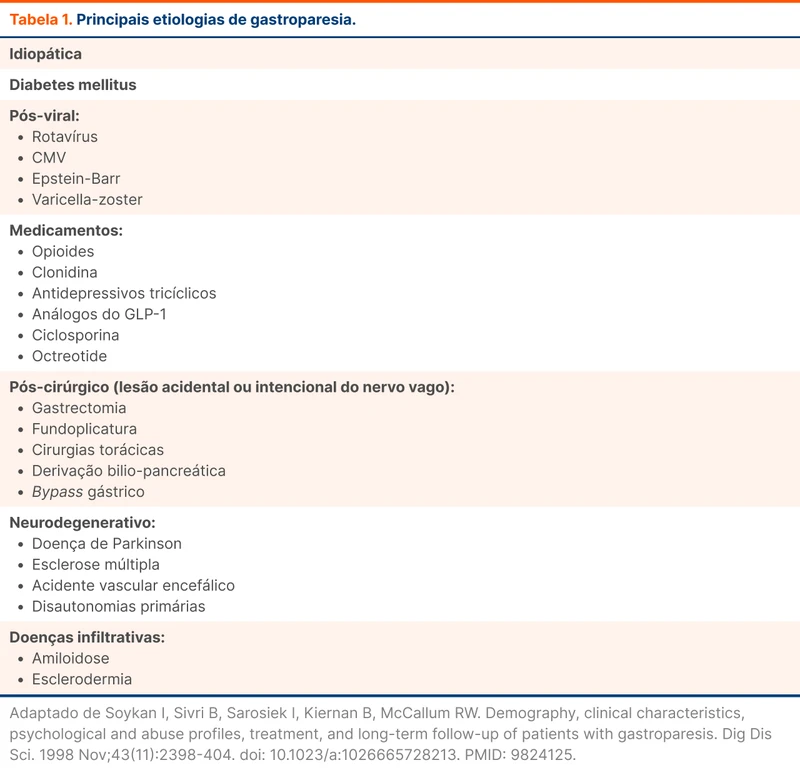
A causa mais comum é idiopática [3]. Diabetes mellitus (DM) é a doença sistêmica mais associada com a gastroparesia. Em pacientes com DM, a gastroparesia é uma complicação tardia da doença. Ocorre em média após cinco anos de descontrole glicêmico crônico, e está relacionada à disfunção do sistema autonômico por neuropatia. A hiperglicemia aguda também contribui para o retardo do esvaziamento gástrico, mas este efeito é reversível com o controle glicêmico.
Outras causas de gastroparesia estão resumidas na tabela 1. Um destaque deve ser dado para os medicamentos, especialmente os opioides. A diretriz da AGA reforça a associação de piora dos sintomas da gastroparesia com o uso de opioides como tramadol e oxicodona.
Os sintomas de gastroparesia são compartilhados por diversas síndromes clínicas, sendo a dispepsia funcional o principal diagnóstico diferencial dessa condição. Um estudo retrospectivo da Associação Americana de Gastroenterologia (AGA) avaliou 339 pacientes que foram encaminhados para um centro terciário de avaliação para o diagnóstico de gastroparesia [2]. Foi observado que 80% dos pacientes apresentavam um diagnóstico alternativo, sendo a dispepsia funcional o mais prevalente (44,5%). Não houve diferença na apresentação clínica entre os grupos.
Como é feito o diagnóstico?
Duas situações devem sempre ser afastadas antes de prosseguir a investigação da gastroparesia:
- Presença de obstrução mecânica. Podem ser necessários exames radiológicos ou endoscopia digestiva alta (EDA) [4];
- Efeitos adversos de substâncias, principalmente opioides, neuromoduladores e canabinoides. Os canabinóides podem estar associados à síndrome de hiperêmese [5].
O exame padrão-ouro para diagnóstico de gastroparesia é a cintilografia de esvaziamento gástrico. O protocolo do exame é realizado com alimento sólido (geralmente ovo) contendo radioisótopo. Medicamentos que afetam a motilidade gástrica devem ser suspensos 48 horas antes do exame. A glicemia capilar deve ser aferida e corrigida caso os níveis estejam acima de 180 mg/dL.
A cintilografia classifica como esvaziamento gástrico retardado quando a retenção gástrica é maior que 10% do conteúdo após quatro horas da ingesta.
Os protocolos de calorias, percentual de gordura e composição da refeição ingerida no teste devem ser padronizados, para permitir a comparação dos resultados obtidos. Pacientes que não toleram dieta sólida podem realizar o exame com formulação líquida, porém os resultados obtidos com esta adaptação podem não ser válidos.
A maior limitação da cintilografia e dos testes diagnósticos alternativos (como o teste de expiração de radioisótopos e a cápsula de motilidade intestinal sem fio) é a disponibilidade dos exames.
O achado de retenção alimentar gástrica durante a realização de EDA não deve ser valorizado no diagnóstico de gastroparesia. Apesar de ser um achado frequente, não tem boa correlação com o diagnóstico. Vários fatores podem interferir na retenção gástrica durante o exame de EDA, principalmente medicamentos [6].
Qual é o tratamento?
Os pilares do tratamento da gastroparesia são: controle da glicemia, ajustes dietéticos, tratamento farmacológico e não-farmacológico.
O controle da glicemia é recomendado para todos os pacientes com DM e gastroparesia. O tratamento visa tanto alívio dos sintomas imediatos (controlando hiperglicemia aguda), como a prevenção e a progressão da neuropatia diabética.
Na orientação dietética, deve-se rastrear pacientes que estejam em dietas restritivas ou com inadequação da ingesta por conta dos sintomas. Dietas com baixo teor de gordura e constituídas em alimentos de tamanho pequeno ou que possam ser facilmente amassados são mais toleradas. Também deve-se avaliar carências nutricionais e a necessidade de suplementação vitamínica.
Os procinéticos (metoclopramida e/ou domperidona) são a primeira escolha da terapia farmacológica. O tratamento é recomendado para controle sintomático e melhora do esvaziamento gástrico. Não há preferência na escolha entre os fármacos, porém a maior parte das evidências é de estudos com a metoclopramida. Também existe a possibilidade de ciclos curtos de macrolídeos (eritromicina ou azitromicina por uma a quatro semanas)[1].
Antieméticos como dimenidrinato e ondansetrona são indicados para controle de náuseas e vômitos refratários. Não possuem eficácia para redução do tempo de esvaziamento gástrico.
O controle de dor pode ser feito com analgésicos simples e não é recomendado o uso de opioides, haloperidol e neuromoduladores centrais (como nortriptilina) para controle sintomático e tratamento de gastroparesia.
Casos refratários ao tratamento medicamentoso podem precisar de nutrição enteral e, raramente, parenteral. Outras opções terapêuticas podem ser indicadas nestes cenários, conforme avaliação do especialista e perfil do paciente. Dentre elas, destacam-se pilorotomia e estimulação elétrica gástrica. A acupuntura pode ser indicada junto ao tratamento medicamentoso para pacientes com gastroparesia diabética.
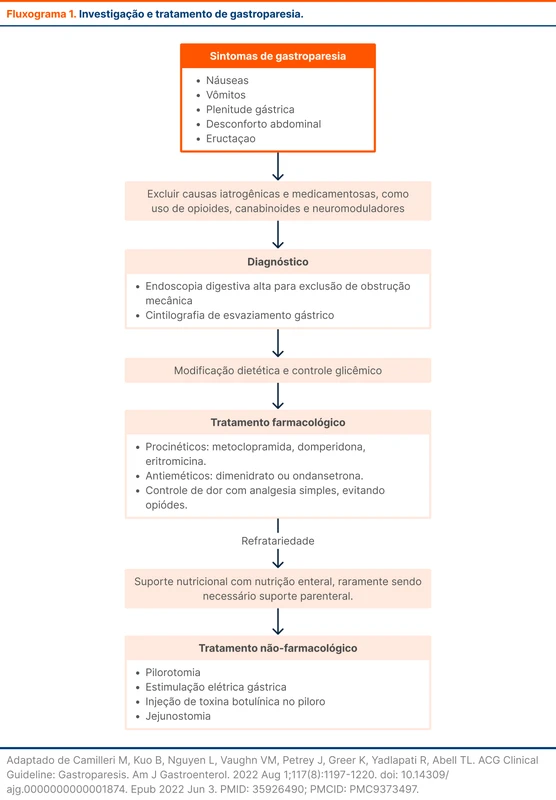
O fluxograma 1 resume a abordagem da gastroparesia.
Aproveite e leia:
Macrolídeos
Os macrolídeos são antibióticos usados principalmente para infecções respiratórias, gastrointestinais e infecções sexualmente transmissíveis. Em janeiro de 2024, o Lancet Respiratory Medicine publicou um artigo avaliando o tratamento combinado de macrolídeos com beta-lactâmicos para pneumonia. Explorando o tema, o tópico “Macrolídeos” revisa os principais usos, apresentações, espectro de ação e efeitos adversos dessa classe de antibióticos.
Caso Clínico #26
Homem de 36 anos procura o pronto atendimento por icterícia há 4 dias.
Benzodiazepínicos, Drogas-Z e Quedas
Benzodiazepínicos e agonistas de seus receptores - as "drogas Z" - são medicações para manejo de condições como insônia e ansiedade. Possuem efeitos adversos graves, incluindo dependência, quedas e fraturas. Uma revisão sobre o risco de quedas com o uso dessas drogas foi publicada pelo Jornal da European Geriatric Medicine em dezembro de 2022 e aproveitamos para trazer detalhes a respeito do assunto.
Profilaxia de Hemorragia Digestiva Alta em Uso de Anticoagulação Oral
O American Journal of Medicine publicou em junho de 2022 uma revisão sistemática sobre a associação de terapia anti-secretora com hemorragia digestiva alta em pacientes em anticoagulação oral. Vamos ver o que o estudo encontrou e revisar o tema.
Droga Vasoativa na Síndrome Hepatorrenal
A síndrome hepatorrenal (SHR) é uma causa de lesão renal no paciente com cirrose e ascite. Sua definição passou por modificações nas últimas duas décadas. Em setembro de 2022, foi publicada na Critical Care uma meta-análise comparativa dos efeitos das drogas vasoativas usadas na SHR. Aproveitamos para revisar o diagnóstico e tratamento desta síndrome.
