Parada Cardiorrespiratória no Perioperatório
Parada cardiorrespiratória no perioperatório (PCRp) é um complicação grave que requer abordagem específica e reconhecimento imediato da causa. Este tópico aborda uma revisão publicada em outubro de 2023 na Anesthesia & Analgesia que expõe as causas, a classificação e a abordagem desta condição [1].
Entendendo o contexto
Define-se parada cardiorrespiratória no perioperatório (PCRp) como a PCR que ocorre em pacientes cirúrgicos desde entrada na sala cirúrgica até a alta da unidade de cuidados pós-anestésicos ou 24 horas após a cirurgia, se estiver internado na UTI.
Existem algumas diferenças entre a PCRp e a PCR - seja em pacientes hospitalizados ou não. As quatro principais são:
- Etiologia: PCRp geralmente é causada diretamente por eventos adversos cirúrgicos e anestésicos e as informações estão facilmente disponíveis.
- Anestesia e sedação: dificulta e por vezes impossibilita a percepção da alteração aguda do estado mental secundário à PCRp.
- Monitorização e recursos: todos os pacientes estão monitorizados por rotina e os profissionais têm rápido acesso aos recursos para o manejo da PCRp.
- Evento presenciado: PCRp geralmente é presenciada pela equipe, sendo diagnosticada e abordada imediatamente.
Uma coorte retrospectiva dos Estados Unidos relatou uma mortalidade em 30 dias de aproximadamente 72% e uma taxa de alta em 30 dias de 19% em pacientes cirúrgicos que necessitaram de reanimação [2].
No Brasil, um estudo retrospectivo identificou cerca de 35 PCRp por 10.000 anestesias realizadas, sendo os principais fatores associados a PCRp os seguintes [3]:
- Neonatos e crianças menores de 1 ano;
- Idade acima de 51 anos;
- Homens;
- Classificação pré-operatória pela American Society of Anesthesiologists (ASA) ≥ III (veja a calculadora da ASA);
- Cirurgia de emergência;
- Anestesia geral.
A principal causa de PCRp ou morte perioperatória estava relacionada à condição de base do paciente.
Quais são as causas?
O mnemônico 5Hs e 5Ts é válido para diagnóstico diferencial de maneira rápida, porém não inclui todas as causas de PCR no contexto perioperatório. A revisão prefere utilizar uma divisão fisiológica e sugere o mnemônico PCPFR: pré-carga, contratilidade, pós-carga, frequência cardíaca e ritmo (veja a tabela 1).
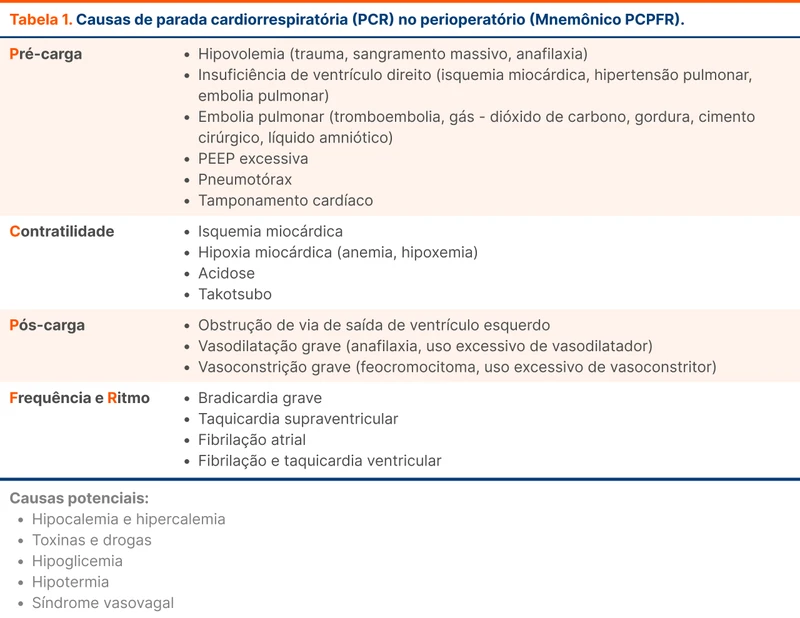
Na PCRp por pré-carga destacam-se sangramentos e anafilaxia como causas de hipovolemia no perioperatório. Dentre as causas de anafilaxia estão os antibióticos (principalmente penicilinas e cefalosporinas), bloqueadores neuromusculares, clorexidina e radiomarcadores.
Outras causas de PCRp por pré-carga são insuficiência de ventrículo direito e embolia pulmonar. Além de embolia pulmonar ser causada por trombos, nesse cenário pode ocorrer por dióxido de carbono do pneumoperitônio, líquido amniótico, cimento cirúrgico e embolia gordurosa [4-7].
Doenças que causam obstrução da via de saída do ventrículo esquerdo (VE) podem ser descobertas apenas após um evento adverso perioperatório e causam PCRp por interferência na pós-carga. A estenose aórtica é sempre lembrada, mas o movimento sistólico anterior da valva mitral (SAM) também pode obstruir a saída do VE. Condições que levam a SAM incluem cardiomiopatia hipertrófica, cardiomiopatia hipertensiva com acometimento preferencial do septo e uso de inotrópicos em pacientes hipovolêmicos.
Como abordar?
A conduta imediata da PCRp é iniciar a reanimação cardiopulmonar (RCP) conforme protocolos de suporte avançado de vida cardiovascular. Em paralelo, deve-se investigar e corrigir a causa do evento.
O autores propõem dividir as ações na pesquisa da causa da PCRp em quatro grupos:
- História clínica e exames complementares relevantes;
- Investigação relacionada à anestesia;
- Investigação relacionada à cirurgia;
- Ecocardiograma.
A revisão da história clínica é voltada para os antecedentes pessoais, medicações de uso contínuo e histórico de alergias. O exame físico avalia a presença de alterações como exantema, turgência jugular ou alteração na ausculta pulmonar. Nos exames laboratoriais deve-se buscar alterações eletrolíticas, de glicemia ou acidose. O eletrocardiograma é essencial para descartar taqui e bradiarritmias, assim como isquemia miocárdica.
A investigação relacionada à anestesia é dividida em quatro pontos:
- Via aérea, evitando PEEP excessiva prolongada;
- Ventilação e oxigenação adequadas;
- Avaliação hemodinâmica contínua, observando a necessidade ou excesso de drogas vasoativas;
- Complicações da anestesia, locais ou sistêmicas.
As complicações da anestesia podem ser locais (por exemplo, sangramento, pneumotórax) ou sistêmicas (por exemplo, reação alérgica).
A investigação relacionada à cirurgia inclui a indicação da cirurgia (urgência, emergência ou eletiva), os riscos inerentes ao procedimento e a suspeita de complicações - abordadas pelo mnemônico PCPFR.
O ecocardiograma, transtorácico ou transesofágico, é uma ferramenta de muita utilidade na PCRp. Algumas condições são rapidamente acessadas pelo ecocardiograma, como insuficiência de ventrículo direito e tamponamento pericárdico. Pode ainda sugerir infarto agudo do miocárdio, embolia pulmonar e obstrução da via de saída do VE em pacientes em deterioração. O uso do ecocardiograma não deve interferir nos fluxos e manobras de RCP.
Aproveite e leia:
Medicamentos na Parada Cardiorrespiratória (PCR)
A parada cardiorrespiratória é um momento crítico em que pode ocorrer uma sobrecarga de raciocínio. Pode ser difícil relembrar quais medicamentos são possíveis de realizar na PCR e em que momentos eles estão indicados. Nesse tópico, iremos revisar as evidências e como fazer os medicamentos na PCR.
Avaliação de Cálculo Ureteral
Em fevereiro de 2023, o American Journal of Emergency Medicine publicou o estudo CURIOUS sobre o uso de tomografia computadorizada na avaliação de cálculo ureteral na emergência. Este tópico revisa a investigação de cálculo ureteral no pronto socorro e traz o que o estudo acrescenta.
Diretriz de Doenças da Aorta - ESC 2024
A European Society of Cardiology (ESC) publicou em 30 de agosto de 2024 a nova diretriz de doenças da aorta e doenças arteriais periféricas. A doença arterial periférica foi abordada em "Doença Arterial Periférica: Diretriz AHA/ACC 2024". Este tópico é baseado na nova diretriz e revisa o diagnóstico, rastreio, tratamento e atualizações sobre aneurismas de aorta.
Tratamento de Bacteremia por Gram-Negativos
Houve um aumento global da incidência de bacteremia por gram-negativos nos últimos anos, associada com maior mortalidade e morbidade. Em 2023 foi publicada uma revisão sistemática e meta-análise comparando 7 e 14 dias de tratamento antimicrobiano nessa condição. Esse tópico revisa o tratamento de bacteremia por gram-negativos.
Tirofiban no AVC isquêmico
Terapias de reperfusão para AVC isquêmico são o padrão ouro de tratamento agudo. A trombectomia mecânica é efetiva em casos com oclusão proximal de vasos, mas ainda pouco disponível. A trombólise endovenosa é mais acessível, porém é limitada pela janela terapêutica. O estudo RESCUE BT2, publicado no New England Journal of Medicine em junho de 2023, avaliou o papel do antiagregante tirofiban no tratamento agudo de AVC isquêmico sem oclusão proximal e sem resposta à trombólise endovenosa. Esse tópico revisa os antiagregantes no AVC e traz os resultados do estudo.
