Leucemia Linfocítica Crônica
A leucemia linfocítica crônica é a leucemia mais comum do mundo. O Journal of the American Medical Association (JAMA) realizou uma revisão em 2023 sobre o diagnóstico e tratamento dessa condição [1]. Esse tópico traz as principais informações sobre manifestações clínicas, diagnóstico e tratamento dessa condição.
O que é leucemia linfocítica crônica e quais as principais manifestações clínicas?
A leucemia linfocítica crônica (LLC) é a leucemia mais comum, acometendo pessoas mais idosas, com idade média ao diagnóstico de 70 anos. É uma doença de avanço lento, com uma sobrevida de aproximadamente 90% em 5 anos e 82% em 10 anos [1].
A doença é caracterizada por um acúmulo de linfócitos B maduros, porém imunologicamente disfuncionais. Os pacientes com LLC têm resposta imune celular e humoral anormais às infecções e vacinas.
Aproximadamente 70% dos pacientes recebem o diagnóstico de LLC no contexto de uma linfocitose no hemograma, sem apresentar sintomas. Entre os sintomáticos, a queixa mais comum é linfadenopatia, seguida de hepatoesplenomegalia e de sintomas B (perda de peso, febre, sudorese, fadiga - veja tabela 1).
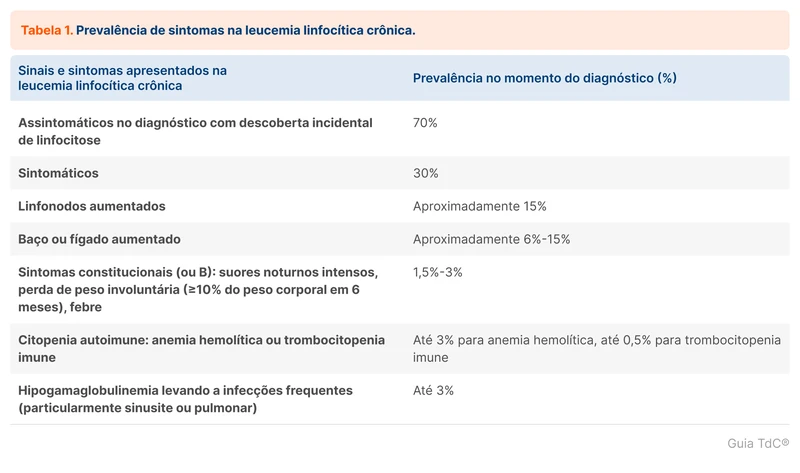
Nos pacientes sintomáticos, a presença de citopenias é comum. A redução de linhagens celulares pode ocorrer por acometimento medular da doença ou por destruição periférica, através de anemia hemolítica e plaquetopenia autoimunes, ambas secundárias a LLC.
Uma complicação que ocorre em 10% dos pacientes é a transformação para um linfoma agressivo, conhecida como transformação de Richter. O linfoma difuso de grande células B (LDGCB) corresponde a 90% desses linfomas, enquanto que o linfoma de hodgkin aos 10% restantes.
Como é feito o diagnóstico de leucemia linfocítica crônica?
O diagnóstico é feito quando o paciente apresenta linfócitos monoclonais acima de 5000/uL de maneira persistente por três meses [2]. A confirmação que os linfócitos são monoclonais e compatíveis com LLC é feita pela imunofenotipagem, geralmente através da citometria de fluxo do sangue periférico. Na citometria de fluxo, um painel de anticorpos é utilizado e as células de LLC mostram marcadores típicos de linfócitos B, além de outros que caracterizam essa condição. O diagnóstico também pode ser considerado na ocorrência de alguma citopenia que a análise da medula indica infiltração de linfócitos típicos da doença.
Alguns pacientes têm linfocitose em valores menores que 5000/uL e sem citopenia, porém com linfócitos com o mesmo imunofenótipo de LLC. Nessa situação, existem dois diagnósticos possíveis:
- Se o paciente for assintomático, considera-se uma linfocitose B monoclonal. Esses pacientes têm taxa de transformação para LLC de 1% a 2% ao ano.
- Quando ocorre linfadenopatia ou acometimento extra-nodal, o diagnóstico é de linfoma linfocítico de pequenas células.
Caso a citometria de fluxo esteja indisponível, é necessário descartar explicações alternativas de linfocitose. As principais condições que devem pesquisadas são infecções virais (citomegalovírus, HIV, vírus de Epstein-Barr, sarampo, influenza), infecções não virais (toxoplasmose, coqueluche, doença da arranhadura do gato), drogas (fenitoína) e doenças autoimunes (artrite reumatoide). Na imunofenotipagem, essas condições apresentam linfocitose policlonal.
Outras doenças podem manifestar linfocitose monoclonal e precisam ser afastadas, como leucemia de células pilosas, manifestações leucêmicas de linfoma de células de manto, linfoma de zona marginal e linfoma folicular. Essa diferenciação pode ser realizada através da análise morfológica de sangue periférico (esfregaço), imunofenotipagem e, em casos mais duvidosos, por diferenças genéticas entre as células linfóides circulantes.
Como é o tratamento de leucemia linfocítica crônica?
O tratamento de pessoas assintomáticas não é indicado. Dessa maneira, 70% a 80% dos pacientes não precisam de tratamento no momento do diagnóstico. Considerando a idade avançada e o comportamento insidioso da doença, 30% dos pacientes nunca precisarão de tratamento.
Mesmo sem terapia imunossupressora, todo paciente com LLC é considerado imunossuprimido. Todos devem ser orientados sobre risco de infecções e evitar vacinas de vírus atenuados. Pacientes com infecções de repetição devem ter o IgG dosado e, se estiver abaixo de 500 mg/dl, há recomendação de reposição de imunoglobulina.
O tratamento é indicado quando o paciente apresenta complicações da LLC:
- Citopenias - principalmente hemoglobina < 10 g/dL ou plaquetas < 100.000/μL
- Linfadenopatia sintomática - especialmente se maior que 10 cm
- Hepatoesplenomegalia sintomática - baço palpável a mais que 6 cm do rebordo costal
- Infecções de repetição
- Anemia ou plaquetopenia autoimune relacionadas à LLC
Não há um tratamento padrão e consensual para todos os pacientes com LLC sintomática. As principais opções terapêuticas envolvem:
- Inibidores da tirosina quinase de bruton - uso contínuo
- Venetoclax com obinutuzumabe - por tempo limitado
- Venetoclax com ibrutinibe - por tempo limitado
Os inibidores da tirosina quinase de Bruton (BTK) são um dos alicerces do tratamento, sendo utilizados de maneira contínua. Os principais medicamentos dessa classe são ibrutinibe, acalabrutinibe e zanubrutinibe. Os eventos adversos mais preocupantes são fibrilação atrial e taquicardia ventricular. Esses medicamentos também aumentam o risco de sangramentos e devem ser interrompidos de 3 a 7 dias antes de procedimentos cirúrgicos. Esses efeitos adversos são mais frequentes com o ibrutinibe.
O venetoclax é o único representante dos inibidores de BCL2. Esse medicamento está associado a um alto risco de síndrome de lise tumoral e a dose precisa ser aumentada progressivamente no início do tratamento. Caso a dose seja interrompida por mais de uma semana, a avaliação de um hematologista é necessária para discutir a reintrodução. A terapia com venetoclax é realizada por um ano e pode ser feita em conjunto com o anticorpo monoclonal anti-CD20, como o obinutuzumabe.
As opções de medicação anti-CD20 incluem o rituximabe, o obinutuzumabe e o ofatumumabe. Os pacientes podem apresentar reações infusionais como febre, flushing, mudanças na pressão arterial ou frequência cardíaca. Antes de receberem esses medicamentos, os pacientes devem ser rastreados para infecção por hepatite B, e se confirmada, deve ser tratada.
No passado, já foram primeira linha de tratamento agentes quimioterápicos como ciclofosfamida, fludarabina e outros. Essas opções se mostraram inferiores à terapia com venetoclax e inibidores de BTK, e são utilizadas se não houver disponibilidade das drogas mais novas ou em casos refratários.
Todas essas opções terapêuticas têm como objetivo a remissão da doença. A cura pode ser atingida apenas em alguns pacientes que são submetidos ao transplante alogênico de medula óssea. Esta é uma opção em pacientes refratários ou com doença de alto risco considerados elegíveis para o transplante [3, 4]. Apesar do potencial de cura, a alta mortalidade e morbidade relacionada ao transplante é uma barreira. Isto é relevante para pacientes idosos ou com múltiplas comorbidades, o que é comum na população com LLC.
Aproveite e leia:
Gamopatia Monoclonal de Significado Indeterminado (MGUS)
A gamopatia monoclonal de significado indeterminado (MGUS) é uma condição pré-maligna com risco de evoluir para neoplasia hematológica, principalmente mieloma múltiplo. A maioria dos pacientes com MGUS não progredirá para quadros neoplásicos, dificultando a escolha de quem se beneficiaria de investigação adicional. Em abril de 2024, foi publicado no Annals of Internal Medicine uma calculadora de risco para auxiliar na indicação de investigação medular nesses pacientes. Este tópico revisa MGUS e traz os resultados do estudo.
Plasmaférese
Plasmaférese é a remoção extracorpórea do plasma sanguíneo com troca por um fluido de reposição. Esse procedimento é realizado para tratamento de doenças neurológicas, hematológicas e renais. Este tópico aborda aspectos técnicos e revisa as principais indicações.
Ezetimibe e Dislipidemia
As estatinas são a primeira escolha no tratamento da dislipidemia, mas nem sempre são suficientes. O estudo RACING, publicado no Lancet em julho, avaliou o uso de ezetimibe associado a rosuvastatina em pacientes com doença aterosclerótica. Vamos ver o que o estudo acrescenta e revisar o uso clínico do ezetimibe.
Atualização sobre Profilaxia Pré-exposição (PrEP) Semestral para HIV
O lenacapavir é um antirretroviral subcutâneo semestral e foi testado como profilaxia pré-exposição para mulheres cis no estudo PURPOSE, publicado em julho de 2024 no New England Journal of Medicine. Esse tópico aborda as indicações para uso e os pontos principais do estudo.
Reações Transfusionais
Variando de autolimitadas até ameaçadoras à vida, as reações transfusionais são comuns na prática hospitalar. Essa revisão aborda as principais reações e a conduta diante delas. Uma referência nacional para o tema é o "Guia para uso de Hemocomponentes" do Ministério da Saúde.
