Tenecteplase no AVC Isquêmico
A trombólise intravenosa é a terapia de reperfusão mais utilizada e disponível para o tratamento do acidente vascular cerebral isquêmico agudo. O uso vem sendo consolidado há aproximadamente 30 anos em estudos com o trombolítico alteplase. A tenecteplase é um trombolítico com a vantagem de ser administrado em bolus e tem sido estudado nesse contexto. Esse tópico revisa a trombólise intravenosa no AVC e traz as evidências de tenecteplase.
Quais as indicações e contraindicações para trombólise intravenosa no AVC agudo?
A trombólise intravenosa deve ser indicada em todos os pacientes com suspeita de AVC isquêmico com início dos sintomas em até 4,5h, após exclusão de sangramento intracraniano pela tomografia de crânio [1].
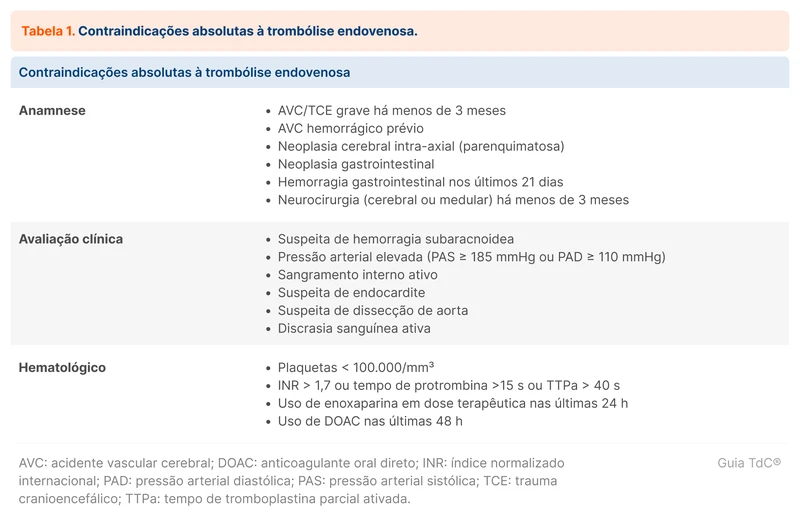
O paciente deve ser avaliado inicialmente com monitorização de sinais vitais e avaliação de glicemia capilar. A anamnese da suspeita de AVC isquêmico se baseia principalmente em identificar contraindicações para a trombólise intravenosa. Todos os aspectos expostos na tabela 1 devem ser especificamente perguntados ao paciente e aos familiares. Algumas situações não configuram contraindicações absolutas, mas merecem atenção por maior risco de sangramento ou por não terem a segurança bem estabelecida nos estudos (tabela 2).
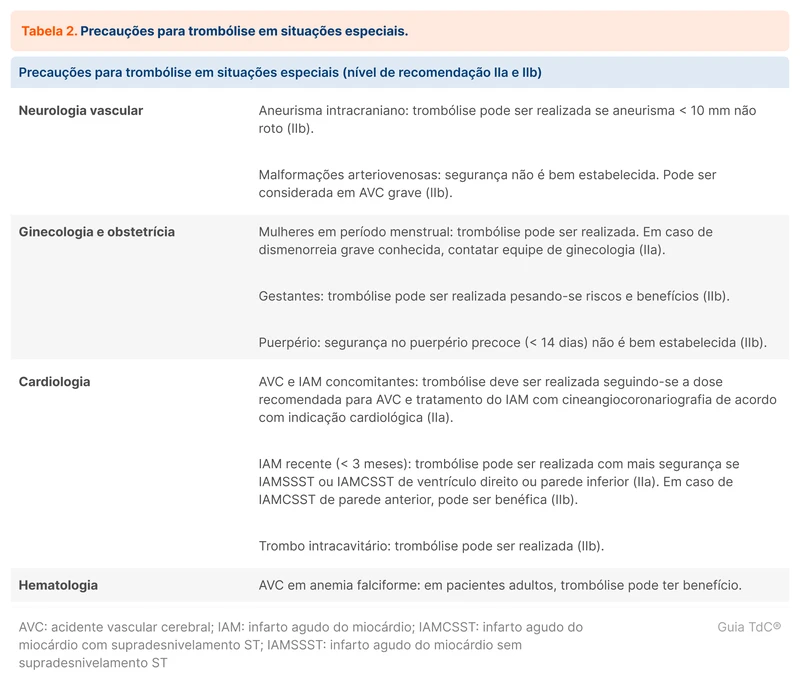
Quando a trombectomia mecânica também é indicada, as duas terapias devem ser realizadas. Ainda não há evidências que respaldem a realização de trombectomia mecânica como terapia única quando também existe indicação de trombólise. Habitualmente, a trombólise será finalizada antes do paciente ter acesso ao centro com trombectomia e estar na sala de procedimento. Assim, a recomendação é de realizar a trombólise e encaminhar o paciente para o centro de referência com disponibilidade de trombectomia.
Quando indicar trombólise quando o início dos sintomas é desconhecido ou após 4,5 horas?
Quando o início dos sintomas é desconhecido, porém o quadro foi reconhecido a menos de 4,5 horas, deve-se utilizar a avaliação por ressonância magnética para avaliar se ainda assim existe indicação de trombólise. Esses pacientes devem ser submetidos à RM conforme o protocolo do estudo WAKE-UP [2]. Por mais que a disponibilidade de RM seja limitada, conhecer essa alternativa é importante para que pacientes com possibilidade de tratamento possam ser encaminhados para serviços de referência.
A avaliação é baseada em duas sequências da RM:
- Difusão (ou DWI, de diffusion weighted imaging): primeira sequência a se alterar em casos de AVC agudo, dentro dos primeiros minutos. No AVC, o achado esperado é a restrição à difusão no território da artéria acometida.
- FLAIR (de fluid attenuated inversion recovery): sequência que se altera após algumas horas do início dos sintomas. Cerca de 30 a 50% terão alteração após 4 horas do início dos sintomas e praticamente todos os pacientes terão alteração presente após 7 horas [3].
Os pacientes com horário do início dos sintomas desconhecido elegíveis à trombólise são aqueles que chegam ao hospital em menos de 4,5 horas do reconhecimento dos sintomas e apresentam difusão alterada com FLAIR normal.
Em caso de pacientes que chegam ao hospital após 4,5 horas do início dos sintomas, há ainda uma possibilidade de indicação de trombólise baseada nos estudos EXTEND e ECASS-4 [4, 5]. Nesses trabalhos, foram utilizados métodos de neuroimagem avançada utilizando análise de perfusão. O EXTEND utilizou um protocolo de TC, enquanto o ECASS-4 utilizou a RM. A análise utilizada por esses estudos foi a partir de softwares específicos de interpretação entre o volume de infarto (core isquêmico) e a área de penumbra. Os pacientes elegíveis para trombólise eram os que possuíam pequeno volume de infarto em comparação à área de penumbra (mismatch).
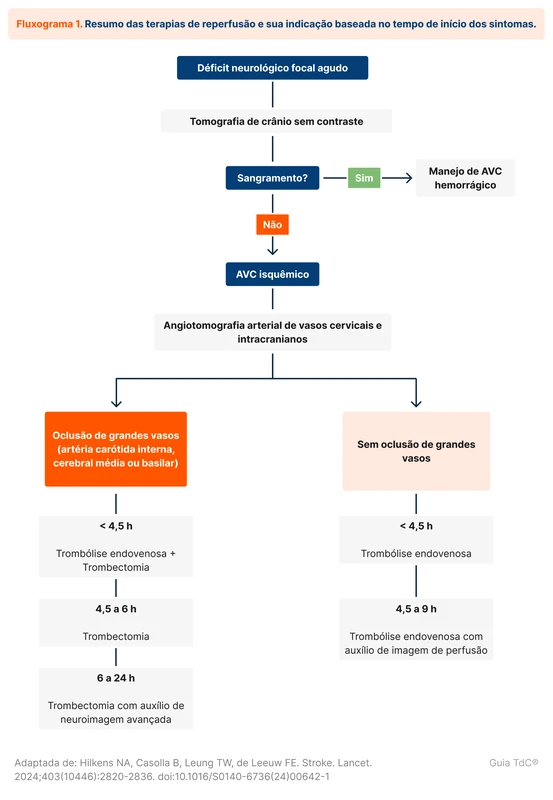
Esses recursos de neuroimagem avançada não são disponíveis na maioria dos hospitais brasileiros. No entanto, pacientes que não seriam elegíveis a terapias de reperfusão habituais devem ser transferidos para centros de referência com essas possibilidades de tratamento.
Como realizar e acompanhar a trombólise no AVC
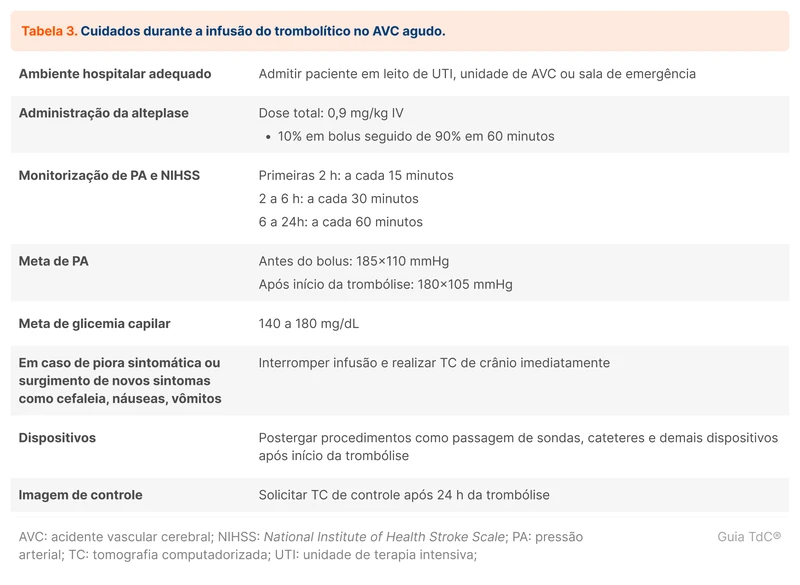
A dose total de alteplase para trombólise no AVC é de 0,9 mg/kg, sendo 10% da dose total em bolus IV durante 1 minuto e os outros 90% da dose total IV durante 1 hora. A dose máxima é de 90 mg.
Ex: paciente de 80 kg - Dose total: 72 mg (7 mg em bolus IV durante 1 minuto seguido de 65 mg em bomba de infusão em 1 hora).
Saiba como é a apresentação do medicamento e como realizar a diluição de maneira correta no vídeo abaixo.
Durante a infusão do trombolítico, o paciente deve ser mantido em ambiente com monitorização contínua (UTI, unidade de AVC ou sala de emergência). O trombolítico deve ser administrado em um acesso venoso calibroso e exclusivo para a alteplase.
Os principais pontos de atenção são a pressão arterial e a pontuação na escala de NIHSS. O descontrole da pressão arterial é o principal fator relacionado a sangramentos intracranianos associados à trombólise. A avaliação seriada da escala de NIHSS é uma forma de sistematizar o exame neurológico, permitindo a identificação precoce de piora clínica que pode ser decorrente de sangramento associado à trombólise.
Deve-se registrar as pontuações da escala de NIHSS e a pressão arterial do paciente em cada horário desde o início da infusão do trombolítico. O acesso venoso da alteplase deve ser exclusivo para essa droga, pois outras infusões no mesmo acesso podem atrapalhar a administração contínua necessária para a trombólise.
Há espaço para a Tenecteplase?
A tenecteplase (TNK) é alvo de muitos estudos recentes para trombólise em AVC. Além de ser mais uma opção no tratamento, a TNK é um fármaco mais específico para fibrina, com sinalização em alguns artigos de melhor desempenho em oclusão de grandes vasos [6]. Outra vantagem é a administração em bolus, que é mais adequada para o ambiente de emergência [7]. Isso evita problemas de interrupção de administração por perda de acesso ou mau funcionamento das bombas de infusão, comumente vistos com a alteplase.
Recentemente, foi publicado o estudo TRACE-2, envolvendo 1430 pacientes em 53 centros da China [8]. O estudo foi desenhado para demonstrar não-inferioridade da TNK frente à alteplase em pacientes com AVCi elegíveis para trombólise intravenosa, mas inelegíveis para trombectomia mecânica.
Os pacientes foram randomizados para o grupo TNK 0,25 mg/kg (dose máxima 25 mg) ou alteplase 0,9mg/kg (dose máxima 90 mg) com desfecho primário de funcionalidade em 90 dias (escala de Rankin modificada de 0 a 1). A TNK teve sucesso em se mostrar não-inferior à alteplase e não houve diferença significativa entre mortalidade ou sangramentos intracranianos sintomáticos.
O TRACE-2 se junta a estudos já publicados como AcT para consolidar a não inferioridade da TNK no tratamento o AVC isquêmico dentro das 4,5 h do início dos sintomas [9]. Esse tema deve surgir como novidade nas próximas diretrizes, mas ainda faltam etapas para início do uso clínico no Brasil. As principais são a regulamentação da ANVISA e a chegada das ampolas com dosagem específica para o uso.
Aproveite e leia:
Quando Iniciar Anticoagulação de Fibrilação Atrial Após AVC?
Nos pacientes com fibrilação atrial, os anticoagulantes são a principal medida para prevenir eventos embólicos. O momento ideal de início da anticoagulação após um AVC nestes pacientes não é claro. Em junho de 2023 um estudo publicado no New England Journal of Medicine buscou responder este questionamento. Este tópico revisa o tema e traz os resultados do trabalho.
Dor Abdominal no Pronto-Socorro
Dor abdominal é uma queixa muito presente no pronto-socorro, abordada classicamente pelo Dr. Cope em 1921. A evolução dos exames de imagem e a sobrecarga de pacientes trazem desafios próprios da atualidade. O New England Journal of Medicine publicou uma revisão sobre o tema em julho de 2024. Aproveitando a publicação, o tópico "Dor abdominal no pronto-socorro" discute pontos-chave sobre esse cenário.
Doença de Parkinson: Avaliação e Tratamento
A doença de Parkinson é a segunda doença neurodegenerativa mais comum da prática clínica, atrás apenas da doença de Alzheimer. O tratamento envolve medicações sintomáticas e intervenções como a estimulação cerebral profunda (deep brain stimulation, DBS). O tópico “Doença de Parkinson: Avaliação e Tratamento” revisa os principais conceitos para o manejo dessa condição.
Diretriz de Infecção do Trato Urinário
Uma nova diretriz de infecção do trato urinário do grupo WikiGuidelines foi publicada em novembro de 2024. A imprecisão no diagnóstico e a evolução da resistência bacteriana dificultam o manejo dessa condição. O documento contou com 54 especialistas de 12 países diferentes, incluindo médicos e farmacêuticos com especialização em medicina interna, infectologia, pediatria e microbiologia. Essa revisão aborda o tema com base na diretriz.
Ceftriaxona para Prevenção de Pneumonia Associada à Ventilação Mecânica
Pneumonia associada à ventilação mecânica ocorre com frequência em pacientes com doenças neurológicas agudas, como trauma cranioencefálico, AVC e hemorragia subaracnoidea. O estudo PROPHY-VAP avaliou a profilaxia dessa condição com dose única de ceftriaxona após a intubação orotraqueal, publicado no Lancet em maio de 2024. Este tópico explora os achados do estudo e as repercussões para a prática.
