Antibiótico para Sinusite
Sinusite aguda é uma das causas mais comuns de procura ao pronto-socorro e um dos motivos mais frequentes para a prescrição inapropriada de antibióticos [1-3]. Nesse tópico serão discutidos os critérios diagnósticos e as indicações do uso de antibióticos na sinusite.
Critérios diagnósticos de sinusite
Sinusite aguda é a inflamação dos seios da face. O termo rinossinusite é preferido em algumas referências, pois frequentemente está associada a rinite. A diretriz da American Academy of Otorhinolaryngology (AAO) de 2014 sugere o uso de três sintomas para definir rinossinusite: rinorreia purulenta (anterior, posterior ou ambas) acompanhada de obstrução nasal, dor facial ou ambas [4]. Outros sintomas acontecem em menor frequência, como anosmia, febre, tosse, fadiga, dor dentária e plenitude auricular.
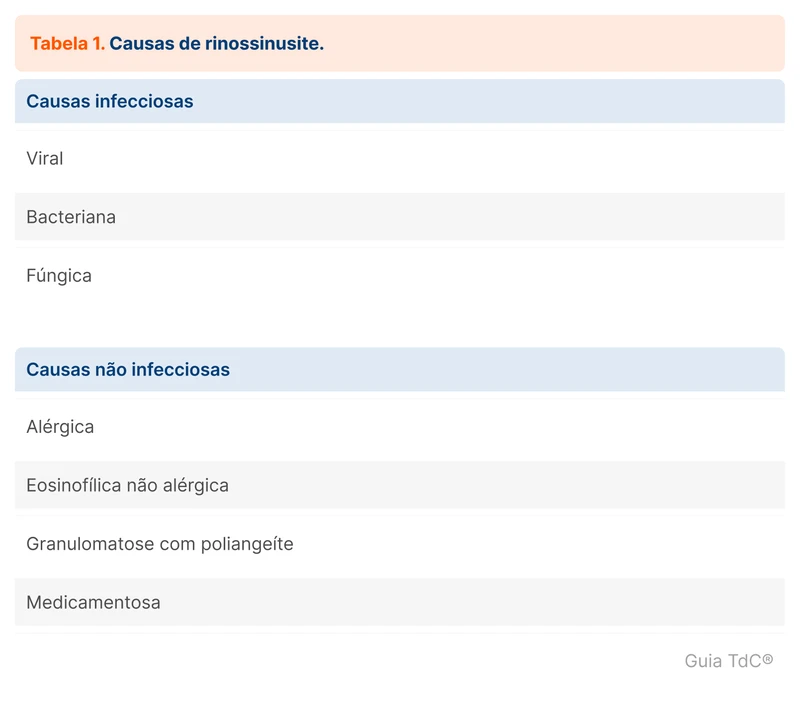
A sinusite aguda pode ter causas infecciosas e não infecciosas. Dentre as causas infecciosas, a rinossinusite viral é a mais comum. Infecção bacteriana é mais comumente uma complicação de uma infecção viral, ocorrendo em 0,5 a 2% dos casos [5]. As outras causas de rinossinusite estão agrupadas na tabela 1.
Como diferenciar rinossinusite viral e bacteriana
A indicação de antibiótico em um quadro de sinusite aguda leva em consideração a diferenciação de rinossinusite viral e bacteriana.
Sintomas clínicos não são bons preditores para diferenciar entre rinossinusite aguda viral e bacteriana. Dor facial, congestão nasal e gotejamento pós-nasal acontecem nas duas condições [6]. Secreção purulenta (ou amarelada, esverdeada) não ocorre somente em infecções bacterianas, já que a coloração da secreção representa o grau de inflamação e não necessariamente a etiologia [7].
Radiografia ou tomografia de seios da face não são capazes de diferenciar a etiologia e não são recomendadas como rotina. A tomografia é bem indicada quando há suspeita de complicações ou investigação de causas não infecciosas [8, 9].

Os critérios para diagnóstico de rinossinusite bacteriana possuem como fatores mais relevantes o tempo de duração e/ou a mudança de padrão dos sintomas. A tabela 2 agrupa os critérios para o diagnóstico de rinossinusite bacteriana aguda segundo as diretrizes da AAO e da Infectious Diseases Society of America (IDSA) [8, 10].
Benefícios e indicações de antibióticos para sinusite
Em uma revisão sistemática e meta-análise da Cochrane de 2018, foram identificados 15 estudos sobre o tratamento de rinossinusite com antibióticos [11]. Os desfechos avaliados foram falha clínica, duração e gravidade de sintomas e efeitos adversos. Falha clínica foi definida como exacerbação ou manutenção de sintomas, complicações ou necessidade de introdução, ou prolongamento de antibiótico. Comparado com placebo, o uso de antibióticos foi associado com menor falha clínica e menor tempo de sintomas. O tamanho do efeito foi pequeno, com um NNT de 19. Também houve aumento de efeitos adversos nos pacientes que usaram antibióticos, com NNH de 18.
No estudo, 46% dos casos melhoraram sem antibióticos após uma semana e 64% após duas semanas. Outras duas meta-análises publicadas em 2008 pela Lancet chegaram a resultados semelhantes [6, 12].
Existe dúvida se o uso de antibióticos diminui taxas de complicações. Em alguns estudos retrospectivos o uso de antibióticos não foi associado a menor número de complicações [13, 14]. Contudo, um estudo encontrou uma fraca associação entre uso de antibióticos e menor chance de desenvolver abscesso cerebral, com NNT de 19.988 [15].
As evidências apontam que o uso de antibióticos no tratamento de rinossinusite aguda traz um benefício pequeno e está associado a efeitos adversos. A maioria dos pacientes apresenta melhora espontânea, tornando o uso de antibióticos ainda mais controverso.
Os riscos e benefícios do uso de antibióticos devem ser discutidos diante do diagnóstico de sinusite bacteriana aguda [10]. Ao diagnóstico, caso o paciente possua facilidade de retorno para reavaliação, pode ser considerada apenas observação com sintomáticos por mais sete dias. Na ausência de melhora, realizar a prescrição de antibiótico. No entanto, se a reavaliação for inviável, deve-se considerar o uso de antibióticos quando o diagnóstico é feito.
Uma estratégia estudada nesse cenário é a da prescrição adiada (delayed antibiotics). Nesse caso, o paciente recebe uma receita de antibiótico com a orientação de iniciar o uso caso não melhore com sintomáticos em um período pré-determinado. Em uma revisão sistemática do British Medical Journal comparando a prescrição, a duração dos sintomas foi maior com o uso da prescrição adiada, mas a diferença foi pequena (11,4 dias vs 10,9 dias) [16]. A taxa de novas consultas foi menor com a prescrição adiada.
Escolha do antibiótico e duração do tratamento
Os microrganismos identificados mais frequentemente nas rinossinusites bacterianas são o Streptococcus pneumoniae, Moraxella catarrhalis e Haemophilus influenzae [17, 18]. Não há dados sobre o perfil de resistência dessas bactérias em pacientes com sinusites no Brasil. Contudo, está disponível o boletim de vigilância das pneumonias e meningites bacterianas, publicado anualmente pelo Instituto Adolfo Lutz, também conhecido como Sistema Regional em Vacinas (SIREVA). Considerando que as amostras são de pneumonia e meningite, existe dúvida se os dados podem ser extrapolados para sinusite. As taxas de resistência de Streptococcus e Haemophilus estão na tabela 3.
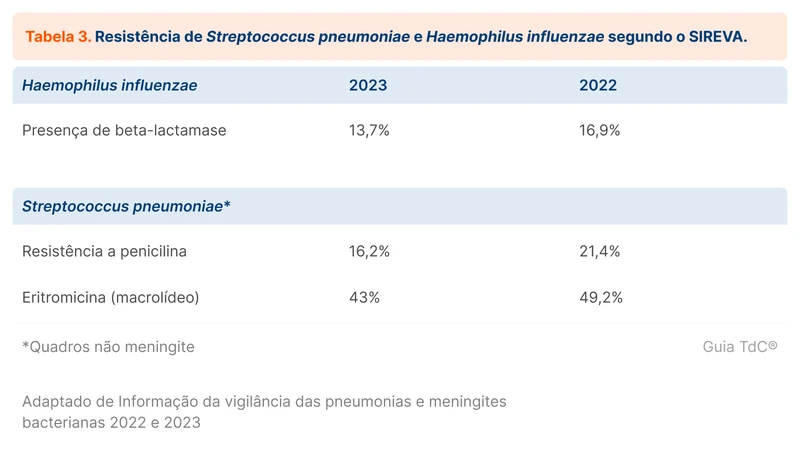
Amoxicilina ou amoxicilina com clavulanato são os antibióticos inicialmente recomendados para o tratamento de sinusite bacteriana aguda, considerando menor taxa de efeitos adversos. A escolha entre os dois é controversa. O uso do clavulanato oferece cobertura para Haemophilus influenzae produtor de beta-lactamase. A diretriz de 2012 da IDSA sugere o uso de amoxicilina com clavulanato em todos os pacientes, justificado por dados dos Estados Unidos (prevalência de 27 a 43% de Haemophilus influenzae produtor de beta-lactamase). Já a diretriz da AAO sugere o uso de amoxicilina com clavulanato apenas em pacientes com maior risco de resistência (tabela 3).
Não há evidência clínica de superioridade entre amoxicilina, amoxicilina com clavulanato e outros antimicrobianos [19]. Em pacientes com alergia a penicilina, pode ser prescrito doxiciclina, levofloxacino e moxifloxacino. Macrolídeos não são recomendados devido a altas taxas de resistência.
O tempo de tratamento de cinco a sete dias é semelhante a tratamentos mais prolongados [10].
Para pacientes com piora dos sintomas a despeito do tratamento antimicrobiano ou sem melhora clínica após sete dias de tratamento, diagnósticos diferenciais e complicações devem ser investigados. Pode ser considerada a troca de antimicrobiano nesses casos. Amoxicilina com clavulanato em dose aumentada (dois comprimidos de 875/125 mg a cada 12 horas), levofloxacino e doxiciclina são opções.
Sintomáticos na sinusite
Anti-inflamatórios e analgésicos simples, como dipirona e paracetamol, podem ser recomendados para alívio sintomático. Antialérgicos podem melhorar sintomas em pacientes com histórico de rinite alérgica, mas existe dúvida sobre o benefício em todas as rinossinusites [20].
Corticoides intranasais estão associados a diminuição de sintomas e recomendados pelas diretrizes da IDSA e da AAO [21]. Corticoides sistêmicos isoladamente não tem papel na sinusite aguda [22]. Quando prescritos junto a antibióticos, estão associados a alguma diminuição de sintomas, com um NNT de sete e incerteza por limitações metodológicas. Os efeitos colaterais associados aos corticoides sistêmicos limitam seu uso em uma doença majoritariamente autolimitada [23].
Aproveite e leia:
PrEP e PEP - Profilaxia Medicamentosa para Infecções Sexualmente Transmissíveis
Profilaxia pré-exposição (PrEP) e profilaxia pós exposição (PEP) são estratégias de prevenção de infecção pelo HIV recomendadas pelo Ministério da Saúde. Em agosto de 2023, a United States Preventive Service Task Force (USPSTF) publicou uma revisão sistemática sobre PREP para HIV. Em abril de 2023, um estudo de PEP para infecções bacterianas sexualmente transmissíveis foi publicado no New England Journal of Medicine (NEJM). Este tópico discute esses dois conceitos.
Leucemia Linfocítica Crônica
A leucemia linfocítica crônica é a leucemia mais comum do mundo. O Journal of the American Medical Association (JAMA) realizou uma revisão em 2023 sobre o diagnóstico e tratamento dessa condição. Esse tópico traz as principais informações sobre manifestações clínicas, diagnóstico e tratamento dessa condição.
Betabloqueador no Paciente com Cirrose
Betabloqueadores fazem parte da terapia do paciente com cirrose. A percepção de que existe uma janela terapêutica - um momento certo de iniciar e de retirar esse medicamento - tem crescido. Esse tema foi revisado no Journal of Hepatology em dezembro de 2022. Trouxemos esse conceito e revisamos os betabloqueadores no paciente com cirrose.
Volume no Choque Séptico
Quanto e qual fluido fazer é uma pergunta que o clínico faz todos os dias. O estudo CLASSIC avaliou uma estratégia de fluidos restritiva versus a estratégia padrão no choque séptico. Aqui revisamos o tema e resumimos essa nova evidência.
Doença de Parkinson: Avaliação e Tratamento
A doença de Parkinson é a segunda doença neurodegenerativa mais comum da prática clínica, atrás apenas da doença de Alzheimer. O tratamento envolve medicações sintomáticas e intervenções como a estimulação cerebral profunda (deep brain stimulation, DBS). O tópico “Doença de Parkinson: Avaliação e Tratamento” revisa os principais conceitos para o manejo dessa condição.
