Acesso Venoso Central - Complicações
Estima-se que 27 milhões de cateteres venosos centrais (CVC) sejam puncionados anualmente no mundo. A inserção e manutenção desses dispositivos têm complicações que podem levar a desfechos graves. Em 2024, foi publicada uma revisão sistemática e meta-análise no Journal of the American Medical Association (JAMA) avaliando as complicações associadas aos CVC em estudos de 2015 a 2023. Este tópico revisa as complicações, sítios de punção, uso de ultrassom e traz os resultados do estudo [1].
Complicações e sítios de punção
As complicações associadas ao cateter venoso central (CVC) podem ser divididas em relacionadas à punção e relacionadas ao uso do cateter, conforme a tabela 1.
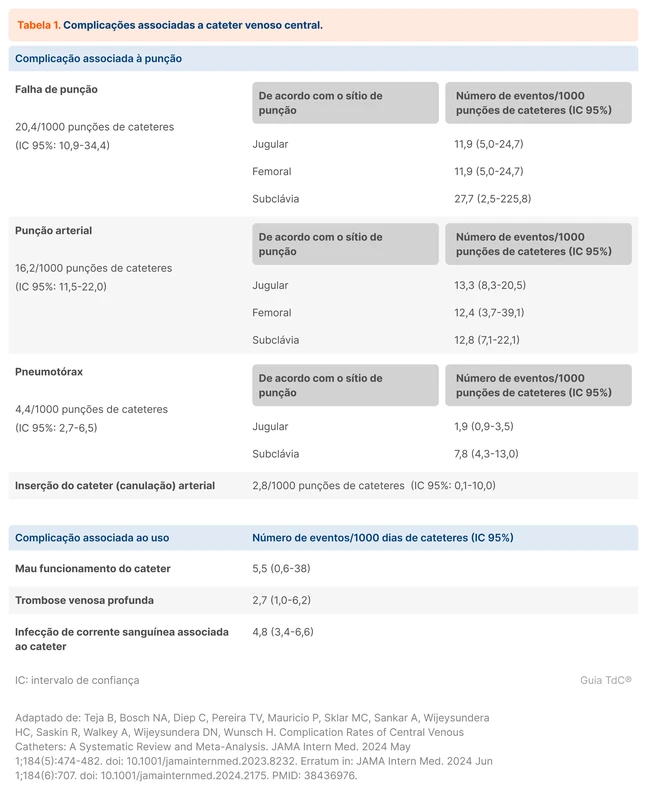
Como os pacientes podem ter mais de uma complicação, os riscos se sobrepõem. Ao agrupar as complicações mais graves (canulação arterial, pneumotórax, trombose venosa profunda e infecção de corrente sanguínea relacionada ao cateter), o estudo do JAMA encontrou que 30 a cada 1.000 pacientes (3%) são afetados por esses eventos durante punção ou uso de um CVC [1]. O risco é considerável e mostra que, apesar dos avanços como uso de ultrassonografia e bundles de prevenção de infecção, deve-se ponderar sobre a indicação do CVC antes de submeter o paciente a este risco.
Canulação arterial e punção arterial são eventos diferentes. A punção arterial é um evento relativamente comum, sendo caracterizada pela penetração inadvertida da parede arterial pela agulha, enquanto a canulação arterial é mais rara e grave, ocorrendo quando a artéria é dilatada e o cateter é colocado dentro da luz da artéria. Em casos de canulação arterial, a diretriz da Sociedade Americana de Anestesiologia de 2020 recomenda que o cateter seja mantido no lugar e a cirurgia vascular consultada [2].
Os principais sítios de punção são as veias jugular, subclávia e femoral. A escolha do sítio depende da anatomia e do risco de complicação de cada local. Um importante estudo encontrou menos falha de punção na veia jugular em comparação a subclávia, porém a revisão sistemática do JAMA não encontrou diferença estatística nesse desfecho [3].
Uma das principais complicações que difere em relação ao sítio é o pneumotórax. O acesso na subclávia é o que está mais relacionado com pneumotórax, apresentando 7,8 eventos para cada 1000 CVC. Em comparação, o sítio jugular apresentou 1,9 eventos a cada 1000 CVC. Trabalhos prévios a essa meta-análise já mostravam maior incidência de pneumotórax associado ao sítio de subclávia [4].
Em relação à infecção de corrente sanguínea associada a cateter (ICS-AC), há controvérsia sobre o sítio com menor risco. Tradicionalmente, o acesso femoral era considerado como o de maior incidência de ICS-AC, e o acesso subclávio o de menor [5, 6]. Estudos mais recentes tem encontrado diferenças cada vez menores entre os sítios em relação a este desfecho [3, 7]. A revisão do JAMA não encontrou diferença estatística entre os sítios na incidência de ICS-AC (tabela 1).
Ultrassom para guiar as punções
O uso de ultrassonografia (USG) durante a punção é prática diária de boa parte dos serviços onde esse recurso é disponível. A Sociedade Americana de Anestesiologia e o Colégio Americano de Cirurgiões recomendam fortemente a punção guiada por USG, inclusive com visualização estática prévia da anatomia vascular do paciente e uso durante o procedimento para guiá-lo [2, 8].
Na meta-análise do JAMA, o uso de USG reduziu principalmente a punção arterial (13,5 vs 68,8/1.000) e pneumotórax (4,2 vs 21,8/1.000). Parece haver menor incidência de falha de punção e infecção de corrente sanguínea, porém sem significância estatística. Analisando o uso de USG exclusivamente em sítio jugular, a incidência de pneumotórax cai para 0,4/1.000, em comparação com 9,9/1.000 sem USG.
A técnica de punção de cateter venoso central com USG foi revisada neste vídeo sobre passagem de cateter venoso central.
Outros tipos de acesso e indicações
A definição de cateter venoso central envolve a inserção de um cateter nos vasos jugular, subclávia, axilar ou femoral com a ponta do cateter posicionado em um vaso central - veia cava superior ou inferior. Existem outros tipos de cateteres com indicações diferentes (figura 1).
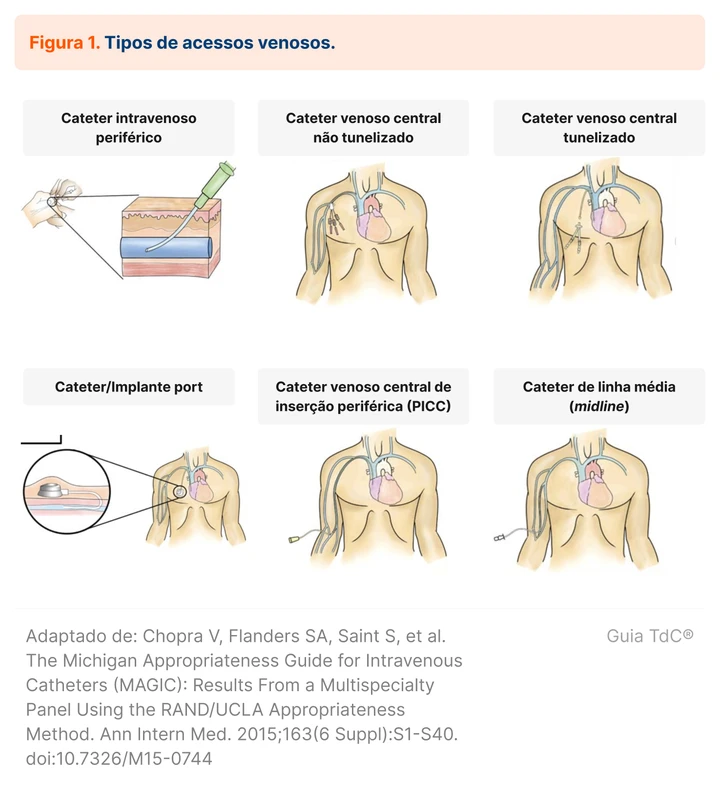
O midline catheter, ou cateter de linha média, é um cateter de inserção periférica, antecubital, cuja ponta é posicionada na veia cefálica ou basílica, inferior à região axilar. A diferença desse cateter para o cateter periférico convencional é o tamanho (3 a 6 cm no periférico convencional vs 8 a 25 cm do cateter de linha média), além das indicações [9, 10]. Enquanto o cateter periférico deve ser utilizado para infusões de curta duração, por até seis dias, o cateter de linha média pode ser utilizado até quatro semanas. Não é recomendado uso de substâncias vesicantes (quimioterapia, droga vasoativa por longos períodos, dentre outros) em nenhum dos dois, pelo risco de flebite.
Outro dispositivo muito utilizado é o peripherally inserted central catheter (PICC), ou cateter central de inserção periférica, que é um cateter inserido em vasos periféricos do braço (veias intermédia, cefálica ou basílica) cuja ponta se localiza na veia cava superior, próxima à entrada do átrio direito [9]. Como a saída do cateter é de localização central, é um cateter que tolera substâncias vesicantes, e pode ser utilizado por longos períodos. A recomendação é de se escolher o cateter de PICC quando a previsão de infusão supere 14 dias, podendo ser utilizado por meses (dando-se preferência ao período de 14 a 31 dias). O PICC pode traumatizar a veia e está associado a trombose com um risco maior que o CVC convencional [11, 12]. Algumas sociedades orientam evitar esses dispositivos em pacientes com doença renal crônica, visando preservar o fluxo venoso para a confecção futura de fístula arteriovenosa para hemodiálise [9, 13].
Os cateteres centrais podem ser tunelizados ou não tunelizados. Os não tunelizados são inseridos diretamente no vaso (jugular, subclávia, femoral) e seguem para uma veia central. Já os tunelizados (conhecidos também como Permcath®) fazem um trajeto subcutâneo antes da inserção no vaso, formando um capa de fibrose local no balonete, cuja principal função é redução de biofilme e de infecções relacionadas ao cateter. Existem também os cateteres port ou implantes port (conhecidos também como Port-a-Cath), que possuem um reservatório subcutâneo na região do tórax, que é conectado ao cateter para infusão de drogas vesicantes no geral.
A principal diferença entre os três cateteres é o tempo de uso recomendado, com algumas particularidades de uso. Os cateteres centrais convencionais devem ser utilizados no máximo 14 dias, geralmente em contexto hospitalar de curta duração para substâncias vesicantes ou falha de acesso periférico. O Permcath® pode ser usado de semanas a meses, sendo um dos usos mais comuns a hemodiálise em pacientes crônicos. Já o Port-a-Cath pode ser utilizado por anos e tem papel importante em pacientes oncológicos para quimioterapia [9].
Aproveite e leia:
Infecções Associadas a Cateter Intravascular
As infecções associadas a cateter intravascular são complicações graves. Representam a segunda causa mais comum de infecção adquirida em UTI no Brasil, atrás apenas de pneumonia associada à ventilação mecânica. Essa revisão aborda os principais conceitos, diagnóstico, tratamento e prevenção de infecções associadas a cateteres intravasculares.
Novo Consenso de Síndrome Hepatorrenal
Um novo consenso sobre injúria renal aguda no paciente com cirrose do Acute Disease Quality Initiative (ADQI) e International Club of Ascites (ICA) foi publicado em 2024. O documento traz mudanças nos critérios diagnósticos e manejo da síndrome hepatorrenal com injúria renal aguda. Este tópico revisa as principais mudanças.
Procalcitonina: Uso Clínico
A procalcitonina é um biomarcador de infecções bacterianas. Seu papel no auxílio diagnóstico e seguimento de infecções bacterianas é muito estudado. Este tópico revisa as evidências e recomendações para o uso da procalcitonina.
Intubação por Rebaixamento e Manejo da Via Aérea na Intoxicação
O manejo da via aérea é uma prioridade em situações de emergência. Apesar de ser uma medida fundamental, existem dúvidas sobre a indicação ideal de intubação em alguns cenários. O estudo NICO, publicado no JAMA em dezembro de 2023, avaliou o manejo da via aérea no paciente intoxicado. Este tópico revisa as indicações de intubação, a intubação no rebaixamento e os resultados do estudo.
Controle de Glicemia no Paciente Internado
Hiperglicemia hospitalar está associado a piores desfechos e maior risco de complicações. Em julho de 2024, a Sociedade Brasileira de Diabetes (SBD) publicou uma diretriz com recomendações práticas sobre hiperglicemia em pacientes não críticos no hospital. A Society of Critical Care Medicine (SCCM) também trouxe atualizações sobre metas e indicações do controle glicêmico no paciente crítico. Este tópico aborda o controle de glicemia no paciente internado.
