Caso Clínico #22
O caso clínico abaixo é apresentado em partes. O negrito é a descrição do caso, as partes que não estão em negrito são os comentários. Ao final, você encontrará a resolução e os pontos de aprendizagem resumidos.
Mulher de 38 anos com antecedente de esquizofrenia é levada ao pronto-socorro por alteração comportamental e febre há 3 dias. O acompanhante relata episódios de confusão, agitação e agressividade há 3 dias, sem relatos de alucinações ou outros sintomas psicóticos. Há 1 dia, teve febre aferida de 38,6 graus, sem melhora significativa com antipiréticos. Nega sintomas respiratórios ou urinários recentes.
O diagnóstico de esquizofrenia ocorreu há 16 anos, com necessidade frequente de ajuste medicamentoso. O controle adequado de sintomas psicóticos positivos foi conseguido nos últimos 3 meses. Em uso de clozapina, sertralina e topiramato, não se recordando das doses.
As causas de alteração do nível de consciência podem ser divididas em quatro grupos principais: infecciosas, metabólicas, tóxicas ou alterações estruturais do sistema nervoso central. Na presença de febre, causas infecciosas são as primeiras a serem consideradas. Uma infecção de sistema nervoso central (SNC) ou sepse de um foco fora do SNC com disfunção neurológica (encefalopatia da sepse) associada podem explicar o quadro. Em pacientes sépticos com disfunção neurológica, o mais comum é haver presença de outros sinais de disfunção orgânica [1].
A dificuldade de adquirir informações com a paciente reduz a confiança na anamnese. Apesar disso, não houve relato de sintomas infecciosos pelo acompanhante. O exame físico direcionado e exames complementares simples como radiografia de tórax e análise de urina auxiliam na exclusão dos focos infecciosos mais comuns. Sem uma história infecciosa clara e sem sinais localizatórios, deve-se investigar conjuntamente as infecções de sistema nervoso central neste caso.
A meningite deve ser considerada em pacientes com dois dos seguintes sintomas: alteração do nível de consciência, febre, rigidez de nuca e cefaleia. A busca de sinais meníngeos deve ser feita no exame físico, apesar de estarem presentes apenas em 5 a 30% dos casos [2].
Diante de uma alteração comportamental aguda e febre, mesmo na ausência de cefaleia, deve-se considerar a possibilidade de encefalite e investigar ativamente outras manifestações características. A síndrome é definida por alteração de comportamento, personalidade ou manifestação psiquiátrica por mais de 24 horas, associada a dois ou mais dos seguintes achados [3]:
- Febre ≥ 38.0°C
- Crise convulsiva
- Sinal neurológico focal
- Alteração do líquido cefalorraquidiano (LCR)
- Alteração em ressonância magnética de crânio compatível com encefalite
- Alteração no eletroencefalograma
Sintomas psiquiátricos podem mascarar condições como meningite e encefalite [4, 5]. Deve-se ter cautela em atribuir manifestações psicóticas a doenças psiquiátricas primárias sem antes ponderar sobre infecções do sistema nervoso central.
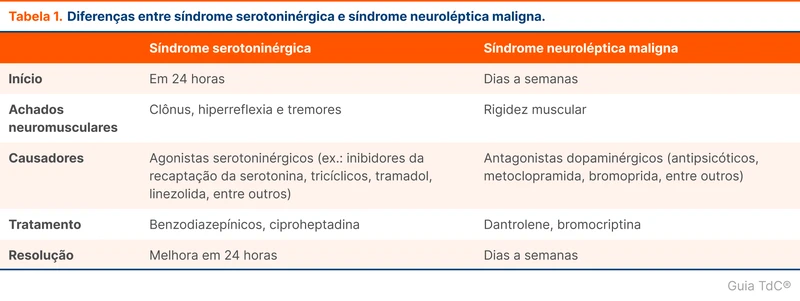
O uso de antipsicótico e inibidor de recaptação de serotonina aumenta o risco de síndrome neuroléptica maligna e síndrome serotoninérgica, respectivamente. Estas condições costumam apresentar-se com hipertermia (veja tabela 1) e hiperatividade neuromuscular, mas tem tratamentos distintos. Deve-se buscar sinais de rigidez e mioclonia ao exame físico. Disautonomia é comum nas duas condições e manifesta-se com taquicardia e oscilações pressóricas ao exame físico.
Ao exame físico, apresenta taquicardia com frequência de 112 bpm, pressão arterial 100/84 mmHg, temperatura axilar de 38,4 °C e outros sinais vitais normais. Sem alterações ao exame pulmonar, cardíaco e abdominal.
Ao exame neurológico, sonolenta, emitindo sons incompreensíveis, obedecendo comandos simples. Sem sinais de irritação meníngea. Exame pupilar, movimentação ocular extrínseca, nervos cranianos (III ao XII) e reflexos osteotendíenos sem alterações. Campimetria dificultada pela sonolência. Clônus ausente e reflexo cutâneo plantar sem resposta bilateral. Presença de hipertonia plástica em membros superiores.
Não há achados compatíveis com infecção no exame físico. As alterações neurológicas são proeminentes e não há sinais de outras disfunções orgânicas, sendo sepse um diagnóstico pouco provável, mas ainda possível. Na ausência de sinais de choque, pode-se aguardar o resultado de exames para diferenciar entre causas infecciosas e não infecciosas. Se um atraso significativo nos resultados (> 3 horas) for esperado, pode ser necessário iniciar antibioticoterapia empírica (veja o que fazer na incerteza de sepse no tópico Imitadores de Sepse).
A ausência de irritação meníngea e sinais focais não exclui a possibilidade de meningite ou encefalite. A coleta do LCR para análise é necessária tanto para auxiliar na exclusão ou confirmação destes diagnósticos quanto na busca etiológica se a suspeita for confirmada. Além de culturas no LCR, na possibilidade de encefalite a análise deve incluir a pesquisa molecular de vírus (painel viral), pois as principais causas de encefalite aguda viral são o herpes simplex e o varicela-zoster. A busca ativa de achados sugestivos de agentes virais específicos podem auxiliar no diagnóstico diferencial (veja tabela 2).

A síndrome serotoninérgica costuma apresentar-se agudamente, em 24 horas. Cursa principalmente com alteração do estado mental, hiperatividade neuromuscular (principalmente clônus espontâneo ou induzido) e hipertermia. Hiperreflexia e tremores podem estar presentes. Costuma ocorrer em consequência de mudanças de dose ou ingestão intencional de doses altas, o que não parece ser o caso da paciente (veja o tópico sobre Síndrome Serotoninérgica). O quadro da paciente não é completamente compatível com esta síndrome.
A síndrome neuroléptica maligna (SNM) tem associação idiossincrática com uso de antipsicóticos, ou seja, pode surgir no início ou durante o tratamento mesmo sem alterações recentes das doses. Ela ocorre por bloqueio de receptores de dopamina hipotalâmicos e nigroestriatais. A tríade característica é composta por sintomas parkinsonianos (rigidez e tremores), hipertermia e alteração do estado mental. Disautonomia com taquicardia e flutuações pressóricas são frequentes. A elevação de enzimas musculares, como creatinofosfoquinase (CPK), em conjunto com a rigidez fortalecem a suspeita diagnóstica.
A paciente se enquadra em uma síndrome hipertônica com hipertermia, sendo a síndrome neuroléptica maligna uma forte possibilidade. É necessário excluir doenças infecciosas como diagnóstico diferencial.
Esta paciente deve ser encaminhada para a sala de emergência para monitorização enquanto aguarda os exames de investigação infecciosa e coleta de LCR. Deve-se considerar a antibioticoterapia empírica para meningite até o resultado da anáise do LCR, além de início de aciclovir por possibilidade de encefalite viral. A monitorização também é necessária pela suspeita de síndrome serotoninérgica e SNM.
A paciente foi mantida em sala de emergência para monitorização hemodinâmica. Mesmo com dipirona e paracetamol não se obteve controle adequado da temperatura, persistindo com temperaturas axilares de 39,0 a 39,5 °C.
Os exames laboratoriais mostram hemoglobina de 12,4 g/dL, leucócitos de 11.290/mm³ sem desvio, plaquetas 193.000/mm³, creatinina 1,3 mg/dL, ureia 63 mg/dL, sódio 143 mg/dL, potássio 4,2 mg/dL, CPK 12.320 U/L (valor normal de 33 a 211 U/L), TGO 62 U/L, TGP 73 U/L, enzimas canaliculares normais, proteína C reativa 3,0 mg/dL, lactato arterial de 12 mg/dL. Análise de urina sem leucocitúria e hematúria, sangue positivo 3+, nitrito negativo. Radiografia de tórax sem alterações.
Realizado coleta de LCR em sala de emergência, com pressão de abertura normal, sem alterações de celularidade, proteína ou glicose. Aguarda cultura e painel viral.
Com um LCR normal, a hipótese de meningite pode ser afastada. O LCR pode estar normal em casos de encefalites virais e autoimunes (15 a 25% dos casos), principalmente em apresentações precoces [6, 7]. Como a evolução da paciente foi de três dias, um LCR normal torna improvável a hipótese de encefalite, mas não a exclui. É prudente manter terapia empírica para encefalite viral com aciclovir até o resultado do painel viral.
A encefalite autoimune mais comum é a encefalite anti-NMDAR, tendo curso subagudo e com alterações comportamentais (incluindo psicose e catatonia) proeminentes. Pode apresentar mioclonias e discinesia facial, mas rigidez é uma apresentação pouco descrita, principalmente com alteração significativa das enzimas musculares [3]. Outras encefalites autoimunes mais raras podem apresentar rigidez, de modo que uma imagem de crânio e um eletroencefalograma normais podem auxiliar na exclusão (veja mais sobre etiologia e diagnóstico de encefalites no tópico Encefalites).
A ausência de resposta aos antitérmicos chama atenção para a possibilidade de hipertermia. Hipertermia em conjunto com rigidez e aumento das enzimas musculares sugerem fortemente o diagnóstico de SNM.
A síndrome serotoninérgica pode apresentar rigidez, mas não costuma ocasionar aumento de enzimas musculares, hepáticas e leucocitose, sendo esses achados mais compatíveis com SNM. Presença de ferro sérico reduzido é um achado que pode auxiliar na diferenciação, sendo mais comum na SNM [8].
A SNM pode se apresentar com leucocitose e aumento de enzimas hepáticas. A leucocitose da paciente provavelmente não é de causa infecciosa, uma vez que não há foco definido após a investigação e outros exames de inflamação sistêmica estão normais.
Um diagnóstico diferencial a ser considerado ainda é a catatonia. Catatonia é uma síndrome comportamental frequentemente associada a outros transtornos psiquiátricos. Catatonia maligna é um subtipo de catatonia que cursa com sintomas motores e disautonomias semelhantes ao da SNM. Sintomas característicos como mutismo, posturas anormais por longos períodos e olhar fixo costumam ser progressivos e precedem a hipertermia e sintomas motores [9, 10]. A diferenciação destas duas síndromes é difícil e medidas para SNM devem ser instituídas mesmo quando ainda existe dúvida diagnóstica.
Deve-se manter monitorização em unidade de terapia intensiva para casos suspeitos de SNM. A condição tem alta mortalidade (10 a 20%) e o óbito ocorre associado a manifestações disautonômicas, lesão renal aguda por rabdomiólise, infecções pulmonares e eventos trombóticos. A instabilidade autonômica na SNM costuma resultar em taquicardia, labilidade pressórica e diaforese intensa [11]. Como a paciente apresenta rigidez grave com rabdomiólise, deve-se iniciar a fluidoterapia. Também é indicado iniciar benzodiazepínicos em conjunto de infusão de dantrolene para controle da rigidez grave.
Após 24 horas da apresentação, a paciente foi encaminhada para unidade de terapia intensiva. Foi iniciado terapia de controle térmico com compressas frias além do uso de dipirona e paracetamol. Realizada intubação orotraqueal por rebaixamento de nível de consciência e necessidade de proteção de via aérea. A paciente manteve labilidade pressórica frequente, com episódios de hipotensão não sustentados e necessidade de noradrenalina por curto período.
Mantida em sedoanalgesia com midazolam e fentanil e ventilação mecânica com parâmetros baixos, sem alterações de troca gasosa. Foram suspensos clozapina e sertralina e medicamentos antidopaminérgicos não foram prescritos durante a internação em UTI.
Suspenso aciclovir após painel viral negativo no líquor. Realizado eletroencefalograma sem alterações sugestivas de estado epiléptico ou alterações compatíveis com encefalite.
A suspensão do medicamento desencadeante é a primeira conduta em pacientes com suspeita de SNM. Medicamentos com potencial anti-dopaminérgico devem ser evitados (veja tabela 3). Quando o precipitante foi a descontinuação abrupta de um medicamento dopaminérgico (como a levodopa), este deve ser prescrito imediatamente.

Por aumento de perda insensíveis pela hipertermia e diaforese, frequentemente estes pacientes necessitam de fluidos para manter euvolemia. Além disso, em casos de rabdomiólise, pode ser necessário maiores volumes e alcalinização da urina para prevenir lesão renal.
Há resposta fraca aos antitérmicos como dipirona e paracetamol, mas pode-se considerar o uso. Pode ser necessário a associação de medidas térmicas como mantas de resfriamento, compressas frias em dobras e até irrigação vesical com soro frio.
O uso de medicamentos como dantrolene e bromocriptina deve ser considerado em casos graves, apesar de eficácia incerta na literatura. Em casos de rigidez grave com rabdomiólise, uma conduta adequada é iniciar benzodiazepínicos de horário para controle de sintomas associado a infusão de dantrolene.
O dantrolene é um relaxante muscular direto que pode melhorar sintomas como rigidez e reduzir a produção de calor. Recomenda-se uso de doses de 1 a 2,5 mg/kg podendo-se repetir até um total de 10 mg/kg/dia. O uso de bromocriptina, um agonista dopaminérgico, deve ser considerado em conjunto. Em casos refratários, há recomendação de uso de bloqueadores neuromusculares despolarizantes, apesar de evidência fraca de benefício [12].
Rigidez e rabdomiólise apresentam pico entre o 2º a 4º dia [13]. Os sintomas da SNM duram de 2 a 14 dias, necessitando de vigilância e monitorização por tempo prolongado [14]. Cursos crônicos podem ocorrer, principalmente em casos mais graves e com hipertermia não controlada adequadamente.
No primeiro dia de internação em UTI, foi realizado dantrolene em dose máxima e mantida com bromocriptina e benzodiazepínico de horário.
No quarto dia de internação, a paciente mantinha presença de rigidez e piora progressiva de tremores de extremidade. A temperatura persistiu entre 39 e 40 ºC, sem controle adequado com medidas térmicas como compressas frias e irrigação vesical com solução fria 4 °C. Mantinha CPK elevada de 4.000, com melhora gradual. Função renal apresentava-se estável há 48 horas, com creatinina de 2,2. Não apresentava distúrbios eletrolíticos significativos.
No quinto dia de internação, a paciente apresentou piora hemodinâmica significativa, com necessidade de noradrenalina e vasopressina. Uma nova investigação infecciosa apresentou hemoculturas periféricas e de sangue de cateter negativas, urina sem alterações e urocultura negativa. Manteve taquipneia em ventilação mecânica em parâmetros mínimos. Radiografia de tórax sem alterações. Ecocardiograma sem alterações significativas.
Optado por bloqueio neuromuscular com rocurônio, evoluindo com melhora da rigidez, mas sem melhora da hipertermia e hipotensão. A paciente manteve necessidade de ascensão de drogas vasoativas. A condição clínica persistiu em deterioração e a paciente faleceu no sexto dia de internação na UTI.
Alguns pontos de aprendizagem sobre o caso que você não pode esquecer:
- Febre e rebaixamento do nível de consciência devem levantar a suspeita de sepse ou infecção de sistema nervoso central. Em pacientes sem sintomas infecciosos localizatórios, a coleta de líquor ajuda no diagnóstico diferencial.
- Deve-se manter a suspeita de infecções do SNC, como meningite e encefalite, em pacientes com esquizofrenia ou sintomas psicóticos que apresentam febre e alteração do nível de consciência. Pacientes com transtornos psiquiátricos ou sintomas psicóticos podem sofrer de atraso diagnóstico em relação a infecções do SNC.
- Afastando causas infecciosas, deve-se considerar etiologias de hipertermia no lugar de febre. Efeitos adversos medicamentosos são causas frequentes de hipertermia.
- Síndrome serotoninérgica e síndrome neuroléptica maligna costumam cursar com hipertermia e alterações do movimento. A síndrome serotoninérgica está frequentemente associada a clônus e com mudanças recentes de dose de medicamentos associados. A síndrome neuroléptica maligna é uma reação idiossincrásica e tem a rigidez e disautonomia como principais alterações, além de estar mais associada com casos de rabdomiólise.
- A medida inicial na síndrome neuroléptica maligna é a suspensão dos medicamentos desencadeantes. O uso de medicamentos para controle de rigidez deve ser considerado em casos graves, principalmente com rabdomiólise associada. Pela potencial gravidade e duração prolongada dos sintomas, estes pacientes necessitam de monitorização por longos períodos. As principais causas de morte na são manifestações disautonômicas, lesão renal aguda por rabdomiólise, infecções pulmonares e eventos trombóticos.
Aproveite e leia:
Imitadores de Sepse
Sepse é uma das principais causas de óbito no mundo e está frequentemente envolvida em erros diagnósticos. Um trabalho recente avaliou quais os diagnósticos finais de pacientes conduzidos inicialmente como sepse na UTI. Neste tópico são revistos os critérios de sepse e a conduta recomendada em casos de incerteza diagnóstica.
Intoxicação por Antidepressivos e Síndrome Serotoninérgica
Um medo nos pacientes que ingerem altas doses de inibidores seletivos da recaptação de serotonina (ISRS) é a ocorrência de síndrome serotoninérgica. Um estudo publicado em novembro de 2022 da revista Clinical Toxicology avaliou o desenvolvimento de síndrome serotoninérgica após a ingestão de elevadas doses de ISRS. Este tópico revisa o tema e traz os resultados do estudo.
Encefalites
Encefalite é a inflamação do parênquima cerebral, em geral causada por infecção ou processo autoimune (pós-infeccioso, paraneoplásico ou idiopático). Apresenta clínica variável, desde alterações neurológicas focais até coma. Trazemos os principais pontos de uma revisão sobre a conferência da Encephalitis Society de dezembro de 2021.
Investigação de Primeiro Episódio Psicótico
Em junho de 2022, foi lançado um estudo retrospectivo no JAMA Internal Medicine para avaliar o valor diagnóstico da tomografia de crânio na investigação de um primeiro episódio psicótico. Excluídos pacientes com alterações não psiquiátricas, nenhum dos resultados das tomografias analisadas foi positivo para alterações estruturais. Aproveitando este estudo, trazemos uma revisão sobre a abordagem do primeiro surto psicótico.
Febre no Pós-Operatório
A febre é uma das complicações pós-operatórias mais comuns. Pode ser parte de uma resposta normal à cirurgia ou ter uma causa patológica, como infecções. Este tópico discute as causas mais comuns e a investigação desse cenário.
