Diagnóstico de Espondiloartrites
Em janeiro de 2024, o Annals of the Rheumatic Diseases publicou novos resultados da coorte SPACE (SPondyloArthritis Caught Early) [1]. Esse estudo avalia as propriedades diagnósticas dos sinais, sintomas e exames complementares da investigação de espondiloartrites, especificamente nos pacientes com dor lombar crônica há menos de dois anos. O tópico “Diagnóstico de espondiloartrites" revisa o que são as espondiloartrites, a apresentação clínica e os principais exames complementares.
Quais são as espondiloartrites?
As espondiloartrites (EpAs) são doenças inflamatórias com acometimento do esqueleto axial (vértebras e articulações sacroilíacas), esqueleto periférico (joelhos, tornozelos, entre outros), e extra-esquelético, como sintomas intestinais, oculares e cutâneos [2]. O grupo inclui espondilite anquilosante, artrite reativa, artrite psoriásica e artrite associada a doença inflamatória intestinal. São também denominadas espondiloartropatias "soronegativas", por serem artropatias inflamatórias com fator reumatoide (FR) negativo [3].
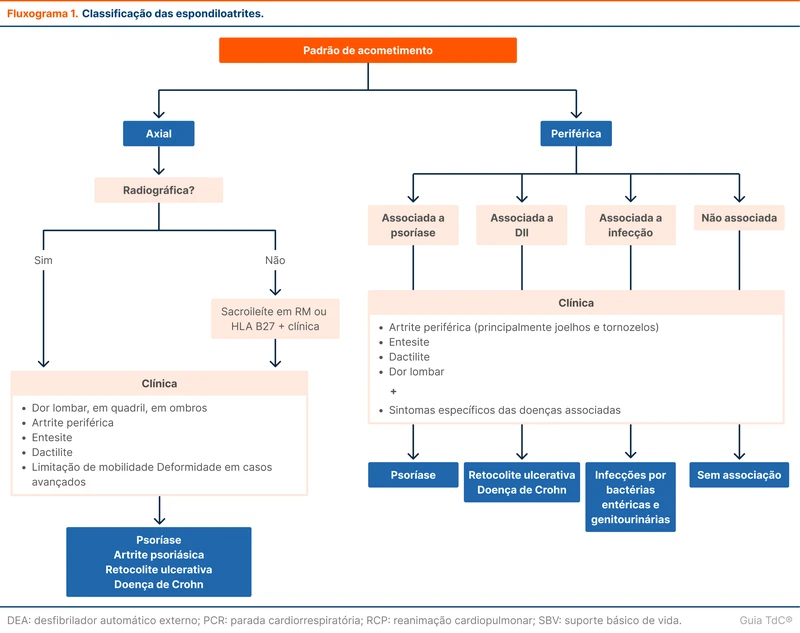
As EpAs são divididas em axiais e periféricas conforme a predominância dos sintomas (fluxograma 1). As axiais são caracterizadas por dor lombar crônica e novamente divididas em dois grupos: radiográfica (quando há evidência de sacroileíte na radiografia comum) e não-radiográfica (quando a inflamação é vista apenas pela ressonância magnética). Essa divisão provavelmente representa um espectro da doença e não modifica o tratamento. A espondiloartrite axial radiográfica é também chamada de espondilite anquilosante. Já as periféricas são caracterizadas por sintomas extra-axiais, principalmente entesite, dactilite ou artrite periférica. Podem se manifestar em associação com psoríase, doença inflamatória intestinal (DII) e infecções, mas também ocorrem sem outra doença subjacente [4].
Clínica e exame físico
O sintoma cardinal das espondiloartrites axiais é a dor lombar crônica (> 3 meses) com surgimento antes dos 40 a 45 anos. A dor lombar pode ter características inflamatórias, como piora à noite, alívio com exercício e rigidez matinal. Há diferentes métodos para classificar uma dor como inflamatória (tabela 1).

Dor lombar de padrão inflamatório não é um achado patognomônico de espondiloartrite, mas sua ausência reduz a probabilidade desse diagnóstico [5]. Na coorte SPACE, 76% dos pacientes com diagnóstico definitivo de espondiloartrites tinham dor lombar inflamatória. Contudo, 54% dos pacientes sem EpA também apresentavam o sintoma.
A remissão completa da dor em até 48 horas após uso de anti-inflamatórios não esteroidais (AINE) é classicamente considerada um marcador de lombalgia inflamatória das espondiloartrites. Apesar disso, um estudo publicado em 2024 no “Journal of Rheumatology” mostrou não haver diferença de resposta ao uso de AINE entre pacientes com EpA e sem EpA [6].
As espondiloartrites periféricas são assim chamadas pela predominância dos sintomas extra-axiais no quadro clínico, mas existe sobreposição de sintomas axiais e extra-axiais nas duas patologias. Os sintomas extra-axiais principais são dactilites, entesites e artrites em grandes articulações como joelhos, tornozelos, ombros, cotovelos.
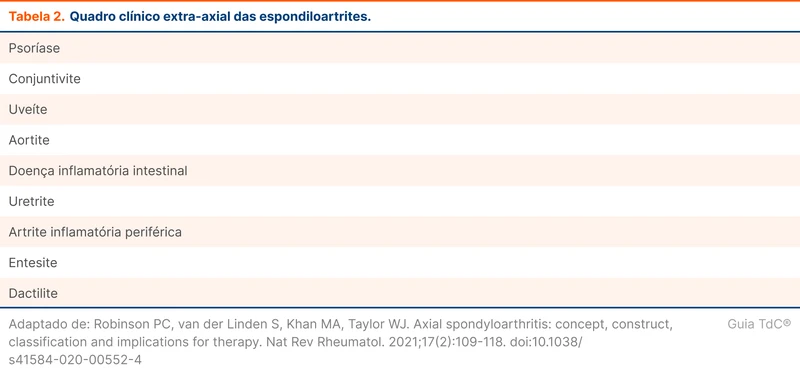
Em associação com espondiloartrites axiais e periféricas, várias manifestações extra-esqueléticas e doenças coexistentes podem ocorrer. Uveíte, psoríase e doença inflamatória intestinal (retocolite ulcerativa, doença de Crohn) são exemplos. Mais detalhes estão na tabela 2.
No exame físico, os testes de redução de mobilidade apresentam baixa sensibilidade e especificidade para o diagnóstico de espondiloartrite [5], especialmente em casos de início recente. Podem ser aplicados no seguimento de pacientes já diagnosticados.
Exames complementares
A radiografia anteroposterior de coluna lombossacral é o principal e primeiro exame a ser solicitado na investigação. A presença de sinais de sacroileíte com quadro de dor lombar inflamatória em pacientes com menos de 45 anos confirma o diagnóstico de EpA axial [4]. As principais alterações associadas com sacroileíte são erosões e esclerose subcondrais, que podem evoluir para anquilose total (fusão das estruturas ósseas de uma articulação). Na coorte SPACE envolvendo pacientes com dor lombar a menos de dois anos, 23% dos pacientes com EpA definitiva tinham alterações radiográficas. Por outro lado, nenhum paciente sem EpA tinha esse exame alterado [1]. A tabela 3 detalha os diferentes graus de sacroileíte na radiografia.

Vários pacientes com EpAs axiais não apresenta alterações na radiografia comum, já que esses achados se restringem a doença mais avançada. Nesses casos a avaliação pode ser feita com ressonância magnética (RM) [7]. A RM de sacroilíaca alterada apresenta edema subcondral ou periarticular da medula óssea nas articulações sacroilíacas, principalmente nas sequências T2 e STIR (short tau inversion recovery), em dois ou mais cortes contínuos ou em dois ou mais locais no mesmo corte da imagem. Edema ósseo em sacro ou ílio é preditor independente para EpA [4]. Na suspeita de doença periférica, a RM de grandes articulações pode mostrar entesites, sinovites, bursites e tendinites.
A tomografia computadorizada sem contraste é indicada na avaliação de fraturas no paciente já diagnosticado com EpA e como exame substituto da RM durante a investigação de EpA. A adição de contraste IV não acrescenta em sensibilidade no exame e não é recomendada [7].
O HLA-B27 é encontrado em mais de 75% dos pacientes com EpAs axiais radiográficas, não radiográficas e periféricas, mas sua positividade não é patognomônica do diagnóstico. Na coorte SPACE, 12% dos pacientes sem EpA definitiva tinham positividade do HLA-B27 [1]. A negatividade do HLA-B27 diminui a probabilidade do diagnóstico de espondiloartrites em pacientes com dor lombar, especialmente se não houver alterações de imagem. Contudo, não exclui o diagnóstico [5].
Critérios de classificação
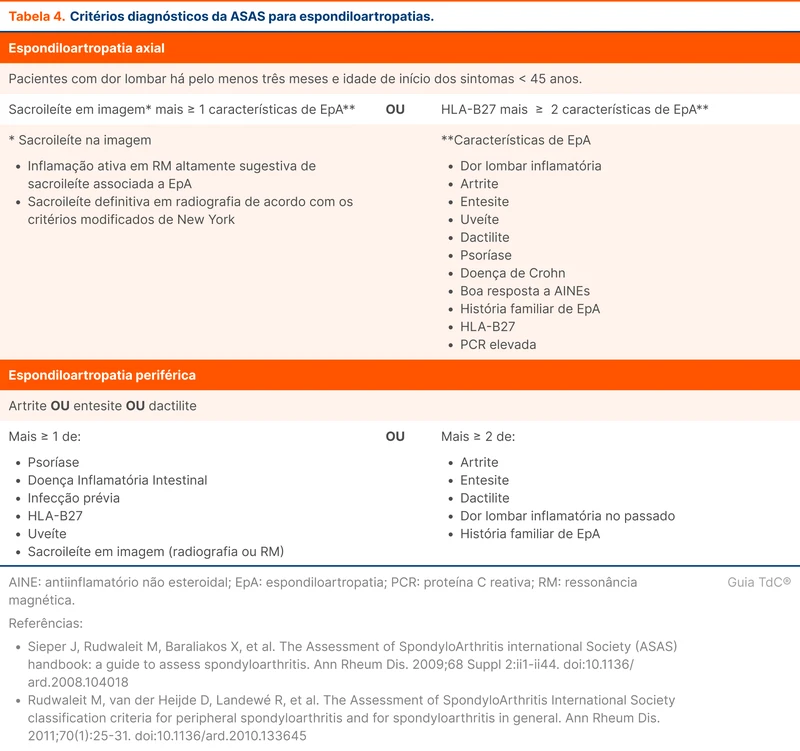
Os critérios da Assessment of SpondyloArthritis International Society (ASAS) de 2009 para as espondiloartrites predominantemente axiais e de 2011 para as predominantemente periféricas estão na tabela 4. A utilidade principal é no contexto de pesquisa e não devem ser utilizados como definidores exclusivos de diagnóstico.
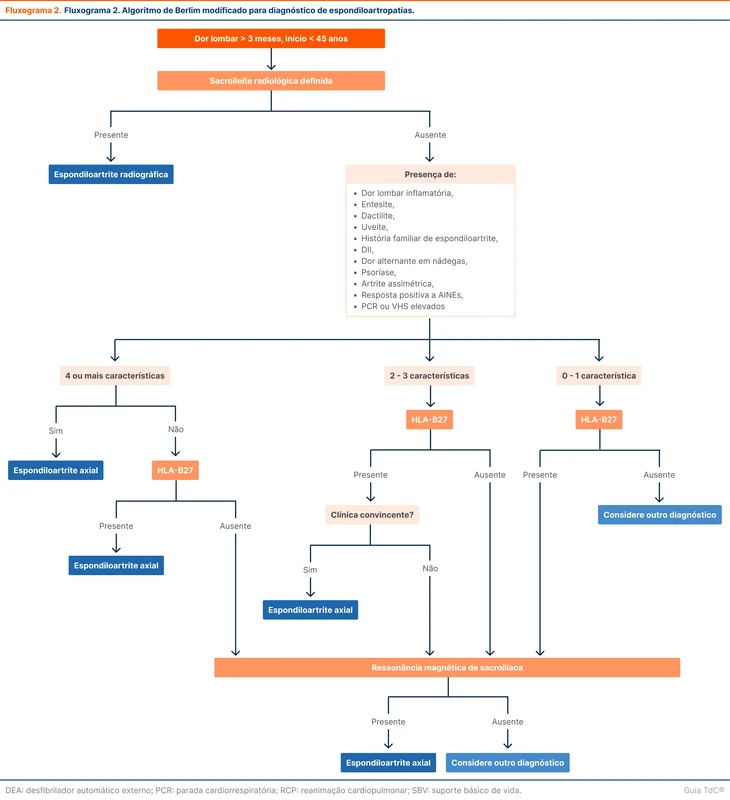
O algoritmo de Berlin modificado foi publicado em 2013 e baseado em dados iniciais da coorte SPACE e da coorte ASAS (fluxograma 2). Apresenta maior utilidade e aplicabilidade para o diagnóstico das EpAs do que os critérios diagnósticos. O algoritmo é baseado nas razões de verossimilhança (RV) das alterações clínicas e em exames complementares das duas coortes para definir a linha diagnóstica.
Aproveite e leia:
Doença de Behçet
A doença de Behçet é uma vasculite inflamatória multissistêmica caracterizada por uma evolução com períodos de remissões e recidivas. A doença pode acometer artérias, veias e capilares de diferentes diâmetros. Esse tópico explora a doença, inspirado em duas revisões recentes publicadas no New England Journal of Medicine e Lancet em fevereiro de 2024.
Doença Mista do Tecido Conjuntivo
A doença mista do tecido conjuntivo (DMTC) engloba um grupo heterogêneo de pacientes com apresentações e evoluções diferentes. Existe incerteza sobre o diagnóstico e prognóstico dessa condição e um estudo de coorte recente ajudou a caracterizar melhor essa entidade clínica. Este tópico traz os principais aspectos clínicos da doença e os resultados do estudo.
Caso Clínico #25
Mulher de 88 anos com artralgia e rigidez matinal há três meses.
Insuficiência Adrenal Induzida por Corticoides e Desmame de Corticoides
A European Society of Endocrinology e a Endocrine Society publicaram uma diretriz de orientações para diagnóstico e tratamento de insuficiência adrenal induzida por corticoides em abril de 2024. Este tópico revisa o tema e como fazer o desmame de corticoides.
Critérios de Classificação de Arterite de Células Gigantes
Em novembro de 2022, o American College of Rheumatology (ACR) e a European Alliance of Associations for Rheumatology (EULAR) publicaram uma atualização sobre os critérios de classificação de arterite de células gigantes. Vamos aproveitar a publicação para revisar o tema.
