Febre Maculosa Brasileira
Em junho de 2022, a Secretaria de Vigilância em Saúde do ministério da saúde lançou um manual chamado: “Febre Maculosa - Aspectos epidemiológicos, clínicos e ambientais”, trazendo em 162 páginas vários conceitos importantes sobre essa doença pouco mencionada, indo da investigação clínica até como fazer a notificação e prevenção dessa doença [1]. Para revisarmos os principais conceitos, trouxemos a segunda seção deste manual: Aspectos clínicos, diagnóstico e tratamento
O que é febre maculosa brasileira (FMB)
Nos humanos, a FMB é adquirida pela picada do carrapato infectado com riquétsia. A principal espécie é Rickettsia rickettsii, um cocobacilo gram negativo, intracelular obrigatório. Esse agente também é responsável pela febre maculosa das Montanhas Rochosas, presente na América do Norte, uma condição com quadro clínico e prognóstico diferentes da FMB.
Existem três perfis epidemiológicos da FMB:
- A FMB predominante na região sudeste, onde a Rickettsia rickettsii é o agente etiológico. O principal fator de exposição é o contato com o carrapato presente em animais de regiões rurais, como a capivara. A maioria dos casos ocorre entre junho e novembro, devido ao ciclo de vida do carrapato responsável por esse perfil.
- A FMB da região metropolitana de São Paulo também tem como agente etiológico R. rickettsii . Nesse perfil, a fonte transmissora são cães e gatos que circulam na Mata Atlântica e são parasitados por carrapatos.
- Outro perfil é causado pela Rickettsia parkeri no nordeste. Relacionado ao contato com animais como cães que circulam na Mata Atlântica, apresenta quadro mais leve do que o perfil anterior.
Quadro clínico
A incubação é de 2 a 14 dias e a clínica é variável. A fase inicial é leve em forma de síndrome febril inespecífica ou síndrome febril exantemática. Além da febre, essa fase pode apresentar cefaleia, mialgia, artralgia, prostração, náuseas e vômitos.
Os sintomas cutâneos surgem geralmente após o quinto dia de doença, na forma de exantema maculopapular, não pruriginoso, com lesões de 1 e 5 mm, acometendo inicialmente as extremidades (punhos e tornozelos, palmas das mãos e planta dos pés). O exantema pode evoluir para petéquias e sufusões hemorrágicas, conforme a gravidade da doença. Necrose de extremidades é uma manifestação descrita. Em apresentações fulminantes (com óbito em menos de 6 dias de sintomas), o quadro cutâneo pode nem ter tempo para aparecer.
Sintomas leves podem evoluir rapidamente para quadros graves, como síndrome febril hemorrágica ou íctero-hemorrágica. Essa forma pode apresentar disfunção orgânica múltipla, hemorragias, icterícia e choque.
A Rickettsia parkeri, responsável por um quadro mais leve, pode apresentar a escara de inoculação do agente e linfonodomegalia regional.
Exames e diagnóstico
O laboratório pode revelar leucopenia ou leucocitose e plaquetopenia. Além dos exames que indicam as disfunções orgânicas, vale marcar a presença de elevação de creatinoquinase (CPK) e hiponatremia.
Para o diagnóstico definitivo, os testes disponíveis não trazem resultados específicos de modo ágil. O tratamento direcionado deve ser iniciado diante da clínica e antecedente epidemiológico sugestivos, sem necessidade de confirmação diagnóstica prévia.
O primeiro método de diagnóstico é a sorologia pareada. Essa técnica envolve a coleta de IgG na fase aguda, pareando o resultado com outra amostra no mínimo 14 dias depois (veja exemplo na tabela 1). Se houver um aumento da titulação em 4 vezes ou mais, é considerado um caso confirmado. O IgM pode ser colhido mas é limitado em sensibilidade e especificidade.
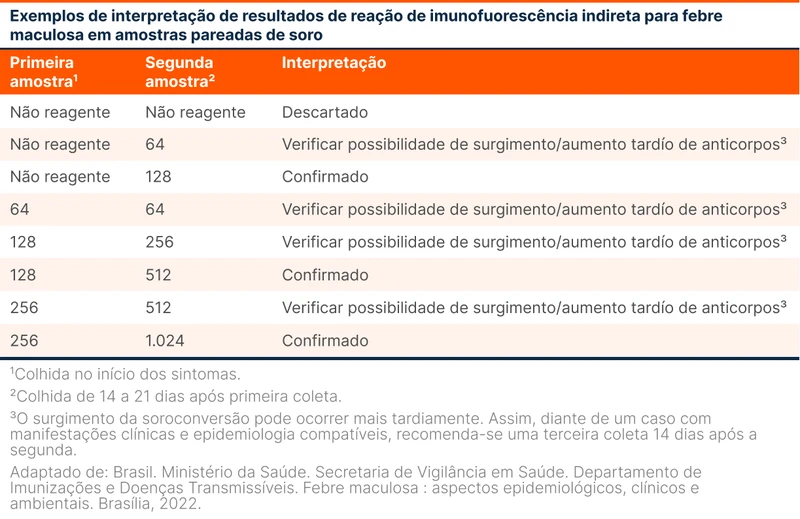
Nas fases agudas da doença, quando a sorologia pode ainda não ser útil, os outros métodos diagnósticos são:
- Isolamento direto. Limitado pela técnica que envolve congelamento da amostra em tempo hábil, o que diminui seu valor preditivo negativo.
- PCR do agente. Possui boa sensibilidade e especificidade, porém não é amplamente disponível.
Ambos os testes podem ser utilizados no sangue, amostra de pele ou vísceras.
Tratamento
Iniciar o tratamento diante da suspeita, idealmente antes do quinto dia de sintomas, é considerada a principal medida na redução do risco de formas graves. Um obstáculo é que o exantema, achado característicos da doença, pode não estar presente antes do quinto dia. Mesmo na ausência de lesão de pele, mas com a presença de fatores epidemiológicos como contato com carrapato, deve-se indicar o tratamento.
As únicas drogas eficazes contra a R. rickettsii são a doxiciclina e o cloranfenicol (veja tabela 2) Apesar da doxiciclina ser superior, a ausência de apresentação intravenosa no Brasil faz com que o uso de cloranfenicol seja mais comum em pacientes com a forma grave.

Não se preconiza profilaxia para FMB após contato com carrapato.
Aproveite e leia:
Encefalites
Encefalite é a inflamação do parênquima cerebral, em geral causada por infecção ou processo autoimune (pós-infeccioso, paraneoplásico ou idiopático). Apresenta clínica variável, desde alterações neurológicas focais até coma. Trazemos os principais pontos de uma revisão sobre a conferência da Encephalitis Society de dezembro de 2021.
Reações Transfusionais
Variando de autolimitadas até ameaçadoras à vida, as reações transfusionais são comuns na prática hospitalar. Essa revisão aborda as principais reações e a conduta diante delas. Uma referência nacional para o tema é o "Guia para uso de Hemocomponentes" do Ministério da Saúde.
Caso Clínico #16
Mulher de 59 anos com fala desconexa e mutismo há 1 dia.
Controle Farmacológico de Sintomas
O tema da revisão do mês é controle farmacológico dos principais sintomas do dia a dia: dor, dispneia, náuseas e vômitos. Trazemos para você um manual de prescrição de medicamentos para esses problemas!
Varfarina: Bulário e Quando Preferir em Relação aos DOACs
A varfarina é um anticoagulante antagonista da vitamina K. Ela atua inibindo os fatores de coagulação dependentes desse nutriente: proteína C, proteína S e fatores de coagulação II, VII, IX e X. Os anticoagulantes orais diretos (DOAC) são a primeira escolha em muitas situações, mas a varfarina ainda tem espaço na prática. Uma recente revisão do Journal of the American College of Cardiology avaliou essa questão e um ensaio clínico de janeiro de 2024 publicado no Circulation estudou a varfarina em indivíduos frágeis. Este tópico revisa o uso atual de varfarina.

