Lesão Hepática Induzida por Drogas (DILI)
A lesão hepática induzida por drogas (também chamada de DILI, do inglês drug induced liver injury) é uma das principais causas de insuficiência hepática aguda. A DILI pode ser responsável por até 4% das internações por icterícia [1]. Um artigo do Journal of the American Medical Association (JAMA) Internal Medicine avaliou os principais medicamentos relacionados a DILI [2]. Este tópico aborda os resultados do estudo e o manejo do paciente com DILI.
Abordagem do paciente com suspeita de DILI
O diagnóstico de DILI é baseado na exclusão de outras causas de lesão hepática. Não há exames laboratoriais ou escores clínicos que confirmem que a lesão foi causada por medicamentos. A diretriz da American College of Gastroenterology (ACG) recomenda como investigação inicial a pesquisa de sorologias virais, marcadores de hepatite autoimune e exames de imagem para avaliar obstrução de via biliar. A biópsia hepática não é obrigatória, mas pode auxiliar quando há incerteza diagnóstica relevante após exames não invasivos.
Após suspeitar de DILI, o próximo passo é caracterizar o padrão da lesão hepática do paciente e avaliar o comportamento da hepatotoxicidade caso a droga suspeita seja de fato a causadora do quadro. Quatro características devem ser avaliadas [3]:
- Latência: tempo do início da lesão hepática após introdução da droga.
- Retirada: melhora dos sintomas após a retirada da droga.
- Re-exposição: recorrência da lesão hepática, caso a droga seja reintroduzida.
- Fenótipo: se o padrão da lesão hepática da droga corresponde ao que o paciente apresenta
- Os medicamentos têm latência e fenótipos diferentes. Exemplos de fenótipos estão na tabela 1.
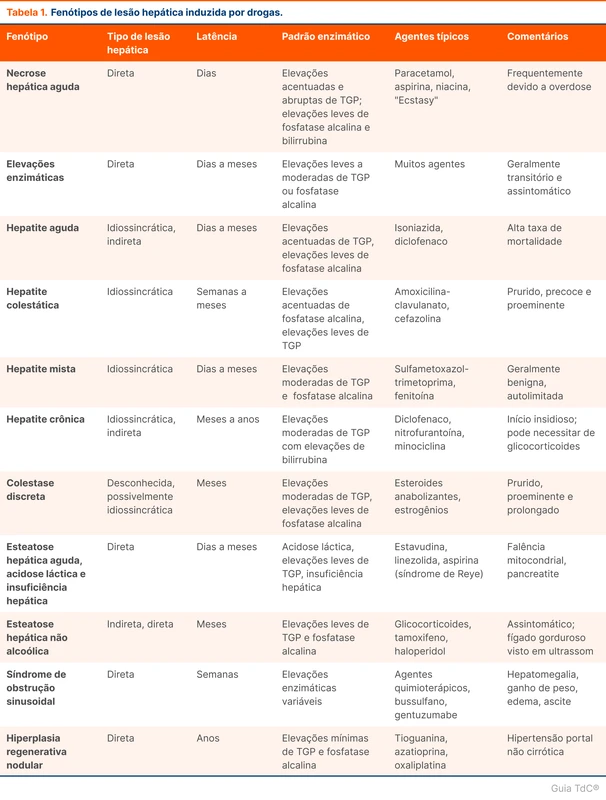
O mecanismo de lesão hepática por drogas pode ser direto ou idiossincrático. Na lesão direta, a latência é de dias e varia conforme a dose. Os principais exemplos desse mecanismo de lesão são o paracetamol e metotrexato. Quando o acometimento é idiossincrático, não há correlação com a dose e a latência varia de dias a anos. Exemplos de drogas com acometimento idiossincrático são amoxicilina-clavulanato, isoniazida e quinolonas.
Uma das maneiras de pesquisar como se comporta a lesão por cada droga é pelo site Livertox, que agrupa informações de mais de 1200 drogas e o respectivo efeito no fígado [4].
Padrão de lesão
A DILI pode ser dividida em três padrões: hepatocelular, colestático e misto. Esses padrões são caracterizados com o cálculo da “razão R” através de uma fórmula que utiliza valores de TGP e fosfatase alcalina (FA) - figura 1.

TGP e FA possuem valores de referência diferentes e se elevam em proporções distintas. Uma comparação direta entre os valores resultaria em uma análise imprecisa. Uma maneira de ajustar os valores dos exames considerando essas diferenças é dividir cada um pelo respectivo limite superior da normalidade. O resultado dessa operação expressa quantas vezes acima do limite superior da normalidade cada exame está alterado. Em seguida, os resultados são comparados e o valor final é chamado de razão R. Veja esta calculadora da razão R para facilitar a operação.
Se a razão R for superior a 5, o padrão é hepatocelular. Se menor que 2, padrão colestático. Valores entre 2 e 5 são classificados como padrão misto. Cada droga causa DILI com um padrão mais frequente, por exemplo [5]:
- Hepatocelular: paracetamol, alopurinol, ciprofloxacino
- Colestático: amoxicilina com clavulanato, clorpromazina
- Misto: amoxicilina com clavulanato, carbamazepina, clindamicina

A tabela 2 traz as recomendações da ACG baseado nos padrões de acometimento. Para uma abordagem mais ampla a elevação de enzimas hepáticas, consulte o tópico "Abordagem à Elevação de Enzimas Hepáticas".
Tratamento e prognóstico
O tratamento de DILI é baseado em medidas de suporte. A droga causadora deve ser suspensa e o paciente não deve tomá-la novamente. A reexposição pode ocorrer quando há falha em reconhecer o medicamento como causador da DILI. Os únicos antídotos específicos para DILI são N-acetilcisteína para paracetamol e L-carnitina para ácido valproico. Veja mais sobre intoxicação por paracetamol no tópico "Consenso de Intoxicação por Paracetamol".
Os corticoides têm papel incerto no tratamento da DILI. Os estudos encontraram maior benefício em casos de hepatite autoimune induzida por drogas e DILI provocada por inibidores de check-point. Minociclina e nitrofurantoína são exemplos de medicamentos que podem induzir hepatite autoimune [6].
Espera-se uma redução de 50% dos valores dos exames laboratoriais em 60 dias para DILI do padrão hepatocelular e 180 dias para DILI do padrão colestático. Pacientes que não apresentam essa evolução são candidatos a biópsia hepática para avaliar outras explicações para a lesão [7].
Os pacientes devem ser monitorados para o surgimento de coagulopatia e encefalopatia hepática, já que 10% evoluem para insuficiência hepática aguda [8]. Nesses casos, o tratamento é o transplante hepático.
A N-acetilcisteína já foi estudada em DILI com insuficiência hepática, mesmo quando a causa não foi o paracetamol. Os resultados não evidenciaram diferença de sobrevida, mas em desfechos secundários houve menos evolução para transplante em pacientes com encefalopatia hepática grau 1 e 2 [9]. A diretriz da ACG pontua que N-acetilcisteína pode ser considerada nesse cenário.
Não há consenso sobre qual escore utilizar para monitorar a gravidade desses casos, podendo ser utilizado o MELD, o SOFA ou os critérios de King's College.
O que o trabalho acrescentou?
Em agosto de 2024, foi publicado um estudo de coorte retrospectiva analisando pacientes que receberam receita de medicações orais em um hospital dos Estados Unidos [2]. O desfecho primário foi hospitalização por lesão hepática aguda grave, definido como aumento de bilirrubina associado a um dos seguintes: transaminases elevadas três vezes acima do valor de referência ou INR superior a 1,5.
Foram avaliados mais de 7,8 milhões de pacientes que receberam alguma medicação via oral com potencial para hepatotoxicidade. Ocorreram 1739 hospitalizações por lesão hepática aguda grave. Os prontuários eram analisados por dois hepatologistas que julgavam se a medicação havia causado ou contribuído para a lesão.
O estudo encontrou 17 medicações com número de eventos significativos. Os antimicrobianos representaram 64% dos medicamentos com alto risco de lesão. O metronidazol foi o principal antibiótico envolvido em hepatotoxicidade e as quinolonas possuem três representantes na lista. A classe de antipsicóticos tem dois representantes, incluindo a clorpromazina, utilizada em vários contextos. A lista está na tabela 3. Das 1739 hospitalizações, cinco pacientes realizaram transplante e 473 (27,2%) faleceram em até 180 dias.
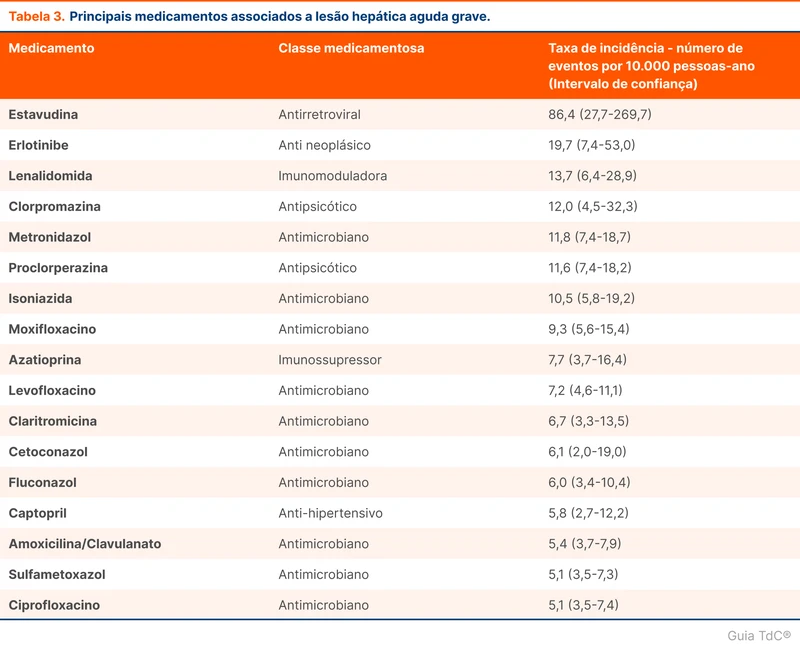
O estudo reforça a vigilância de lesão hepática com o uso de drogas como isoniazida, amoxicilina/clavulanato e clorpromazina. Além disso, indica que algumas medicações consideradas com baixa taxa de hepatotoxicidade, como metronidazol e ciprofloxacino, merecem maior atenção.
Aproveite e leia:
Consenso de Intoxicação por Paracetamol
O paracetamol é um analgésico e antitérmico comum e seguro em doses terapêuticas habituais. As doses supra terapêuticas podem causar lesão hepática grave, sendo uma importante causa de insuficiência hepática aguda. Em agosto de 2023, o Journal of the American Medical Association (JAMA) publicou o consenso americano e canadense para manejo dessa intoxicação. Este tópico revisa o tema e traz as principais informações deste consenso.
Ácido Tranexâmico no Peri-Operatório
O estudo POISE-3, publicado em maio de 2022 no New England Journal of Medicine, trouxe novidades sobre o uso do ácido tranexâmico no perioperatório de cirurgias. O Guia TdC de hoje revisa as aplicações dessa droga e traz uma análise dessa publicação recente.
Avaliação de Dor Torácica Estável com Angiotomografia
Em abril de 2022, o New England Journal of Medicine publicou o trabalho DISCHARGE comparando o uso de angiotomografia de coronárias com cineangiocoronariografia para avaliação de dor torácica estável. Vamos ver o que essa nova evidência acrescenta.
Diretriz de Insuficiência Cardíaca AHA 2022
Em primeiro de abril foi divulgada a nova diretriz de Insuficiência Cardíaca (IC) da American Heart Association (AHA). O documento consolida várias descobertas recentes e traz nova ótica sobre pontos antigos. Aqui vão quatro tópicos de destaque do documento:
Diureticoterapia na Insuficiência Cardíaca Aguda
Diureticoterapia é a pedra fundamental do tratamento da insuficiência cardíaca (IC) descompensada há mais de 20 anos. Ainda assim, há muitas perguntas sem respostas claras nesse tema. A revisão do mês traz um apanhado do conhecimento atual sobre os diuréticos na IC.
