Reações Cutâneas Graves a Antibióticos
Antibióticos, alopurinol e anticonvulsivantes são os medicamentos mais envolvidos em reações cutâneas. Uma publicação de agosto de 2024 do Journal of the American Medical Association (JAMA) avaliou o risco de reações cutâneas graves entre os principais antibióticos de uso ambulatorial [1]. Este tópico revisa as reações cutâneas graves e os achados deste estudo.
Tipos de reações cutâneas
Reações cutâneas a medicamentos podem variar de assintomáticas até reações graves com alta mortalidade. A distinção clínica entre eventos adversos a medicamentos e condições não relacionadas a medicamentos é difícil, principalmente a diferenciação com exantemas virais. Algumas condições podem aumentar o risco de reações medicamentosas, como transplante de medula óssea e certas infecções, como pelo HIV e EBV. Um exemplo é o exantema no paciente com mononucleose e uso de aminopenicilinas (amoxicilina), confundido com alergia à penicilina (veja mais sobre em "Diretriz de Alergia a Penicilina"). A tabela 1 agrupa diagnósticos diferenciais de exantemas não induzidos por fármacos [2].
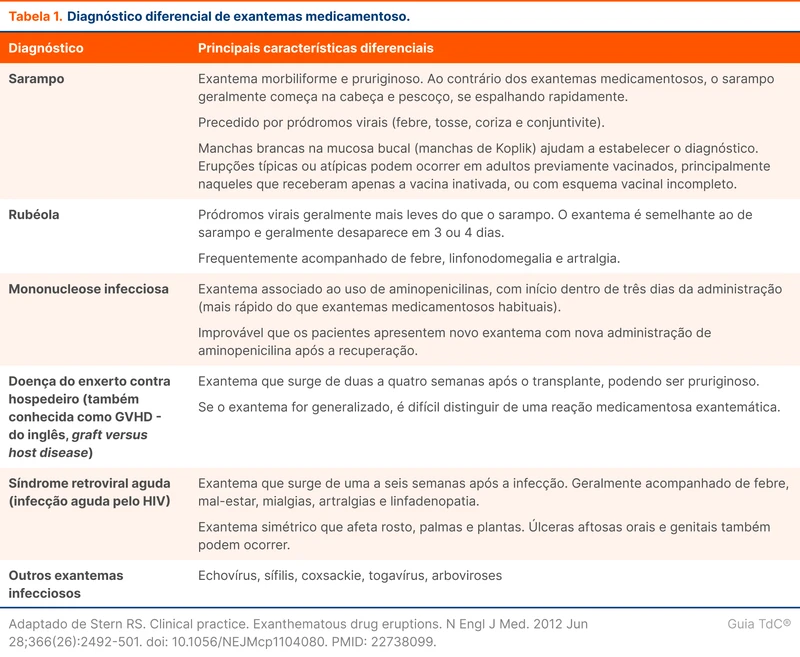
Identificar e descontinuar o medicamento envolvido é a principal medida. As características morfológicas, a extensão das lesões e a determinação do tempo de exposição do medicamento até a reação auxiliam no diagnóstico [3].
Reações de hipersensibilidade imediatas/agudas (como urticária, angioedema e/ou anafilaxia) ocorrem quase sempre dentro da primeira hora após a exposição. Exantemas não-imediatos/tardios ocorrem mais de 6 horas após a exposição, geralmente após 24 horas.
As reações cutâneas graves a medicamentos são caracterizadas por acometimento cutâneo extenso (incluindo mucosas, edema facial e pústulas ou bolhas) com sinais de envolvimento sistêmico (lesões orgânicas como hepatite ou nefrite, temperatura maior que 38,5 °C e linfadenopatia) [2]. As reações que não se encaixam nesses critérios são consideradas não graves.
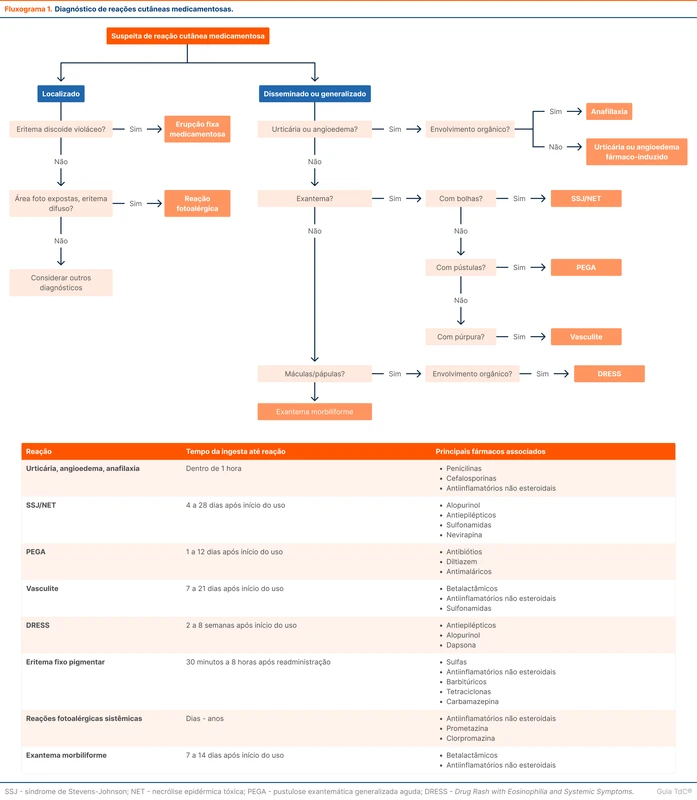
O fluxograma 1 resume as principais reações cutâneas, cronologia e fármacos relacionados.
Reações cutâneas graves
Os principais representantes destas reações são:
- Síndrome de Stevens Johnson/necrólise epidérmica tóxica (SSJ/NET)
- Síndrome DRESS (acrônimo derivado do inglês drug rash with eosinophilia and systemic symptoms, reação à droga com eosinofilia e sintomas sistêmicos)
- Pustulose exantemática generalizada aguda (PEGA)
Essas condições progridem rapidamente, com alta mortalidade por infecções secundárias, distúrbios hidroeletrolíticos e falência orgânica (principalmente hepática e renal) [4]. Veja mais sobre Stevens Johnson/necrólise epidérmica tóxica (SSJ/NET) em "Síndrome de Stevens-Johnson e Necrólise Epidérmica Tóxica".
A síndrome DRESS pode cursar com exantema morbiliforme, pequenas pústulas, eritrodermia e edema facial. O hemograma mostra eosinofilia e/ou linfocitose atípica. As manifestações sistêmicas mais importantes são lesão hepática, linfadenomegalia e disfunção renal. Acometimento pulmonar, cardíaco e neurológico também são descritos em menor frequência. Pacientes idosos ou com comorbidades têm maior chance de acometimento sistêmico [4].
O tempo entre a exposição e os sintomas de DRESS é longo. Os sintomas ocorrem no intervalo de duas semanas a três meses após exposição ao medicamento [5]. Carbamazepina e alopurinol são os medicamentos envolvidos com maior frequência, mas mais de 50 medicamentos estão associados à doença [6].
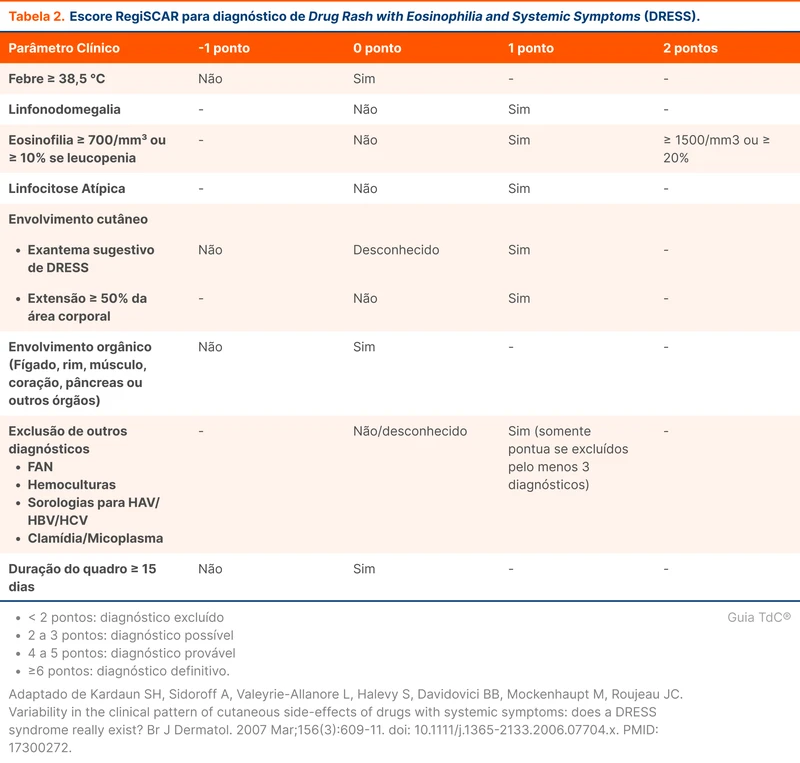
A principal ferramenta para auxiliar no diagnóstico de DRESS é o escore RegiSCAR (veja uma calculadora do escore RegiScar ou a tabela 2) [7, 8]. Ele reúne as principais características clínicas e laboratoriais, dividindo a probabilidade do diagnóstico em quatro categorias: excluído, possível, provável e definitivo.
Na PEGA, o acometimento cutâneo é mais localizado na face e articulações, sendo composto principalmente por pequenas pústulas assépticas em uma base eritematosa. Febre, leucocitose com neutrofilia e rápida resolução dos sintomas após descontinuação do medicamento suspeito favorecem o diagnóstico. O envolvimento de outros órgãos é descrito em até 17% dos casos, sendo fígado e rim os mais comumente acometidos. Em uma coorte norte-americana, a mortalidade foi menor que 5% e não esteve diretamente relacionada à PEGA [9].
Os medicamentos mais envolvidos na PEGA são antibióticos (principalmente beta-lactâmicos), antifúngicos, diltiazem e antimaláricos. O tempo-médio entre a exposição até o desenvolvimento da reação é de três dias [9].
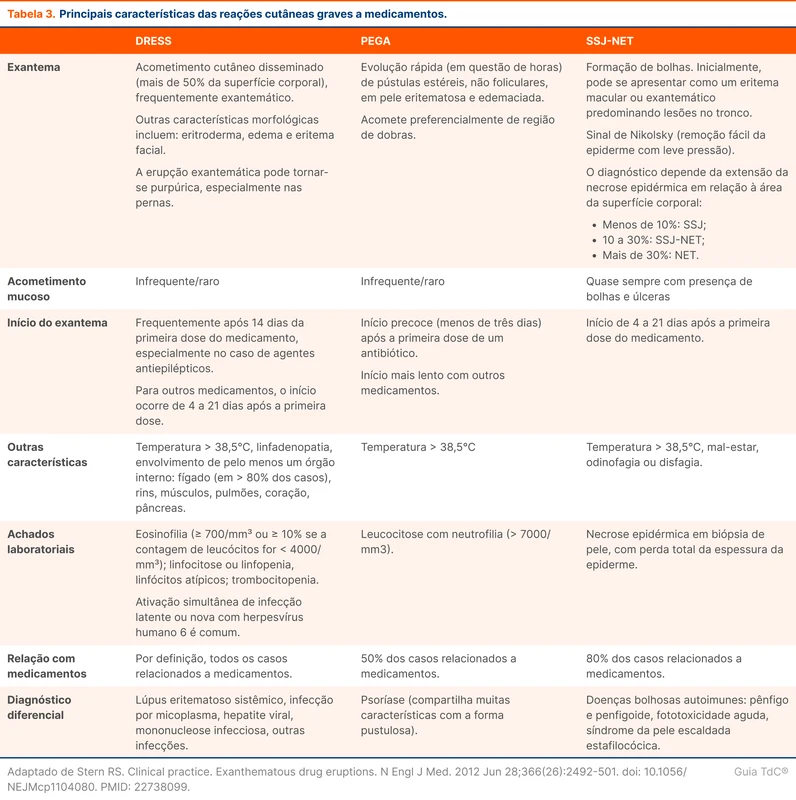
A tabela 3 resume as principais características das três reações cutâneas graves a medicamentos.
Antibióticos e risco de reações graves
Os antibióticos são medicamentos comumente associados com reações cutâneas [10]. Entre os antimicrobianos, existe dúvida de qual está associado à maior risco. O JAMA publicou um estudo de caso-controle prospectivo, comparando o risco de reações cutâneas graves entre as classes de antimicrobianos [1]. Foram revisados todos os pacientes acima de 65 anos em Ontário que receberam pelo menos uma prescrição de antibiótico no período de 2002 a 2022 e procuraram o pronto-atendimento por uma reação cutânea grave. O principal critério de exclusão foi a prescrição simultânea de outro medicamento comumente associado com reações cutâneas graves (anti-inflamatórios, alopurinol e anticonvulsivantes).
O estudo escolheu os macrolídeos como referência de comparação, por ser a classe menos relacionada com reações cutâneas graves [10]. As classes mais associadas a aumento no risco de reações graves foram sulfonamidas (OR, 2,9; 95% CI, 2,7-3,1), cefalosporinas (OR, 2,6; 95% CI, 2.5-2.8), nitrofurantoína (OR, 2,2; 95% CI, 2,1-2,4) e penicilinas (OR, 1,4; 95% CI, 1,3-1,5). A presença da nitrofurantoína nessa lista é uma informação nova, pois até então esse antibiótico era pouco relacionado a reações cutâneas graves e comumente utilizado na população geriátrica.
Na análise secundária, houve uma taxa de 2,12 reações cutâneas graves para cada 1000 prescrições. Cefalosporinas (4,92 para cada 1000 prescrições) e sulfonamidas (3,22 para cada 1000 prescrições) carregaram o maior risco absoluto. Dos pacientes com reações graves, 13% necessitaram de internação e 9% dos internados foram admitidos em UTI. A mortalidade intra-hospitalar foi maior nos pacientes com diagnóstico de SSJ-NET.
O estudo tem limitações. Por utilizar o banco de dados de prescrições médicas e visitas ao pronto-atendimento, fatores como preenchimento inadequado de prontuário e uso simultâneo de medicamentos sem necessidade de prescrição (como anti-inflamatórios) podem ter influência nos achados. Ainda assim, é um alerta pelas altas taxas encontradas, reforçando a necessidade da prescrição criteriosa.
Aproveite e leia:
Diretriz de Alergia a Penicilina
Alergia a penicilina pode levar a prescrição de antibióticos mais tóxicos e menos efetivos, podendo dificultar o tratamento de infecções graves. Em abril de 2023 foi publicada no Clinical Microbiology and Infection uma diretriz para abordagem de alergia a penicilina. Este tópico revisa o assunto e traz a abordagem da diretriz.
Síndrome de Stevens-Johnson e Necrólise Epidérmica Tóxica
O Guia inaugura nesta edição o segmento Síndromes e Cenários, em que trazemos situações clínicas que merecem destaque. A estréia do segmento traz uma síndrome dermatológica conhecida por sua gravidade: Síndrome de Stevens-Johnson/Necrólise Epidérmica Tóxica. Este tópico aborda definição, diagnóstico e tratamento.
Ácido Acetilsalicílico (AAS) no Perioperatório
O artigo ASSURE-DES, publicado no Journal of the American College of Cardiology (JACC) em agosto de 2024, avaliou a suspensão ou manutenção do ácido acetilsalicílico como prevenção secundária no perioperatório. Este tópico aborda o ácido acetilsalicílico no perioperatório e os resultados do estudo.
Eutireoideo Doente e Função Tireoidiana no Paciente Hospitalizado
A análise da função tireoidiana sofre muitas interferências no paciente hospitalizado, dificultando a interpretação clínica. A alteração dos exames tireoidianos em uma doença sistêmica não tireoidiana é denominada síndrome do eutireoideo doente. Esse tópico revisa o tema.
Transfusão de Plaquetas Antes do Acesso Venoso Central
A garantia da agregação plaquetária é essencial para a segurança de procedimentos como a passagem de cateter venoso central. Um estudo publicado no New England Journal of Medicine (NEJM) em maio de 2023 avaliou a transfusão de plaquetas antes da punção de um cateter venoso central. Este tópico revisa as indicações e orientações na transfusão de plaquetas e traz os resultados do estudo.
