Insuficiência Adrenal Induzida por Corticoides e Desmame de Corticoides
A European Society of Endocrinology e a Endocrine Society publicaram uma diretriz de orientações para diagnóstico e tratamento de insuficiência adrenal induzida por corticoides em abril de 2024 [1]. Este tópico revisa o tema e como fazer o desmame de corticoides.
Quando desmamar corticoide?
Corticoides exógenos podem causar insuficiência adrenal através da supressão do eixo hipotálamo-hipófise-adrenal. Qualquer dose de corticoide acima da dose equivalente à fisiológica tem o potencial de causar esse efeito. O grau de supressão é influenciado por dose acumulada, potência do corticoide e o tempo de uso. A tabela 1 traz os fatores de risco para desenvolvimento de insuficiência adrenal.
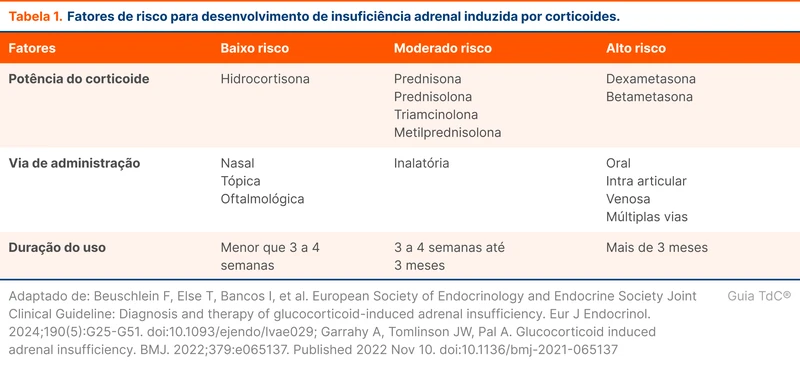
Qualquer via de administração, incluindo tópica e inalatória, pode levar à insuficiência adrenal [2-4].
Para evitar as consequências da insuficiência adrenal induzida por corticoides, alguns pacientes precisam que a medicação seja desmamada gradualmente. A decisão de suspender ou realizar o desmame envolve três fatores principais: controle da doença de base, tempo de uso e dose do corticoide. O controle da doença que motivou a introdução do corticoide é o gatilho para a decisão de desmamar a medicação.
A diretriz sugere não desmamar o corticoide quando o uso ocorreu por menos de três a quatro semanas, independentemente da dose. Nesses casos, a suspensão pode ser imediata e não requer testes para avaliar a função do eixo hipotálamo-hipófise-adrenal. O uso de corticoides deve ser abreviado quando possível, já que mesmo o uso curto está associado a aumento do risco de sepse, sangramento gastrointestinal, tromboembolismo venoso e fraturas [5].
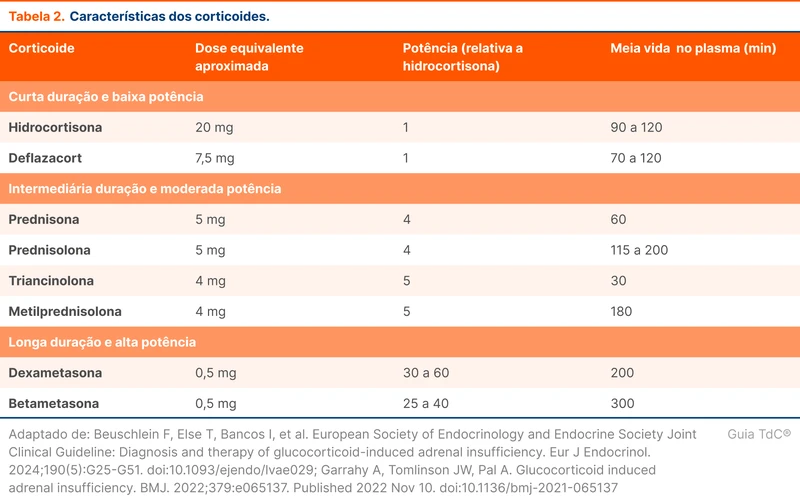
O uso por mais de três a quatro semanas sugere a necessidade de desmame. O risco de insuficiência adrenal é especialmente maior em doses suprafisiológicas, definidas como equivalentes ou superiores a 15 a 25 mg de hidrocortisona (5 a 7,5 mg de prednisona). A tabela 2 traz as principais características dos corticoides [1]. Veja mais em "Insuficiência Adrenal".
Como desmamar corticoide?
O processo de desmame pode ser dividido em duas etapas: a primeira, com redução até a dose fisiológica, equivalente a 5 a 7,5 mg de prednisona; e a segunda, com redução abaixo desse limiar. A conduta e complicações diferem entre as etapas.
Não existem evidências fortes que favoreçam um esquema específico de desmame. Modificações podem ser realizadas conforme a resposta de cada indivíduo. Pacientes com complicações induzidas por corticoide, como psicose, hipertensão e hiperglicemia, podem realizar desmame mais rápido até a dose fisiológica [1, 6].
Desmame até dose fisiológica (equivalente de prednisona 5 a 7,5 mg)
O primeiro passo é a troca do corticoide de longa duração para um corticoide de menor duração (tabela 2) — como a troca de dexametasona para prednisona, por exemplo. Mesmo após a redução para doses fisiológicas, os corticoides de longa duração estão mais associados a insuficiência adrenal e síndrome de Cushing exógeno.
Durante o desmame, deve-se monitorar sintomas de três condições: agudização da doença de base, insuficiência adrenal e abstinência de corticoide.
A síndrome de abstinência de corticoide é diferente de insuficiência adrenal induzida por corticoides. Os sintomas da abstinência de corticoide acontecem principalmente nas fases mais iniciais do desmame e são causados por dependência de concentrações suprafisiológicas e variação nas concentrações hormonais. Isso explica alguns sintomas relatados pelos pacientes durante o desmame quando ainda estão em doses suprafisiológicas. A tabela 3 resume as manifestações da abstinência de corticoides.
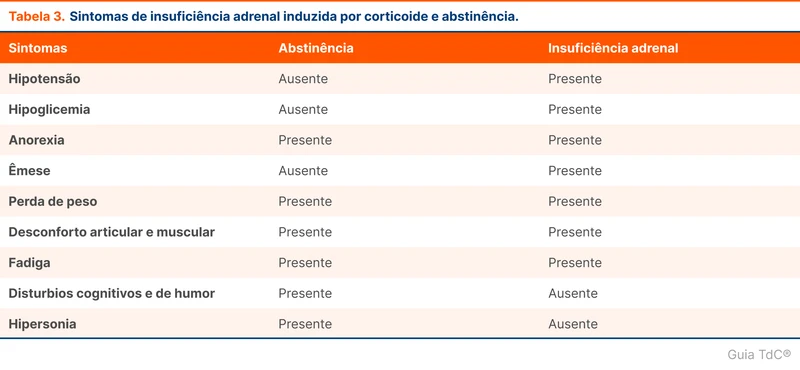
A diferenciação entre a síndrome de abstinência e a insuficiência adrenal é difícil devido à sobreposição dos sintomas. A dose de corticoide em uso é o principal parâmetro discriminante entre as condições, já que a insuficiência adrenal é improvável com uso em doses suprafisiológicas.
O reconhecimento da síndrome de abstinência é importante para evitar aumento de corticoide na presença de qualquer sintoma. Caso os sintomas de abstinência sejam graves, a diretriz sugere que a dose do corticoide pode ser aumentada temporariamente até a dose tolerada mais recente e realizar o desmame de forma mais gradual.
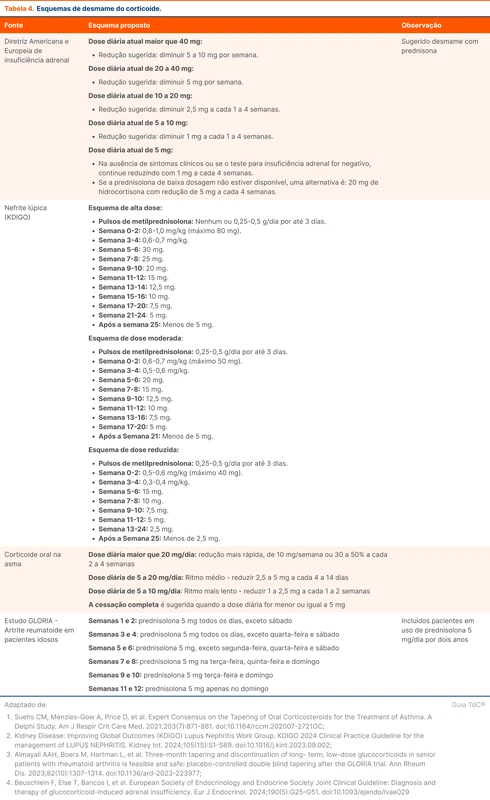
A tabela 4 traz o regime de desmame sugerido pela diretriz de insuficiência adrenal induzida por corticoide e outras possibilidades conforme a comorbidade de base.
Desmame de dose inferior à fisiológica (equivalente de prednisona menor que 5 a 7,5 mg)
Esta etapa do desmame exige atenção para identificação de insuficiência adrenal. Isso pode ser feito através de exames do cortisol matinal ou desmamando a medicação empiricamente e acompanhando o surgimento de sintomas.
A vigilância de sintomas de insuficiência adrenal permite o desmame do corticoide sem exames adicionais. Caso o paciente apresente um quadro clínico sugestivo, a dose anterior que não causou sintomas deve ser retomada.
Outra possibilidade é a dosagem de cortisol matinal, que pode ser utilizada para determinar a recuperação do eixo. Se a insuficiência adrenal for documentada (cortisol menor que 5 mcg/dL), a dose do corticoide deve ser mantida no limite inferior da dose fisiológica. Se os níveis de cortisol estiverem acima de 10 mcg/dL, pode-se suspender o uso de corticoides. O fluxograma 1 descreve as opções de desmame [6].
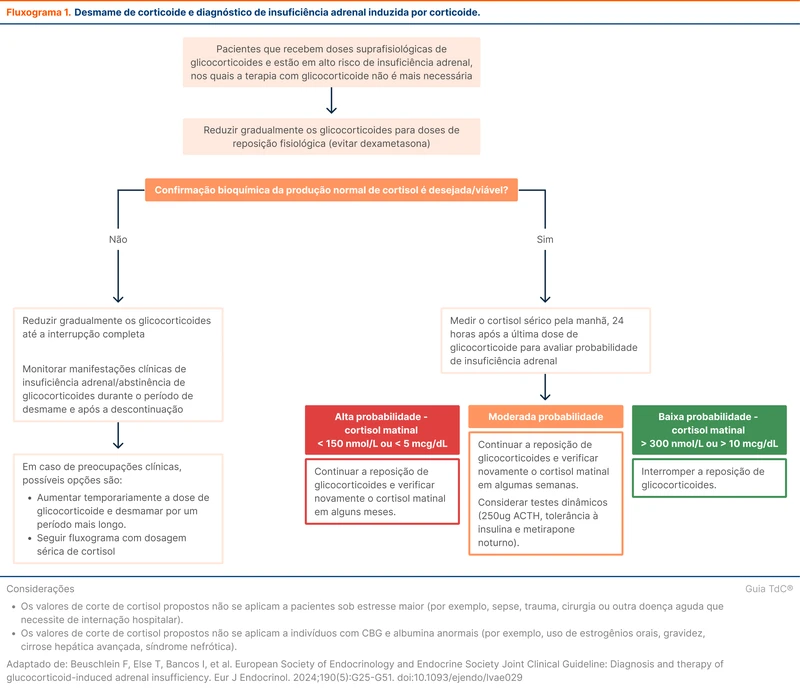
A diretriz reforça que os valores de cortisol são apenas guias e podem variar conforme os equipamentos de dosagem e divergem ligeiramente da abordagem descrita no tópico de insuficiência adrenal. Os valores também não se aplicam a pacientes com níveis anormais de albumina ou em situações de estresse agudo, como sepse, cirurgia ou trauma [6]. Veja mais em "Insuficiência Adrenal".
Não existem evidências que sugiram um melhor esquema para esta etapa do desmame. O estudo TOASST está em execução e se propõe a responder essa dúvida, além de comparar desmame gradual contra teste e suspensão abrupta em pacientes com doses de prednisona até 7,5 mg [7].
Como diagnosticar insuficiência adrenal induzida por corticoides?
Pacientes com sintomas durante o desmame ou que apresentam valores de cortisol matinal sugestivos de insuficiência adrenal devem manter a corticoterapia e ser reavaliados após meses para verificar a recuperação do eixo. Pacientes com sinais ou sintomas de síndrome de Cushing exógeno são considerados com supressão do eixo.
O tratamento da insuficiência adrenal induzida por corticoides consiste na reposição de corticoide em doses fisiológicas e na educação do paciente sobre o aumento da reposição em situações de estresse. Veja o material complementar sobre educação do paciente com insuficiência adrenal.
A reposição com fludrocortisona não está indicada, pois a função mineralocorticoide da adrenal está preservada na insuficiência adrenal induzida por corticoides.
Quando a recuperação do eixo não ocorre em cerca de um ano ou em pacientes que apresentaram crise adrenal, um endocrinologista deve ser consultado [1].
Aproveite e leia:
Insuficiência Adrenal
A adrenal é responsável por produzir glicocorticoides, mineralocorticoides e androgênios. Esta revisão aborda o diagnóstico e tratamento da insuficiência adrenal (IA), em pacientes estáveis e instáveis (crise adrenal).
Novos Critérios Diagnósticos e Rastreio de Diabetes e Pré-Diabetes
Em julho de 2024, a Sociedade Brasileira de Diabetes atualizou a sua diretriz de diagnóstico e rastreio de diabetes e pré-diabetes. O documento traz mudanças para a prática clínica. O tópico “Novos critérios diagnósticos e rastreio de diabetes e pré-diabetes” comenta sobre as recomendações da diretriz.
Nova Medicação para Lúpus Eritematoso Sistêmico
Em setembro de 2022, o New England Journal of Medicine (NEJM) publicou um artigo sobre uma nova terapia para tratamento do lúpus eritematoso sistêmico (LES), o litifilimabe. Vamos ver o que essa nova evidência acrescentou e revisar o tratamento de LES.
Retatrutida para Obesidade
Em junho de 2023 ocorreu o 83º encontro da American Diabetes Association. Nesse evento foi apresentado um estudo de fase 2 publicado no New England Journal of Medicine sobre a retatrutida, um agonista triplo de hormônios gastrointestinais. Esse tópico traz os resultados do estudo e coloca as opções de tratamento para obesidade em perspectiva.
Coma Mixedematoso
Coma mixedematoso é uma apresentação extrema de hipotireoidismo, com alta mortalidade. Em abril de 2023, uma coorte retrospectiva publicada no Annals of Intensive Care avaliou as características clínicas de pacientes com esse diagnóstico. Esse tópico revisa o tema e traz os resultados do estudo.
