Infecções Associadas a Cateter Intravascular
As infecções associadas a cateter intravascular são complicações graves. Representam a segunda causa mais comum de infecção adquirida em UTI no Brasil, atrás apenas de pneumonia associada à ventilação mecânica [1]. Essa revisão aborda os principais conceitos, diagnóstico, tratamento e prevenção de infecções associadas a cateteres intravasculares.
Tipos de cateteres intravasculares
Infecções associadas a cateteres intravasculares estão entre as infecções adquiridas no hospital mais comuns. Alguns estudos encontraram que 15% a 30% das infecções de corrente sanguínea adquiridas no hospital são associadas a cateter [2].
Os cateteres venosos podem ser classificados em cateteres de curta e de longa permanência:
- Cateteres de curta permanência: acesso venoso periférico, cateter venoso central e acesso venoso central de inserção periférica (PICC), cateter de diálise de curta duração e cateteres arteriais.
- Cateteres de longa permanência: cateter de diálise tunelizado (permcath) e cateter totalmente implantado para quimioterapia (port-a-cath)
As infecções associadas a cateter intravascular podem ser localizadas ou sistêmicas. A tunelite e a infecção de óstio são exemplos de infecções localizadas. A infecção de corrente sanguínea (ICS) é a principal manifestação de infecção sistêmica. Os detalhes destas apresentações são abordados a seguir.
Segundo dados da Agência Nacional de Vigilância Sanitária (ANVISA) de 2023 sobre ICS em pacientes em UTI no Brasil, as bactérias mais frequentemente identificadas são os Staphylococcus coagulase-negativo. Em seguida estão Klebsiella pneumoniae, Staphylococcus aureus, Acinetobacter, Pseudomonas aeruginosa e os Enterococcus.
Em relação a acessos venosos centrais, existe discussão se há maior incidência de infecção em algum sítio de inserção específico. O acesso femoral era considerado o de maior incidência de ICS associada a cateter e o acesso subclávio o de menor incidência, mas essa diferença vem sendo contestada recentemente. Veja mais em "Acesso Venoso Central - Complicações".
Infecção de óstio e tunelite
Infecção de Óstio de Cateter Intravascular
Caracterizada por sinais de inflamação, incluindo endurecimento, eritema, calor e dor ou sensibilidade dentro de 2 cm do local de inserção do cateter (figura 1).
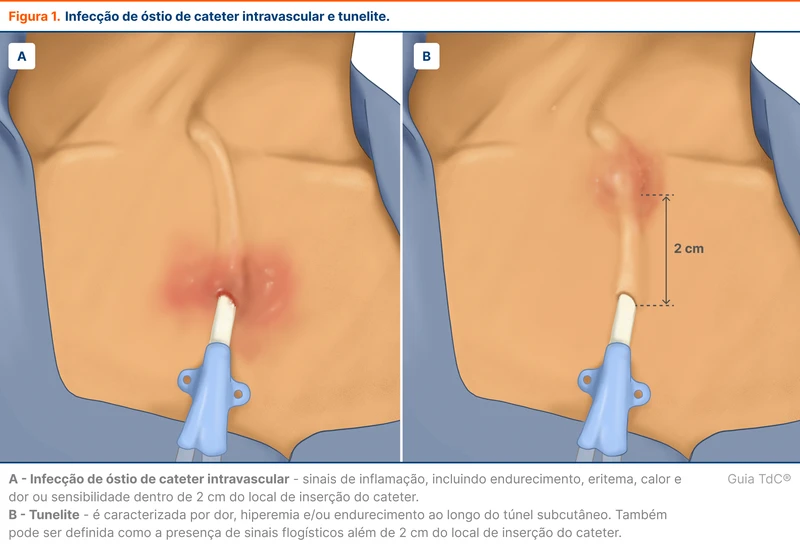
Podem existir outros indícios de infecção, como febre ou secreção purulenta drenando do local de inserção [3]. Quando houver saída de secreção, alguns autores sugerem que seja coletada amostra para realização de coloração de Gram e cultura. A presença de sinal flogístico no cateter aumenta em mais de quatro vezes o risco de ICS associada a cateter, sendo esse motivo para alguns recomendarem a coleta de hemoculturas [4].
A infecção de óstio de cateter não é necessária para ocorrer ICS. Até 70% dos pacientes com ICS não apresentam sinais de infecção local no cateter [4]. Alguns trabalhos sugerem que pacientes críticos, imunossuprimidos ou aqueles com cateteres na veia femoral apresentam menos sintomas locais quando estão com ICS associada a cateter [4, 5]. Em pacientes em uso de cateter de diálise, as infecções por Staphylococcus parecem estar mais associadas a sinais de infecção local [6].
Tunelite
Tipo de infecção exclusiva dos cateteres tunelizados. É caracterizada por dor, hiperemia e/ou endurecimento ao longo do túnel subcutâneo (figura 1). Também pode ser definida como a presença de sinais flogísticos além de 2 cm do local de inserção do cateter. Abaulamento, saída de pus ou necrose da pele são outros sinais sugestivos. Pode ou não ser associada com ICS [3].
Nessa situação, também é recomendada a coleta de secreção para cultura e hemoculturas para avaliar a presença de ICS [3].
Cateteres totalmente implantados (port-a-cath) também podem apresentar infecção no sítio de punção e infecção do túnel subcutâneo.
Infecção de corrente sanguínea associada a cateter: sintomas e coleta de culturas
A ICS associada a cateter intravascular pode se apresentar com febre, tremores, hipotensão, choque ou outros sinais de sepse. Pacientes com esses sintomas e a presença de um cateter devem ser investigados, mesmo sem sinais de infecção no local do cateter.
Os sintomas podem variar conforme o microrganismo envolvido. Um estudo com 249 pacientes em hemodiálise com ICS associada a cateter encontrou que febre e/ou tremores estavam presentes em mais de 90% das infecções por Staphylococcus aureus [7]. Em comparação, 60% dos pacientes manifestavam esses sintomas quando a infecção era por Staphylococcus coagulase-negativo. Indivíduos sem febre ou tremores podem apresentar sintomas mais inespecíficos como mal-estar ou sintomas gastrointestinais, além de disfunções orgânicas como hipotensão e alteração do estado mental. Nos pacientes em hemodiálise, sintomas como febre e calafrios podem ocorrer durante a sessão de diálise. Veja mais em "Intercorrências na Hemodiálise".
Na suspeita diagnóstica, devem ser coletados dois pares de hemocultura. Um par de veia periférica e um par do cateter. Em cateteres de múltiplos lumens, um par deve ser coletado de cada lúmen [3].
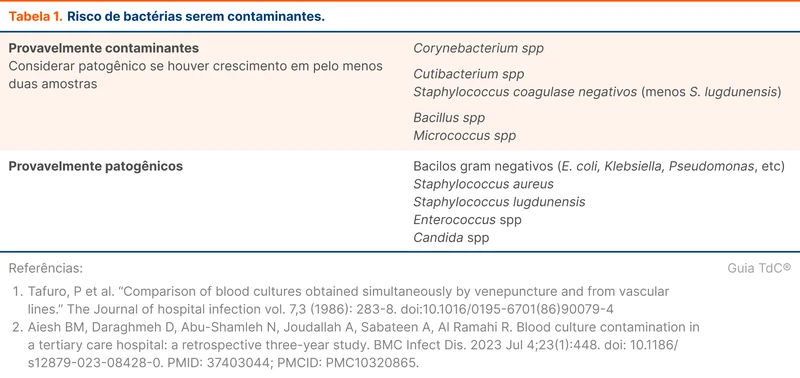
Algumas bactérias fazem parte da microbiota da pele e podem contaminar a hemocultura no momento da coleta. Isso dificulta a interpretação de uma hemocultura positiva, que pode representar apenas contaminação (falso positivo), sem ICS verdadeira. Para distinguir essas situações, deve-se considerar o quadro clínico e ponderar o risco de o microrganismo ser um contaminante, conforme a tabela 1 [8, 9]. Um exemplo frequente que gera dúvidas são os Staphylococcus coagulase-negativo, em que se recomenda duas amostras positivas para configurar uma ICS de fato. Entre os Staphylococcus coagulase-negativo, o Staphylococcus lugdunensis é uma exceção, bastando uma amostra positiva [3]. Bactérias como Staphylococcus aureus e Enterococcus raramente são contaminantes e devem sempre ser considerados patológicos.
Infecção de corrente sanguínea associada a cateter: diagnóstico
Para o diagnóstico de ICS associada a cateter intravascular, primeiramente o paciente deve apresentar manifestações clínicas e uma hemocultura positiva, idealmente sem outro foco infeccioso aparente, exceto o cateter. Em seguida, três critérios são comumente utilizados para averiguar a associação do cateter intravascular com a ICS (tabela 2) [10]:
- Diferença entre o tempo de positividade da hemocultura do cateter e da periferia
- Em culturas quantitativas, comparação entre a quantidade de microrganismos na hemocultura do cateter e da periferia
- Se o cateter for retirado, uma cultura quantitativa ou semiquantitativa do segmento do cateter com crescimento do mesmo agente identificado na hemocultura da periferia

O critério de tempo de positividade é feito com a coleta de hemocultura por veia periférica e pela via do cateter. Caso a bactéria cresça mais rápido na amostra do cateter, com intervalo de duas horas ou mais em relação à amostra periférica, o teste é considerado positivo. Esse critério foi descrito inicialmente com sensibilidade de mais de 95% e especificidade maior que 91%. Estudos subsequentes encontraram valores menores, com sensibilidade de 20% a 40%. O teste parece ser mais acurado para Pseudomonas e Enterobacter, com um aumento de sensibilidade se o intervalo utilizado for uma hora. Para Staphylococcus, Enterococcus e Klebsiella, a sensibilidade é menor, entre 30 e 60% [11].
Em relação aos critérios quantitativos, um deles é similar ao de tempo de positividade, comparando a quantidade de crescimento de bactérias entre uma hemocultura periférica e uma do cateter. O outro critério quantitativo avalia a quantidade de bactéria em cultura de partes do cateter, como a cultura de ponta de cateter. Ambos são pouco disponíveis, pois a maioria dos hospitais não dispõe de culturas quantitativas. Além disso, estudos sugerem que a cultura de ponta de cateter não auxilia no diagnóstico, apresentando um valor preditivo positivo de 23% [12, 13].
Considerando as nuances dos critérios, muitas vezes a ICS associada a cateter será um diagnóstico presumido em um paciente com sintomas sistêmicos que tenha um cateter intravascular sem explicação alternativa para o quadro clínico.
Antibioticoterapia
O tratamento de infecções associadas a cateter intravascular envolve duas intervenções: antibioticoterapia e avaliação de retirada do cateter.
As diretrizes recomendam a vancomicina, fornecendo cobertura empírica para Staphylococcus aureus e Staphylococcus coagulase-negativo resistentes à meticilina e Enterococcus [3, 10]. Veja mais em "Staphylococcus aureus Resistente à Meticilina (MRSA) e Vancomicina".
O tratamento empírico para gram-negativos deve considerar o perfil de resistência do serviço de saúde. Uma opção é a ceftazidima para cobertura de Escherichia coli, Klebsiella e Pseudomonas. Após resultados de hemoculturas, o tratamento pode ser ajustado conforme o antibiograma. A diretriz da Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC) não sugere cobertura de gram-negativos para todos os pacientes, apenas para pacientes com maior risco. Já a diretriz da Kidney Disease Outcomes Quality Initiative (KDOQI) sugere cobertura para todos. Considerando que Klebsiella é a segunda maior causa de ICS no Brasil, a cobertura empírica para todos é provavelmente adequada no contexto brasileiro.
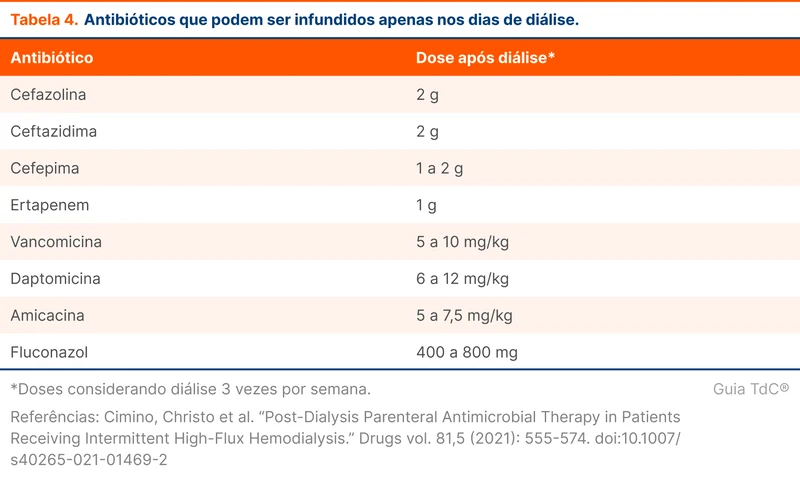
O tempo de tratamento varia conforme o microrganismo (tabela 3). Em infecções por Staphylococcus aureus e Candida spp. é recomendado realizar hemoculturas de controle para documentar a resolução da bacteremia/fungemia. Veja mais no tópico "Bacteremia por Staphylococcus aureus" e "Tratamento de Bacteremia por Gram-Negativos".
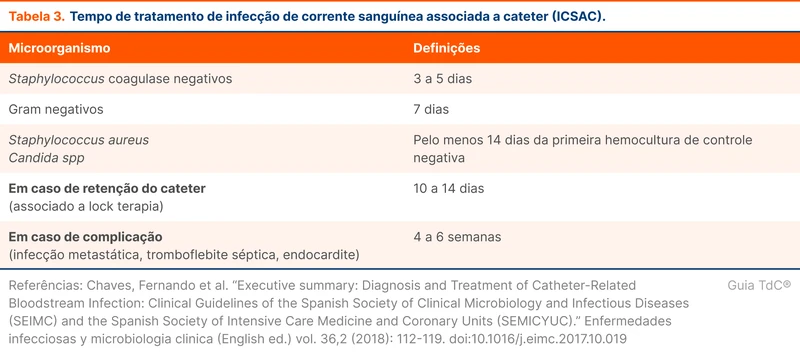
Para pacientes em hemodiálise, alguns antibióticos podem ser aplicados apenas nos dias de sessões de diálise, permitindo tratamento fora do hospital se as condições clínicas permitirem. A tabela 4 agrupa as medicações que podem ser usadas apenas nos dias das sessões de diálise.
Em infecções por Staphylococcus coagulase-negativo, alguns estudos sugerem que apenas a retirada do cateter, sem associar antibioticoterapia, pode ser suficiente para o tratamento [14-16]. Essa conduta não foi incorporada por diretrizes e faltam maiores estudos para recomendar a prática rotineiramente.
Quando retirar o cateter?
O manejo dos cateteres depende do tipo de cateter. Cateteres de curta permanência devem sempre ser retirados. Já para cateteres de longa permanência, a manutenção pode ser considerada em algumas situações.
Infecções de óstio
Em cateteres de longa permanência, a manutenção do cateter pode ser tentada com a aplicação de antibiótico tópico, como a mupirocina. Caso o paciente não apresente melhora, é recomendado iniciar antibioticoterapia endovenosa. Se não houver melhora em 48 a 72 horas, o cateter deve ser removido [17]. Alguns autores sugerem início de antibiótico intravenoso como primeiro passo nessas infecções [10].
Tunelite
Em pacientes com tunelite, a conduta em relação ao cateter é controversa. A diretriz da SEIMC de 2018 de infecção associada a cateter sugere a retirada do cateter nessa situação [17]. A diretriz brasileira de acesso vascular para hemodiálise da Sociedade Brasileira de Angiologia e de Cirurgia Vascular recomenda a mesma conduta [18]. Já a diretriz de acesso vascular da KDOQI sugere que o cateter pode ser mantido, recomendando a retirada em caso de falha no tratamento com antibióticos.
ICS associada a cateter intravascular
Em cateteres de longa permanência, as diretrizes sugerem considerar manter o cateter em pacientes estáveis hemodinamicamente, sem sinais de embolização sistêmica e cujo agente seja um Staphylococcus coagulase-negativo. Outro grupo em que a manutenção do cateter pode ser considerada são os bacilos gram-negativos que não sejam resistentes e que não façam parte do grupo dos não fermentadores. Nas infecções por Staphylococcus aureus, Candida e Enterococcus, a manutenção do cateter está associada a falha de tratamento [19-21].
Em caso de tentativa de manutenção do cateter, a lock terapia (ver definição no subtópico abaixo) deve ser realizada em conjunto com antibioticoterapia sistêmica. O fluxograma 1 organiza as condutas em uma infecção associada a cateter.
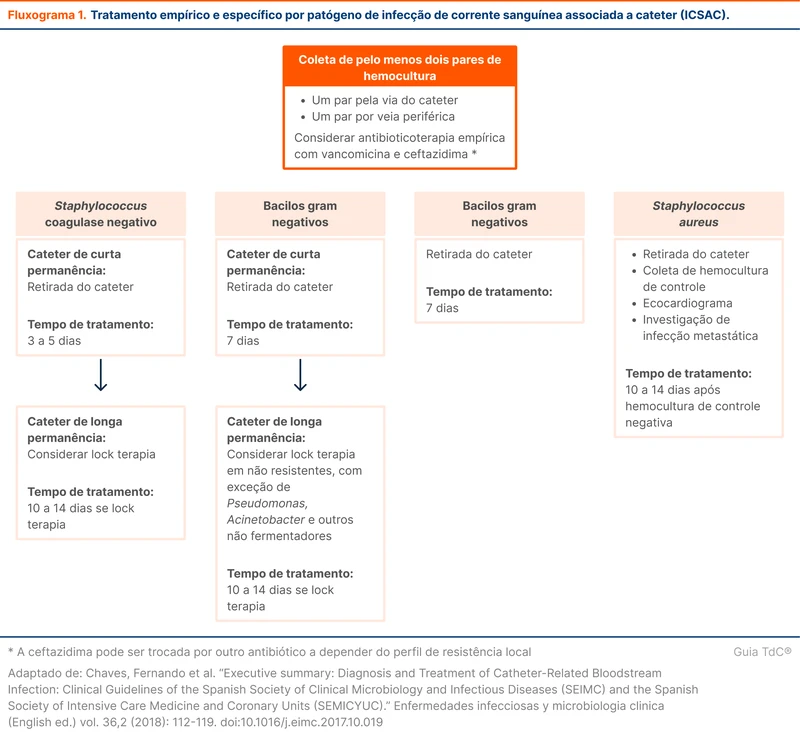
Caso haja falha de tratamento ou alguma complicação, como embolização, endocardite ou tromboflebite séptica, recomenda-se a retirada dos cateteres de longa permanência, independentemente do agente.
Na suspeita de ICS associada a cateter, a diretriz da SEIMC sugere que o cateter não precisa ser retirado imediatamente. O cateter pode ser mantido até resultado de culturas caso o paciente se mantenha hemodinamicamente estável, sem imunossupressão, sem supuração no local de inserção e não existam dispositivos intravasculares.
Estratégias de manutenção da via de acesso: lock terapia e troca por fio guia
A lock terapia envolve deixar uma alta concentração de um agente antimicrobiano no lúmen do cateter e permitir que a solução permaneça por um período definido para um tratamento antibiótico local. Esta abordagem é recomendada para todos os pacientes com ICS associada a cateter em que o cateter é mantido. A maioria dos estudos que utilizou essa estratégia não é randomizado. Também é utilizada como forma de prevenção em cateteres sem infecção.
Os antibióticos mais estudados para lock terapia são vancomicina, teicoplanina, amicacina, gentamicina e ciprofloxacino [22, 23]. Idealmente, deve-se evitar o uso do cateter nesse período. Caso o cateter precise ser usado durante o tratamento, a solução deve ser retirada e, após o uso, uma nova solução é colocada. A tabela 5 reúne as principais diluições das soluções de lock. A quantidade colocada varia para cada cateter, mas são usualmente utilizados de 3 a 5 ml da solução.

O período ideal da troca da solução é motivo de discussão. Em pacientes em hemodiálise a troca é feita nos dias de diálise. Já em pacientes com cateteres para terapia nutricional, que utilizam o cateter diariamente, a recomendação é manter a solução de lock por pelo menos 8 a 12 horas ao dia [17].
É recomendado que pacientes em lock terapia também recebam antibioticoterapia sistêmica. A duração da lock terapia é a mesma do tratamento sistêmico. Em pacientes cuja estratégia é manter o cateter, a duração do tratamento recomendada é de 10 a 14 dias.
Alguns pacientes têm poucos sítios para acessos vasculares disponíveis e a necessidade de retirar o cateter por uma infecção pode deixar o paciente sem acesso. Nesse contexto, uma conduta controversa é a troca do cateter no mesmo sítio utilizando um fio guia (troca por fio guia). Esse problema é relativamente comum em indivíduos em hemodiálise e a troca por fio guia auxilia na preservação de outros sítios de punção. Uma revisão sistemática e meta-análise de 1997 comparou a troca de cateter para um novo sítio e troca por fio guia [24]. Não foi identificada diferença estatística entre novos eventos de bacteremia, mas uma tendência de novos eventos infecciosos nos pacientes que trocaram por fio guia. Outros estudos mais recentes sugerem que a estratégia pode ser utilizada sem aumento de risco de infecção do novo cateter [25-27]. A diretriz da SEIMC sugere não realizar troca por fio guia, enquanto da KDOQI e a diretriz brasileira colocam a prática como uma opção viável.
Caso não seja feita troca por fio guia, a recomendação é a passagem de novo cateter em outro sítio.
Complicações
As principais complicações associadas a infecções de cateter são infecções metastáticas, endocardite e tromboflebite séptica.
Séries de casos sobre endocardite nosocomial secundária a infecção por cateter sugerem um aumento da doença nas últimas décadas [28, 29]. A ecocardiografia para rastreio de endocardite não é recomendada como rotina nas ICS associadas a cateter. O exame é recomendado para todos os pacientes com ICS por Staphylococcus aureus. Veja mais em "Bacteremia por Staphylococcus aureus". Em infecções por Enterococcus, o benefício não é claro. O escore DENOVA pode auxiliar na decisão de realizar ecocardiograma nesses pacientes [30]. Em pacientes com infecção metastática, persistência de bacteremia, válvula protética, alteração estrutural cardíaca ou endocardite prévia, o ecocardiograma deve ser considerado independente do tipo de bactéria identificado.
Tromboflebite séptica é a presença de trombo infectado em um vaso. Pode se apresentar como dor e hiperemia ao longo do trajeto da veia, saída de secreção purulenta ou embolização séptica pulmonar. O diagnóstico é difícil, pois a presença de trombo em cateter é comum mesmo na ausência de infecção.
Na presença de infecções metastáticas e tromboflebite séptica, é recomendado aumentar a duração de tratamento para 4 a 6 semanas.
Prevenção de infecção associada a cateter intravascular
A Society for Healthcare Epidemiology of America (SHEA) publicou em 2022 uma atualização de recomendações de prevenção de infecções de cateter. A lista é extensa, mas alguns destaques são:
Pré-inserção do cateter
Banho com clorexidina a 2% diário é recomendado para pacientes em UTI para prevenir ICS associada a cateter [31, 32].
Durante a inserção do cateter
É recomendado um processo estruturado ou checklist para o momento da passagem de cateter para garantir a adesão a práticas de prevenção. Além disso, o uso de ultrassonografia para passagem é recomendado.
Após a inserção do cateter
O hub ou conector do cateter deve ser desinfectado antes do uso do cateter. Não é recomendado realizar troca de cateteres rotineiramente.
Aproveite e leia:
Tratamento de Bacteremia por Gram-Negativos
Houve um aumento global da incidência de bacteremia por gram-negativos nos últimos anos, associada com maior mortalidade e morbidade. Em 2023 foi publicada uma revisão sistemática e meta-análise comparando 7 e 14 dias de tratamento antimicrobiano nessa condição. Esse tópico revisa o tratamento de bacteremia por gram-negativos.
Intercorrências na Hemodiálise
A hemodiálise (HD) é a modalidade de terapia renal substitutiva (TRS) que utiliza a circulação extracorpórea para remover as substâncias dialisáveis e realizar a ultrafiltração (retirada de líquido do organismo). É realizada nos pacientes com injúria renal aguda (IRA) e doença renal crônica (DRC) no contexto hospitalar, nas clínicas de diálise e até em domicílio. As sessões são seguras, mas intercorrências podem acontecer. Esta revisão trata das intercorrências mais importantes durante a hemodiálise.
Acesso Venoso Central - Complicações
Estima-se que 27 milhões de cateteres venosos centrais (CVC) sejam puncionados anualmente no mundo. A inserção e manutenção desses dispositivos têm complicações que podem levar a desfechos graves. Em 2024, foi publicada uma revisão sistemática e meta-análise no Journal of the American Medical Association (JAMA) avaliando as complicações associadas aos CVC em estudos de 2015 a 2023. Este tópico revisa as complicações, sítios de punção, uso de ultrassom e traz os resultados do estudo.
Staphylococcus aureus Resistente à Meticilina (MRSA) e Vancomicina
A infecção por Staphylococcus aureus resistente à meticilina (MRSA) é causa importante de mortalidade e morbidade no hospital. O tratamento gera dúvidas, especialmente com relação a vancomicina e sua monitorização. Na revisão do mês, abordamos infecções por MRSA, seu tratamento e monitorização de vancomicina.
Bacteremia por Staphylococcus aureus
A bacteremia por Staphylococcus aureus tem uma mortalidade de 10 a 30%. Indicação de ecocardiograma, necessidade de repetir hemoculturas e tempo de tratamento são dúvidas frequentes. Este tópico revisa as manifestações, abordagem inicial e tratamento dessa condição.
