Diabetes Mellitus e Drogas Antidiabéticas no Perioperatório
O controle glicêmico e o manejo de diabetes mellitus estão relacionados aos desfechos clínicos no perioperatório [1]. Esse tópico aborda o manejo dessas condições no perioperatório.
O Guia já abordou o manejo medicamentoso no perioperatório em "Manejo Medicamentoso no Perioperatório".
Impacto e rastreio de diabetes mellitus no perioperatório
Hiperglicemia perioperatória (glicemia capilar > 180 mg/dL) está associada com maior risco de infecções no sítio cirúrgico e outros sítios, fístulas, deiscências de anastomose, injúria renal aguda (IRA), tempo de internação hospitalar e morte [2-6]. O controle glicêmico rigoroso (glicemia capilar ≤ 110 a 140 mg/dL) está associado a menor risco de infecções, fibrilação atrial e IRA, porém com aumento de risco de hipoglicemia [7-9].
A diretriz da Sociedade Brasileira de Diabetes (SBD) recomenda o rastreio de diabetes mellitus (DM) com glicemia de jejum no pré-operatório de cirurgias eletivas, para todos os pacientes que tem indicação de avaliação de risco cirúrgico (classe I, nível B) [10]. Conforme a SBD na diretriz de diagnóstico de DM, o rastreio também está indicado para todos os adultos com 35 anos ou mais. Caso o paciente tenha menos do que 35 anos, as recomendações para o rastreio foram discutidas em "Novos Critérios Diagnósticos e Rastreio de Diabetes e Pré-Diabetes".
Em pacientes com DM conhecida, a avaliação visa otimizar o controle glicêmico pré-operatório.
Metas para controle glicêmico pré-operatório
O corte de hemoglobina glicada (HbA1c) adequado varia conforme as diretrizes. A SBD e a American Heart Association (AHA) recomendam um valor de HbA1c menor que 8% para cirurgias eletivas, enquanto a diretriz europeia recomenda um valor de HbA1c menor ou igual a 8,5% [11, 12].
Em pacientes com DM prévio, quando a HbA1c for superior ao alvo estipulado, deve-se considerar a possibilidade de adiar a cirurgia para controle glicêmico adequado. Em caso de procedimentos sensíveis ao tempo, a cirurgia não deve ser adiada para controle da HbA1c e pode-se optar pela internação para controle glicêmico mais rápido e objetivar uma glicemia entre 140 e 180 mg/dL antes da cirurgia.
A SBD recomenda verificar o valor da glicemia no dia da cirurgia e, caso acima de 250 mg/dL, considerar adiar a cirurgia eletiva até a glicemia ficar abaixo de 250 mg/dL. Esse ajuste pode ser realizado até quatro horas antes da cirurgia. Em pessoas com DM tipo 1, recomenda-se testar cetonemia se a glicemia estiver acima de 250 mg/dL.
Sugere-se que as cirurgias sejam realizadas preferencialmente no início da manhã, evitando períodos prolongados de jejum.
Manejo de antidiabéticos orais e subcutâneos
Há divergência entre as recomendações de manter ou suspender os hipoglicemiantes orais no perioperatório. As orientações estão disponíveis na tabela 1. Todos os hipoglicemiantes orais podem ser reiniciados quando o paciente retomar a dieta, na ausência de contraindicações.
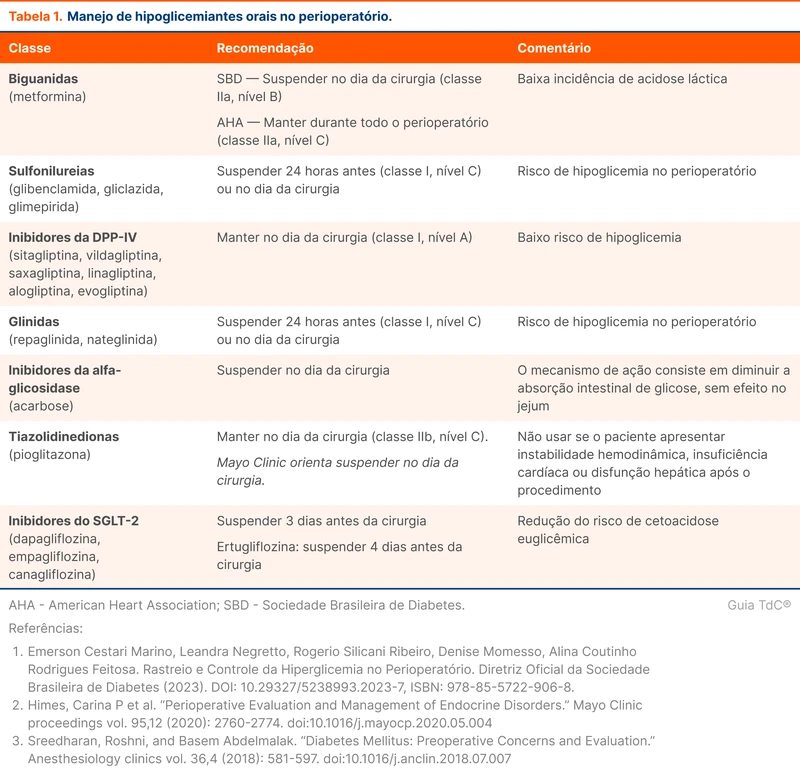
Em pacientes em uso de inibidores de SGLT2 submetidos a cirurgia de emergência, sugere-se suspender imediatamente a medicação. Nesse cenário de cirurgia de urgência em que a medicação foi tomada próximo ao procedimento, a SBD recomenda acompanhar a cetonemia capilar diariamente por três a cinco dias ou enquanto o paciente permanecer em jejum oral [10].
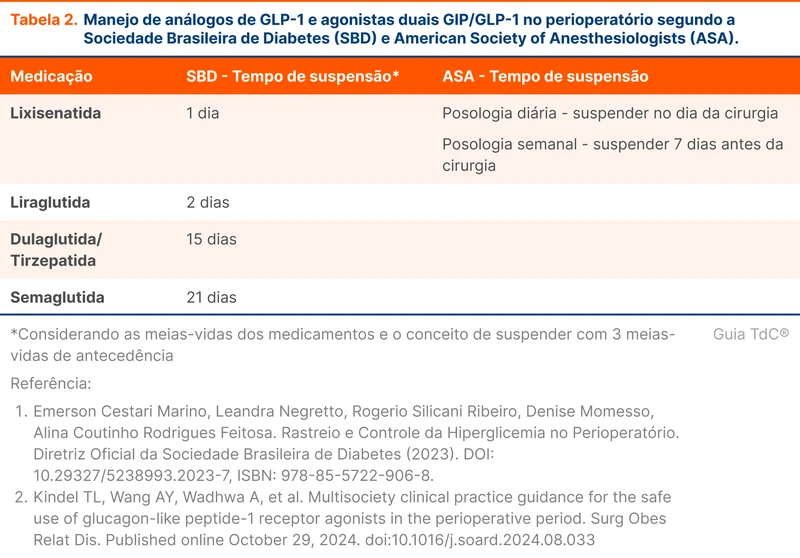
Os análogos de GLP-1 e agonistas duais GIP/GLP-1 (tirzepatida) devem ser suspensos em procedimentos que envolvam sedação anestésica ou anestesia geral. Eles retardam o esvaziamento gástrico, aumentando o risco de broncoaspiração [13, 14]. As recomendações estão disponíveis na tabela 2. A ultrassonografia gástrica é uma opção para avaliar a presença de volume residual pré-procedimento em pacientes utilizando análogos de GLP-1 ou com risco de gastroparesia, auxiliando na decisão de proceder com a cirurgia. O volume residual gástrico aumentado foi definido pela presença de qualquer resíduo sólido ou 1,5 mL/kg de líquidos claros na ultrassonografia [15].
Manejo de insulina
O ajuste da insulinoterapia também varia conforme as diretrizes. A tabela 3 resume as orientações do manejo no perioperatório. A SBD reforça a recomendação de manter a insulina basal em pacientes com DM tipo 1 ou pancreatectomia prévia pelo risco de cetoacidose diabética.
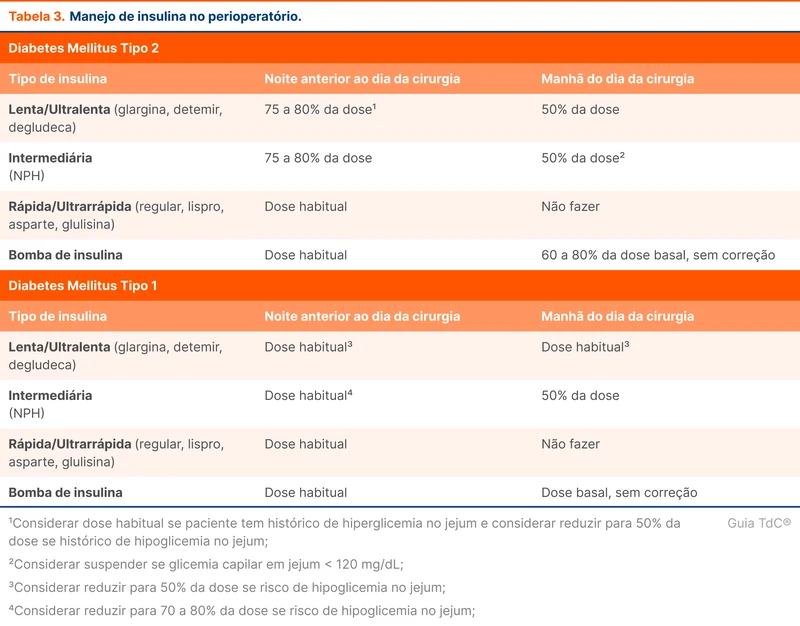
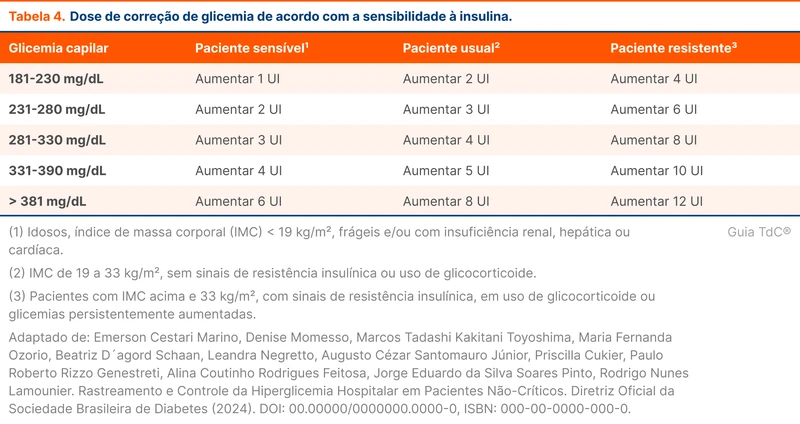
As doses de insulina rápida e ultrarrápida fixas devem ser suspensas no jejum e usadas apenas para correção de hiperglicemia (tabela 4). A glicemia deve ser verificada a cada duas ou quatro horas enquanto permanecer o jejum [16]. A meta é manter a glicemia entre 140 a 180 mg/dL, evitando valores abaixo de 70 mg/dL (classe I, nível A). O controle glicêmico intensivo aumentou episódios de hipoglicemia, sem redução de mortalidade por todas as causas [17]. Mais detalhes sobre o uso de insulina para controle de glicemia no hospital podem ser vistos em "Controle de Glicemia no Paciente Internado".
Em pacientes submetidos a cirurgia de grande porte com pós-operatório na UTI, o controle de hiperglicemia deve ser realizado com insulina regular por via intravenosa no pós-operatório imediato. Em pacientes fora da UTI, a correção poderá ser realizada com insulina via subcutânea (classe I, nível A).
Aproveite e leia:
Nova Diretriz de Perioperatório da AHA: Risco Cardiovascular
O American College of Cardiology/American Heart Association Joint Committee publicou uma diretriz de manejo cardiovascular no perioperatório de cirurgias não cardíacas em setembro de 2024. Essa publicação atualizou a diretriz de 2014. Este tópico aborda os principais pontos da nova diretriz.
Novos Critérios Diagnósticos e Rastreio de Diabetes e Pré-Diabetes
Em julho de 2024, a Sociedade Brasileira de Diabetes atualizou a sua diretriz de diagnóstico e rastreio de diabetes e pré-diabetes. O documento traz mudanças para a prática clínica. O tópico “Novos critérios diagnósticos e rastreio de diabetes e pré-diabetes” comenta sobre as recomendações da diretriz.
Nova Diretriz de Hiperglicemia no Paciente Internado
Hiperglicemia em pacientes hospitalizados é uma ocorrência diária. Em abril de 2022, a Endocrine Society lançou uma nova diretriz de manejo de hiperglicemia no paciente internado não crítico. São 10 recomendações no total. Aqui revisamos o documento e discutimos os principais pontos.
Hipomagnesemia
Hipomagnesemia é um distúrbio eletrolítico comum, podendo ocorrer em até 10% dos pacientes em enfermaria e 65% daqueles em terapia intensiva. Um estudo publicado em 2023 revisou estratégias de reposição intravenosa de magnésio. Este tópico foca na avaliação e tratamento da hipomagnesemia e traz os resultados do estudo
Pré-Eclâmpsia
Pré-eclâmpsia complica até 2 a 4% das gravidezes globalmente, sendo associada a uma alta carga de morbimortalidade materna e fetal. Em maio de 2022, saiu uma revisão sobre pré-eclâmpsia com foco em fisiopatologia, diagnóstico e tratamento. Assim, vamos comentar os principais pontos aqui:
