Biomarcadores de infecções fúngicas
Em julho de 2022 foi publicada uma revisão sobre biomarcadores não-invasivos de infecções fúngicas no Open Forum of Infectious Disease (OFID) [1]. Biomarcadores são exames não dependentes de cultura e não-invasivos que não utilizam biópsia ou lavado broncoalveolar como forma de obter a amostra. A revisão engloba várias infecções, mas separamos aqui em dois grupos. As infecções fúngicas mais “comuns”: candidíase invasiva, aspergilose em sua forma invasiva e criptococose; e micoses endêmicas no Brasil: histoplasmose, paracoccidioidomicose e esporotricose.
Aspergilose invasiva
A infecção pelo Aspergillus spp. possui um espectro de apresentação clínica classicamente dividido em três grupos [2]:
- Aspergilose broncopulmonar alérgica: hipersensibilidade ao Aspergillus em pacientes com asma ou com fibrose cística.
- Aspergilose crônica cavitária: infecção crônica pulmonar em paciente com alteração estrutural pulmonar, principalmente cavitação.
- Aspergilose invasiva: infecção pulmonar invasiva em pacientes imunossuprimidos.
A revisão foca na forma invasiva. Essa apresentação de aspergilose pulmonar afeta principalmente os imunossuprimidos (transplante de medula óssea ou órgão sólido, neoplasias hematológicas, pacientes com neutropenia prolongada), mas pode acometer dois outros grupos: os pacientes em UTI, geralmente internação e ventilação mecânica prolongadas, e portadores de doença pulmonar obstrutiva crônica (DPOC), especialmente em uso de corticoterapia.
O biomarcador principal aqui é o antígeno galactomanana, um açúcar presente na parede fúngica do Aspergillus, mas também de outros fungos como Fusarium e Histoplasma. O exame geralmente é realizado em amostra de soro, plasma ou lavado broncoalveolar (LBA). O valor de corte varia conforme a amostra: no soro ou plasma o corte é de 0,5 índice de densidade óptica (ODI), já no LBA é de 1,0 ODI. O exame pode ser usado para diagnóstico com sensibilidade de 79% e especificidade de 86% e com razão de verossimilhança (RV) positiva de 5,64 e RV negativa de 0,24. Um valor maior que 2,0 ODI está associado a pior prognóstico e avaliações seriadas são uma forma promissora de avaliar resposta terapêutica.
Uma ressalva que deve ser feita aqui é sobre o uso da galactomanana sérica ou no plasma em pacientes não imunossuprimidos. A Sociedade Brasileira de Infectologia em sua contribuição para a campanha Choosing Wisely recomendou não realizar o exame em pacientes não neutropênicos devido a baixa sensibilidade nessa população [3].
Candidíase invasiva e criptococose
A candidíase invasiva engloba a candidemia (infecção de corrente sanguínea por Candida) e a candidíase invasiva sem candidemia, como a candidíase intra-abdominal, por exemplo. Na primeira, o diagnóstico geralmente é feito pela hemocultura - cujo resultado não é rápido - e na segunda por cultura obtida por biópsia ou aspirado do sítio infectado. Um problema no diagnóstico é a dificuldade de identificar a espécie rapidamente, o que influencia diretamente o tratamento.
A beta-d-glucana faz parte da parede de grande parte dos fungos patogênicos, incluindo a Candida. O seu uso no diagnóstico de candidemia é discutível, devido a heterogeneidade dos estudos e de não ser um exame tão específico. Por conta de seu grande valor preditivo negativo, pode ser considerado em pacientes em que a terapia empírica foi iniciada, no intuito de descalonar o tratamento em situações de baixa prevalência. No Brasil seu uso é restrito por conta da baixa disponibilidade.
Outros dois exames promissores são a reação em cadeia de polimerase (PCR) para Candida e o T2 Candida (identificação molecular do fungo utilizando ressonância magnética). No momento, esses exames têm baixa disponibilidade na prática clínica.
A criptococose é uma condição mais associada a pacientes com HIV, mas pode afetar imunocompetentes também. A doença já possui o teste de antígeno que tem sensibilidade e especificidade maiores que 95% em amostras de líquido cefalorraquidiano, plasma, soro ou sangue. Existem alguns métodos para realizar o exame como látex, Elisa e LFA (Lateral flow assay), sendo este o mais sensível. O exame não consegue diferenciar entre as espécies e não pode ser usado como marcador de resposta clínica.
Micoses endêmicas
Aqui escolhemos três micoses endêmicas para comentar rapidamente sobre seus biomarcadores:
- Histoplasmose: o antígeno de Histoplasma é o biomarcador mais usado para o diagnóstico e é realizado em amostras de urina e sangue. Possui sensibilidade de 90% e especificidade de 91% em pacientes com HIV e doença disseminada, mas os valores caem em pacientes não imunossuprimidos ou com doença localizada. Pode ser usado para avaliar resposta ao tratamento.
- Paracoccidioidomicose: a sorologia para Paracoccidioides é usada para diagnóstico da doença com especificidade de 95% e sensibilidade de 80%. Estudos pequenos também demonstraram o uso do exame para guiar o tratamento.
- Esporotricose: doença em crescimento no Brasil. No momento, alguns biomarcadores estão em estudo, mas o diagnóstico ainda é baseado em biópsia e/ou cultura.
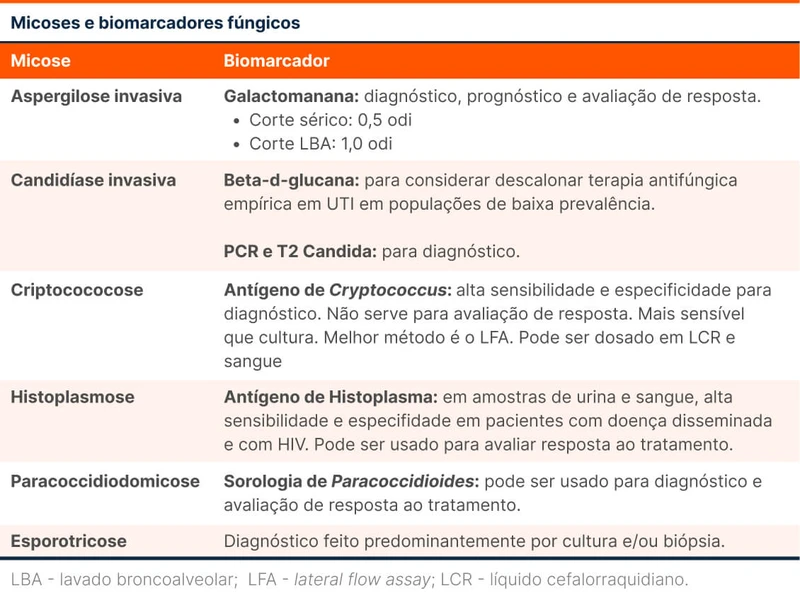
Veja um resumo dos biomarcadores de infecção fúngica na tabela 1.
Aproveite e leia:
Diagnóstico de Pneumocistose
Em novembro de 2022 foi publicada no Journal of Fungi uma revisão sobre o diagnóstico de pneumonia por pneumocystis (PCP). Aproveitamos a publicação para revisar esse tema.
Caso Clínico #3
Homem de 71 anos, tabagista, vem ao pronto-socorro com tosse secretiva há 03 meses, febre, perda de peso e diversos tratamentos para pneumonia sem melhora.
Piperacilina-Tazobactam e Cefepima: Uso Empírico e Riscos Associados
Piperacilina-tazobactam e cefepime são as principais opções quando há risco de infecção por bacilos gram-negativos resistentes, incluindo Pseudomonas. Existem discussões sobre a nefrotoxicidade relacionada à piperacilina-tazobactam e a neurotoxicidade do cefepima. O estudo ACORN, apresentado na IDWeek e publicado no Journal of the American Medical Association (JAMA) em outubro de 2023, avaliou esses riscos. Este tópico analisa as evidências prévias e os resultados do ACORN.
Volume no Choque Séptico
Quanto e qual fluido fazer é uma pergunta que o clínico faz todos os dias. O estudo CLASSIC avaliou uma estratégia de fluidos restritiva versus a estratégia padrão no choque séptico. Aqui revisamos o tema e resumimos essa nova evidência.
Indicação de Hemocultura e Desabastecimento de Frascos
A empresa Becton Dickinson (BD), fabricante de frascos de hemocultura, anunciou em junho de 2024 a possibilidade de desabastecimento desse produto. A Infectious Disease Society of America (IDSA) e a Sociedade Brasileira de Infectologia (SBI) publicaram recomendações para lidar com a falta de frascos de hemocultura. Esse tópico revisa as indicações de quando coletar hemoculturas, detalhes da coleta e estratégias para minimizar o impacto do desabastecimento.
