Hipotermia Após Parada Cardiorrespiratória
A hipotermia terapêutica é recomendada há décadas em pacientes pós parada cardiorrespiratória (PCR) extra-hospitalar com o objetivo de melhorar o desfecho neurológico e a mortalidade. Evidências mais recentes levantaram dúvidas em relação ao benefício. Em junho de 2022, foi lançada uma meta-análise de dois estudos de hipotermia terapêutica no New England Journal of Medicine Evidence e vamos aproveitar para revisar o assunto [1].
Definições
Hipotermia terapêutica: temperaturas alvo entre 33 e 36 ºC.
Normotermia: temperaturas alvo entre 36 e 37,5 ºC.
Terapia térmica direcionada (TTD) - processo utilizado para atingir metas de temperatura, correspondendo à 3 fases:
- Início - deve ser implementada o quanto antes após o retorno à circulação espontânea, com uma meta térmica estabelecida.
- Manutenção - em geral um mínimo de 24 horas.
- Reaquecimento - processo gradual de elevação da temperatura, de 0.25 a 0.5 ºC por hora até a normotermia.
Independente das metas, o controle de temperatura após uma parada cardiorrespiratória (PCR) envolve a prevenção de febre pró-ativa (≥37.5°C de temperatura central), mesmo durante a fase de reaquecimento e mantido por ao menos 48 horas após a TTD.
Quais são as evidências?
Em 2002, dois ensaios clínicos randomizados trouxeram otimismo para a hipotermia terapêutica em pacientes comatosos após uma PCR. Ambos incluíram apenas pacientes com ritmos chocáveis. Os estudos mostraram benefício de funcionalidade neurológica e o trabalho HACA mostrou benefício de mortalidade [2, 3]. Porém, o risco de viés dos estudos foi alto e o grupo controle em ambos apresentou altas taxas de febre, o que pode ter resultado em pior prognóstico [4, 5]. Mesmo assim, com estas evidências, hipotermia terapêutica tornou-se o padrão.
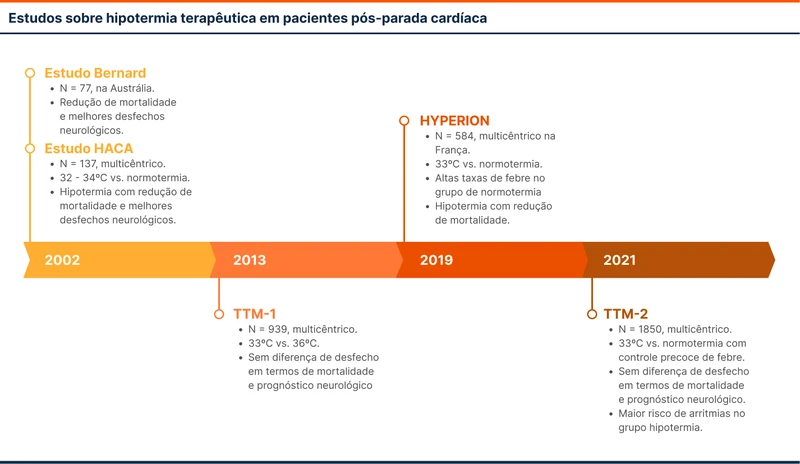
Em 2013, o estudo TTM1, comparou terapia térmica direcionada de 33 ºC contra 36ºC (ambas ainda podendo ser consideradas hipotermia) [6]. Este foi um estudo maior, com 939 pacientes e multicêntrico. Não houve diferença de desfecho em termos de mortalidade e prognóstico neurológico em 180 dias.
Em 2019, o estudo Hyperion avaliou pacientes pós PCR em contexto extra e intra-hospitalar com ritmos não chocáveis [7]. Apesar de ter mostrado benefício de mortalidade, este benefício foi discreto e o grupo controle apresentou altas taxas de febre.
Em 2021, o estudo TTM2 foi publicado, ainda maior que os anteriores e com uma proposta de avaliar hipotermia a 33 ºC contra normotermia [8]. O grupo de normotermia tinha como meta temperatura de 37,5 ºC ou menos, mas só eram colocados em controle térmico se temperatura ≥37.8°C.
Nos estudos prévios, a decisão de retirar suporte de vida avançado em pacientes com prognóstico ruim poderia ser mais tardia nos pacientes com hipotermia, o que pode gerar um viés na análise de mortalidade. Assim, o TTM2 estabeleceu que a avaliação de prognóstico neurológico seria realizada apenas após 96 horas do início do protocolo e feita por clínico cegados. Neste estudo, hipotermia não teve efeito em mortalidade ou desfechos neurológicos.
No TTM2, uma avaliação mais robusta de eventos adversos evidenciou aumento de risco de instabilidade hemodinâmica por arritmias e aumento do tempo de ventilação mecânica no grupo hipotermia.
Os estudos TTM1 e TTM2 avaliaram pacientes pós PCR independente se o ritmo de parada era chocável ou não.
O que a meta-análise mostrou?
O estudo que motivou este tópico saiu no NEJM Evidence em junho de 2022 e foi uma meta-análise de dois estudos, o TTM1 e TTM2, combinando um total de 2800 pacientes. Uma análise de subgrupos (incluindo análise de ritmos chocáveis ou não, idade e presença de instabilidade hemodinâmica) foi feita para avaliar se algum se beneficiaria da hipotermia terapêutica. Em 6 meses, não houve diferença de mortalidade ou desfechos neurológicos funcionais, o que persistiu em todas análises de subgrupo.
O que as diretrizes atuais orientam?
A diretriz da European Resuscitation Council e European Society of Intensive Medicine de 2022 emite as seguintes recomendações [9]:
- Manter condutas de prevenção de febre ativamente em pacientes comatosos em pós PCR - recomendação fraca, com baixo nível de evidência.
- Não há evidências suficientes para recomendar temperaturas entre 32 a 36 ºC - posicionamento de boa prática.
- Recomenda-se contra aquecimento ativo de pacientes que apresentam-se espontaneamente com hipotermia leve - posicionamento de boa prática.
- Recomenda-se contra a infusão de soluções geladas em pacientes em pós parada cardíaca no ambiente extra-hospitalar - recomendação forte, com moderada qualidade de evidência.
Aproveite e leia:
Estado Hiperglicêmico Hiperosmolar e Outras Complicações Agudas do Diabetes
Em fevereiro de 2024, foi publicada uma coorte realizada na Dinamarca sobre estado hiperglicêmico hiperosmolar. Aproveitamos para rever as complicações agudas do diabetes e apresentar os dados do estudo.
Tratamento de COVID-19 Ambulatorial
A COVID-19 ainda é a maior causa de síndrome respiratória aguda grave no Brasil em 2024, ressaltando a importância da busca por um tratamento eficaz. O nirmatrelvir/ritonavir (paxlovid®) diminui o risco de hospitalização em pacientes não vacinados, mas o benefício em pacientes vacinados ainda é incerto. Em abril de 2024 foi publicado no New England Journal of Medicine (NEJM) um estudo que avalia a medicação em pacientes vacinados. Esse tópico revisa o tratamento ambulatorial de COVID-19, assim como o isolamento domiciliar e as recomendações sobre vacinação.
Fluidos na Pancreatite Aguda
Recentemente o New England Journal of Medicine publicou o Waterfall, um estudo sobre ressuscitação volêmica na pancreatite aguda. Um tema muito discutido e com poucas evidências. Vamos ver o que essa nova evidência acrescentou e revisar o tópico.
Intoxicação por Antidepressivos e Síndrome Serotoninérgica
Um medo nos pacientes que ingerem altas doses de inibidores seletivos da recaptação de serotonina (ISRS) é a ocorrência de síndrome serotoninérgica. Um estudo publicado em novembro de 2022 da revista Clinical Toxicology avaliou o desenvolvimento de síndrome serotoninérgica após a ingestão de elevadas doses de ISRS. Este tópico revisa o tema e traz os resultados do estudo.
Diretriz de Doenças da Aorta - ESC 2024
A European Society of Cardiology (ESC) publicou em 30 de agosto de 2024 a nova diretriz de doenças da aorta e doenças arteriais periféricas. A doença arterial periférica foi abordada em "Doença Arterial Periférica: Diretriz AHA/ACC 2024". Este tópico é baseado na nova diretriz e revisa o diagnóstico, rastreio, tratamento e atualizações sobre aneurismas de aorta.
