Pneumonia em Organização Criptogênica
Pneumonia em organização criptogênica (POC) é uma doença pulmonar intersticial idiopática potencialmente reversível com terapia direcionada. A pneumonia em organização ganhou evidência na pandemia de Sars-CoV-2, sendo considerada uma possível consequência de COVID-19. Vamos aproveitar uma revisão recente sobre o tema e abordar os principais pontos sobre esta condição pouco reconhecida [1].
O que é pneumonia em organização?
Pneumonia em organização é um padrão histológico de reparo tecidual pulmonar após injúria alveolar. Pode ter uma etiologia conhecida ou não.
As principais etiologias de pneumonia em organização são:
- Pneumonias bacterianas.
- Pneumonias virais.
- Infecções fúngicas.
- Medicamentos - amiodarona, nitrofurantoína, bleomicina e metotrexate.
- Doenças reumatológicas.
- Leucemias e Linfomas.
- Transplante.
- Radiação.
- Doenças inflamatórias intestinais.
- Injúria por inalação.
Os casos sem esclarecimento etiológico são nomeados de pneumonia em organização criptogênica (POC). A POC, previamente chamada de bronquiolite obliterante com pneumonia em organização (BOOP), está no grupo das pneumonias intersticiais idiopáticas. É uma condição inflamatória e fibroproliferativa intra-alveolar potencialmente reversível com terapia imunossupressora e, por este motivo, há a necessidade do seu reconhecimento.
Como a POC se manifesta clinicamente?
Deve-se suspeitar de POC em pacientes com diagnóstico presumido de pneumonia infecciosa que não melhoram após uso de antibióticos. Em comparação com os casos de pneumonia de origem infecciosa, tende a ter evolução mais subaguda em semanas a meses. Em um número menor dos casos, pode ter curso agudo e progressivo, dita variante fulminante. O paciente clássico está na 5ª e 6ª décadas de vida.
Apenas 25 a 50% dos pacientes fumam ou já fumaram, tornando o tabagismo um fator precipitante improvável.
Dos sintomas e sinais mais comuns:
- Tosse seca - 71%
- Dispneia - 62% - tende a ser leve a moderada, com piora ao esforço
- Febre - 44%
- Sintomas de via aérea alta - 10 a 15%.
- Estertores crepitantes inspiratórios - 60% dos casos.
Como prosseguir com a avaliação diagnóstica?
O diagnóstico se baseia na clínica, exames de imagem e histopatológico.
Não há nenhum exame laboratorial específico de POC. Marcadores inflamatórios costumam estar elevados. Na suspeita de doenças reumatológicas ou autoimunes, recomenda-se solicitar painel de autoanticorpos, visto que o quadro respiratório pode preceder o início destas doenças.
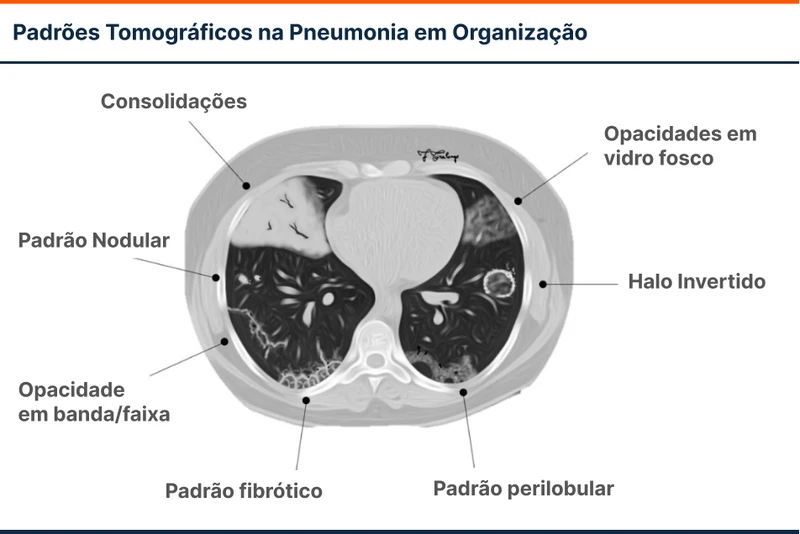
Os exames de imagem podem ter padrões diversos (figura 1):
- O padrão predominante na tomografia de tórax (preferencialmente de alta resolução) é de consolidações multifocais de predomínio periférico, com ou sem broncogramas aéreos.
- Achados menos frequentes mas possíveis são: opacidades em vidro-fosco ou nódulos difusos; padrão peribroncovascular com consolidações; lesões focais; fibrose linear ou em banda. A presença do sinal do halo reverso/sinal do atol é incomum, mas parece ser relativamente específico [2].
O lavado broncoalveolar é recomendado na suspeita de POC. Esse exame auxilia no diagnóstico diferencial de causas infecciosas e outras doenças pulmonares, como pneumonia eosinofílica e hemorragia alveolar.
A indicação de biópsia não é consensual. Muitas vezes o diagnóstico é presumido. Em casos com evolução desfavorável mesmo com terapia apropriada, o diagnóstico deve ser revisto e a indicação de biópsia discutida. A técnica transbrônquica costuma fornecer pouco material, podendo ser necessário biópsia cirúrgica para confirmação. Os achados histopatológicos que sugerem POC incluem 'plugs' inflamatórios intraluminais de predomínio alveolar e ductos alveolares com inflamação intersticial.
Qual a terapia de escolha?
O tratamento preferencial consiste na corticoterapia sistêmica. As doses iniciais são de 0.5 a 1 mg/kg de prednisona por 2 a 4 semanas, seguido de desmame a depender da resposta clínica. Esta terapia costuma induzir melhora clínica em 24 a 72 horas. Raramente a melhora ocorre após 10 dias, sendo necessário revisitar o diagnóstico diferencial nessa situação.
Recorrência dos sintomas é incomum, ocorrendo em menos de 25% no primeiro ano em casos tratados adequadamente. O prognóstico com o tratamento é bom, ocorrendo resolução espontânea em até 10% dos pacientes mesmo sem tratamento.
Aproveite e leia:
Ventilação Não Invasiva (VNI)
A ventilação mecânica invasiva é essencial no manejo de formas graves de insuficiência respiratória. Contudo, está associada às complicações da intubação e da própria ventilação invasiva. Nesse contexto surge a ventilação não invasiva (VNI), uma tentativa de manejar insuficiência respiratória sem esses riscos. Essa revisão traz as aplicações de VNI, assim como a evidência sobre seu uso, complicações e aspectos técnicos.
Indicação de Hemocultura e Desabastecimento de Frascos
A empresa Becton Dickinson (BD), fabricante de frascos de hemocultura, anunciou em junho de 2024 a possibilidade de desabastecimento desse produto. A Infectious Disease Society of America (IDSA) e a Sociedade Brasileira de Infectologia (SBI) publicaram recomendações para lidar com a falta de frascos de hemocultura. Esse tópico revisa as indicações de quando coletar hemoculturas, detalhes da coleta e estratégias para minimizar o impacto do desabastecimento.
Atualização sobre Inibidores do Sistema Renina-Angiotensina-Aldosterona no Perioperatório
O estudo Stop-or-Not, publicado no Journal of American Medical Association (JAMA) em agosto de 2024, motivou uma nova visita ao tema sobre manejo de inibidores do sistema renina-angiotensina-aldosterona no perioperatório. Este tópico aborda os resultados do estudo.
Caso Clínico #23
Mulher de 30 anos procura o pronto-socorro por dispneia há duas semanas associada a tosse seca.
Lesão Renal Aguda no Paciente com Cirrose
Cirrose é uma condição grave e com muitas complicações próprias do quadro. A ocorrência de lesão renal aguda (LRA) nesses pacientes tem particularidades que tornam o manejo minucioso. O New England Journal of Medicine (NEJM) trouxe uma revisão sobre o tema em 2023 e aproveitamos para revisar também aqui neste tópico.
