Diretriz de AVC Hemorrágico de 2022
A American Stroke Association lançou em maio de 2022 as novas diretrizes de manejo do acidente vascular cerebral hemorrágico (AVCh) espontâneo. A diretriz organiza pontos consolidados e traz recomendações baseadas em resultados de estudos recentes [1]. Confira os tópicos abaixo.
Estratégias de diagnóstico
O atendimento do paciente com déficit focal deve ser sistematizado. Atendimento em sala de emergência, monitorização, avaliação de glicemia capilar, exame neurológico sumário e padronizado - utilizando também a escala de National Institute of Health Stroke Scale (NIHSS).
Não se deve inferir que há sangramento intracraniano sem confirmação por imagem. É sempre necessário um exame de imagem - tomografia computadorizada (TC) ou ressonância magnética (RM).
A imagem no momento do diagnóstico também auxilia a identificar sinais de risco de expansão do hematoma. O spot sign, visto na angiotomografia intracraniana em fase arterial, significa sangramento ativo no momento do exame e aumenta a chance de expansão [2]. O recém descrito “sinal da ilha”, visto na TC sem contraste como irregularidade das bordas e heterogeneidade de densidades do hematoma, é o achado principal que se relaciona com expansão do sangramento [3]. Esses achados motivam maior vigilância neurológica e estabelecimento precoce de prognóstico.
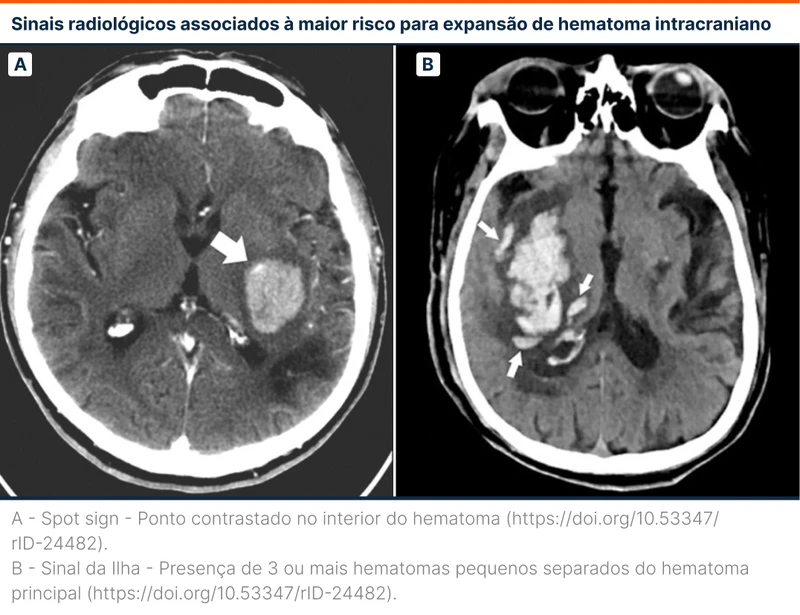
A TC de crânio deve ser repetida 24 horas após o evento.
Controle pressórico
A pressão arterial (PA) elevada é associada diretamente à expansão do hematoma, deterioração neurológica e morte.
O alvo de PA sistólica é de 130 a 150 mmHg. Esse valor deve ser atingido nas primeiras 2 horas para melhores desfechos. As evidências mostram segurança na redução rápida da PA (nas primeiras 2 horas) com diminuição da expansão do hematoma e melhores desfechos funcionais em 90 dias.
Em pacientes com grandes hematomas ou necessidade de monitorização da pressão intracraniana, o benefício de controle pressórico é incerto. A redução da PA pode levar à diminuição da pressão de perfusão cerebral, causando danos cerebrais secundários.
Investigação etiológica
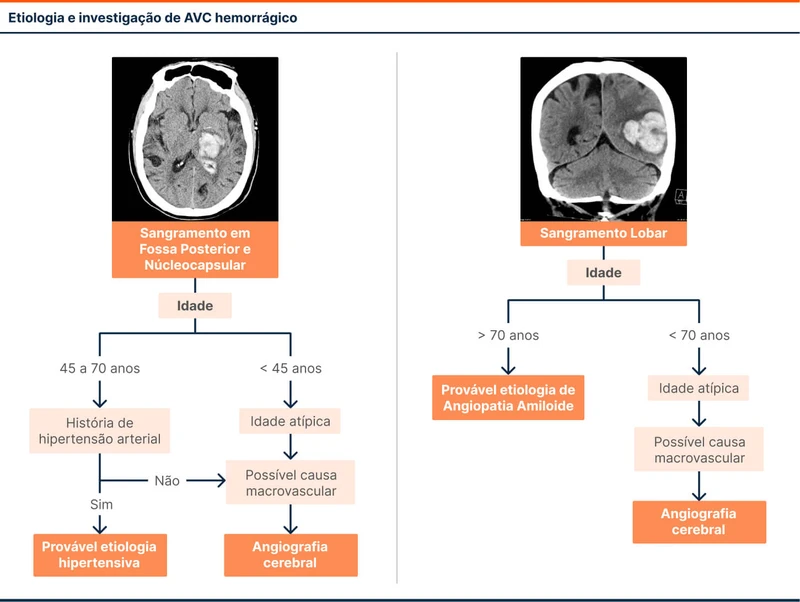
As principais etiologias do AVCh são microvasculares, com destaque para:
- Arteriosclerose/lipohialinose: associada à hipertensão arterial sistêmica, causando sangramentos em localizações típicas (putâmen/tálamo, cerebelo e ponte)
- Angiopatia amilóide cerebral: típica de pacientes com idade avançada, causa hemorragias lobares de localização mais superficial.

Há também causas macrovasculares. Entre elas, as malformações arteriovenosas. O padrão ouro para o diagnóstico dessa condição é a angiografia cerebral. O fluxograma 1 e a tabela 1 organizam as indicações desse exame.
Hemorragia associada a anticoagulantes e antiplaquetários
Todo paciente em uso de anticoagulantes (antagonistas de vitamina K ou anticoagulantes orais diretos) com sangramento intracraniano espontâneo deve ter sua anticoagulação suspensa e revertida rapidamente. O alvo é um INR menor que 1,3 para pacientes em uso de varfarina. A reversão deve ser realizada preferencialmente com complexo protrombínico de 4 fatores associado à vitamina K. Para pacientes em uso de antiplaquetário, a transfusão de plaquetas não deve ser realizada.
Abordagem cirúrgica
Outra mudança trazida pela diretriz. Após publicação do trial MISTIE-III houve recomendação de evacuação de hematomas supratentoriais maiores que 20 a 30 ml com escala de coma de Glasgow entre 5-12 para melhora de desfecho funcional [4]. A ressalva é que a técnica cirúrgica minimamente invasiva ou endoscópica utilizada para drenagem no estudo é pouco disponível e não permite utilização desses dados para serviços que dispõem apenas de técnicas tradicionais de craniotomia.
Para os sangramentos de fossa posterior de 15 ml ou mais ou com deterioração neurológica, permanece o forte grau de recomendação de craniotomia para evacuação do hematoma.
O manejo cirúrgico de sangramentos intraventriculares deve ser realizado principalmente com derivação ventricular externa. A melhor indicação é nos sangramentos intraventriculares com hidrocefalia obstrutiva, com a possibilidade de redução da mortalidade.
Assim, deve-se solicitar avaliação neurocirúrgica diante de sangramentos de grande volume, sangramentos em fossa posterior ou intraventriculares ou piora do nível de consciência.
Aproveite e leia:
Diretriz de Hemorragia Subaracnóidea Aneurismática da AHA/ASA
A hemorragia subaracnoidea aneurismática (HSAa) é o terceiro evento cerebrovascular mais comum, após AVC isquêmico e AVC hemorrágico parenquimatoso. Em maio de 2023, foi publicada a diretriz de HSA da American Heart e American Stroke Association (AHA/ASA). O tópico "Diretriz de Hemorragia Subaracnoidea Aneurismática da AHA/ASA" revisa o diagnóstico, classificação e tratamento da doença.
Bougie e Via Aérea
O bougie ou guia elástico de intubação foi desenvolvido para aumentar a chance de intubar na primeira tentativa. Inicialmente aplicado em vias aéreas difíceis, há quem indique o bougie em toda intubação. Um nova revisão sistemática e metanálise de autores brasileiros avaliando o benefício do bougie foi publicada em fevereiro de 2024 no Annals of Emergency Medicine. Este tópico revisa o tema e os resultados do estudo.
AVC Isquêmico Maligno
AVCi maligno é uma doença grave com até 78% de mortalidade. O tratamento é semelhante aos outros tipos de AVCi, com poucas condutas específicas que mudem seu desfecho. Em 07 de abril foi publicado um artigo original no New England Journal of Medicine sobre terapia endovascular em AVCi maligno. Vamos aproveitar para revisar esse tópico e avaliar o que essa nova evidência acrescenta na prática.
Fluidos na Pancreatite Aguda
Recentemente o New England Journal of Medicine publicou o Waterfall, um estudo sobre ressuscitação volêmica na pancreatite aguda. Um tema muito discutido e com poucas evidências. Vamos ver o que essa nova evidência acrescentou e revisar o tópico.
Caso Clínico #12
Homem de 50 anos com queixa de tontura de início súbito há 1 dia.
