COVID Longo
COVID longo é uma síndrome nova com definição e comportamento ainda incertos. A Nature lançou uma revisão sobre o tema em janeiro de 2023, trazendo ideias e informações interessantes que merecem ser repercutidas aqui no Guia [1].
O que é COVID longo?
COVID longo ocorre em pelo menos 10% dos pacientes que tiveram síndrome do desconforto respiratório do adulto (SDRA) por SARS-CoV-2. A condição também pode ocorrer em pacientes que tiveram a forma leve da COVID.
A síndrome de COVID longo envolve várias queixas e alterações. Com mais de 200 sintomas já descritos e relacionados, sua definição clínica ainda é imprecisa.
Os fatores de risco que contribuem para o surgimento de COVID longo incluem:
- Sexo feminino
- Diabetes mellitus tipo 2
- Reativação do vírus de Epstein-Barr (EBV)
- Doenças do tecido conjuntivo
- Transtorno do déficit de atenção com hiperatividade
- Urticária crônica e rinite alérgica
Os sintomas também são mais encontrados em populações latinas/hispânicas e em condições de desfavorecimento socioeconômico. Acredita-se que essa tendência se relacione com a incapacidade de repouso correto nas semanas após a infecção.
Principais sintomas
Apesar de a lesão pulmonar ser a principal consequência da COVID, outros sistemas também sofrem com a infecção. A revisão traz evidências de danos a longo prazo no coração (maiores taxas de insuficiência cardíaca e arritmias), rim (lesão renal aguda e progressão de doença renal crônica), pâncreas (maiores taxas de diabetes tipo 2) e fígado.
Os sintomas neurológicos são um componente significativo do COVID longo. Déficit cognitivo é a principal queixa. Uma meta-análise encontrou a presença desse sintoma em 22% dos pacientes após 12 semanas da infecção [2]. A incidência da queixa de déficit cognitivo não difere entre hospitalizados e não-hospitalizados e pode não ser totalmente perceptível pelo paciente.
Outros sintomas neurológicos podem ser vistos na tabela 1.
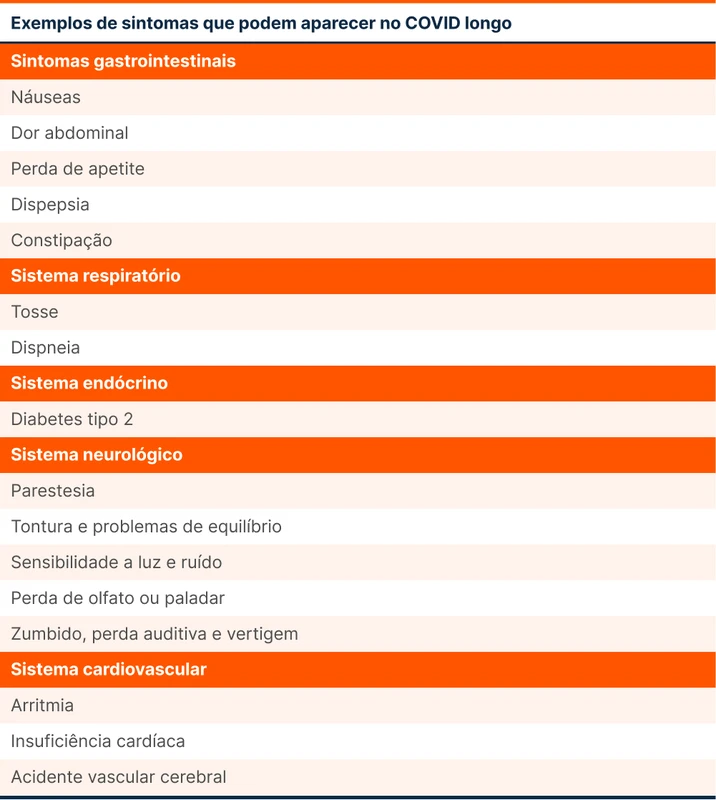
Possíveis mecanismos para os danos neurológicos incluem neuroinflamação e disfunção endotelial. Danos aos vasos da circulação do sistema nervoso central causados pela coagulopatia induzida pela COVID também podem estar envolvidos.
A maioria dos sintomas se resolve com o tempo. Um trabalho encontrou que 85% das pessoas com sintomas em 2 meses tiveram resolução do quadro em um ano [3]. Os sintomas neurológicos seguem um curso diferente, demorando para surgir e para se resolverem.
E a fadiga?
Algumas coortes reportam que a fadiga é o sintoma mais comum do COVID longo. Em certos casos, a fadiga pode estar dentro de um espectro da doença conhecida como encefalomielite miálgica/síndrome da fadiga crônica (EM-SFC). Essa é uma doença multissistêmica e neuroimune que surge geralmente após uma infecção viral ou bacteriana (em especial por EBV, C. burnetii e febre do Nilo ocidental), existindo agora uma correlação com COVID.
Um dos critérios diagnósticos é a redução da capacidade de realizar atividades ocupacionais, educacionais ou sociais como se fazia antes, durando por pelo menos 6 meses. Isso é acompanhado de fadiga que não alivia com descanso e pode se associar com sono não reparador, intolerância à ortostase ou mal estar após esforço físico.
Disautonomia é uma ocorrência comum tanto em EM-SFC quanto no COVID longo, especialmente na forma de síndrome da taquicardia postural ortostática (POTS).
Diagnóstico e tratamento
Ainda não há ferramentas consensuais para o diagnóstico definitivo de COVID longo. Alguns estudos em andamento tentam avaliar a presença de citocinas ou de imagens demonstrando microcoágulos. Em muitos casos, o diagnóstico é presuntivo baseado na presença de sintomas e exclusão de causas alternativas.
Não existe terapia estabelecida para COVID longo, apesar de diversas linhas de pesquisa em andamento. Terapias que são utilizadas para EM-SFC estão em estudo para COVID longo. Alguns exemplos: betabloqueador para POTS, imunoglobulina intravenosa para disfunção imune e naltrexona em baixa dose para neuroinflamação encontrada em pacientes com sintomas neurológicos, fadiga ou dor.
A vacina para COVID confere proteção para COVID longo, com uma redução de risco de 15 a 41% se a vacina for antes de se infectar por SARS-CoV-2. É incerto se a vacina traz benefício no controle do quadro de COVID longo após o surgimento dos sintomas.
Estudos com COVID longo são alvos de críticas. Questiona-se se algumas pessoas do grupo controle tiveram COVID leve/assintomático e não fizeram o diagnóstico e se a sorologia pode ter sido falseada pela vacina.
Aproveite e leia:
Pé Diabético
O pé diabético é a destruição, ulceração ou infecção do pé de pacientes com diabetes. Essa condição está diretamente associada à neuropatia periférica e a doença vascular periférica. Esta revisão aborda a classificação, diagnóstico e tratamento das complicações associadas ao pé diabético com base em uma revisão publicada em 2023 no Journal of the American Medical Association e na diretriz de pé diabético infectado da International Working Group on the Diabetic Foot (IWGDF).
Reposição de Vitamina D
Em julho de 2022, um grande ensaio clínico randomizado sobre vitamina D e desfechos ósseos foi publicado no New England Journal of Medicine. Esse tópico aborda as evidências de reposição de vitamina D e os resultados do estudo VITAL.
Anfotericina B
Anfotericina B é um antifúngico amplamente utilizado. A medicação está associada a muitos efeitos adversos, principalmente nefrotoxicidade. Este tópico discute os usos da anfotericina B, os efeitos adversos e as estratégias para diminuí-los.
Vacina Pneumocócica no Adulto
Atualmente, o esquema de vacinação pneumocócica no Brasil é baseado em duas vacinas: VPC13 e VPP23. Em outubro de 2021, o Comitê de Práticas Imunizantes dos Estados Unidos recomendou o uso das novas vacinas PCV15 ou PCV20, considerando uma maior efetividade com relação ao esquema anterior. Assim, trazemos uma revisão do esquema vacinal brasileiro e os principais pontos desta nova recomendação.
Tuberculose Latente
A tuberculose latente é um problema global de saúde pública. Com o aumento do uso de imunossupressores, em especial inibidores do fator de necrose tumoral alfa (TNF-alfa), a preocupação com a progressão da doença para a forma ativa tem aumentado. Em 2022, o New England Journal of Medicine Evidence e o Journal of the American Medical Association (JAMA) publicaram revisões sobre o assunto. Vamos trazer os principais pontos neste tópico.
