Síndrome de Wellens
A análise do eletrocardiograma (ECG) na dor torácica tem como divisor de águas a presença de supradesnivelamento do segmento ST (supra de ST). Alguns argumentam que o foco excessivo no supra de ST pode desviar a atenção de outros padrões relevantes no ECG [1]. Aproveitando publicações, vamos revisar o padrão de Wellens, um ECG que sempre deve ser lembrado [2, 3].
O que é o padrão eletrocardiográfico de Wellens?
O padrão de Wellens é um achado eletrocardiográfico caracterizado por ondas T bifásicas ou profundamente invertidas nas derivações V2 e V3. Apesar da descrição clássica em V2 e V3, os achados podem ocorrer em outras derivações.
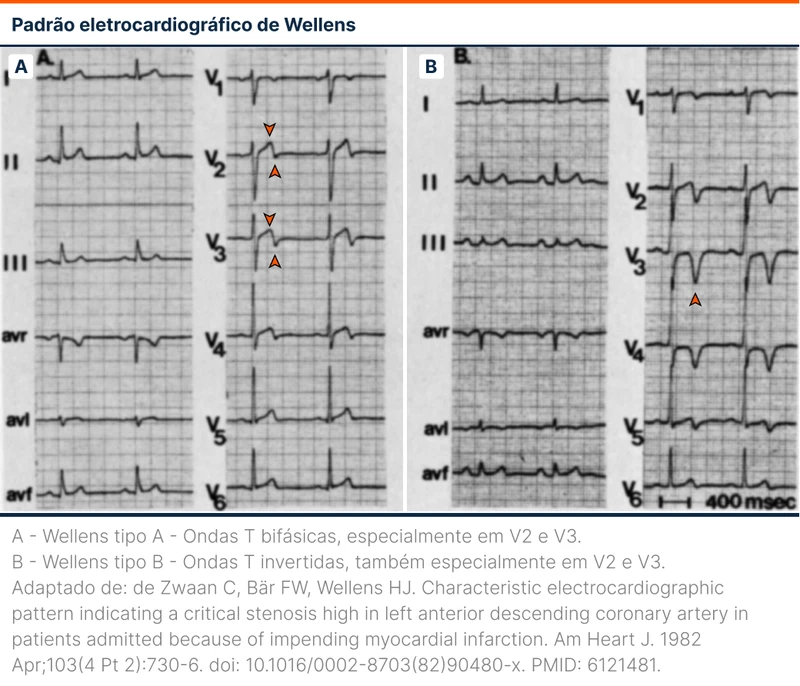
Ele é dividido em tipos A e B. O tipo A representa o padrão com ondas T bifásicas em V2 e V3, ocorrendo em aproximadamente 25% dos casos. O tipo B representa o padrão com ondas T profundamente invertidas em V2 e V3, respondendo pelos outros 75%. Os achados podem progredir do tipo A para o tipo B no mesmo paciente.
A primeira percepção de que esses achados merecem atenção ocorreu em 1982 [4]. Esse trabalho avaliou 145 pacientes internados por angina instável, dos quais 26 (18%) apresentavam o ECG com esse padrão. Dos 26 pacientes, 16 não tiveram abordagem coronariana e desses 16, 12 evoluíram com infarto anterior extenso em semanas após a admissão.
O padrão tem alta correlação com estenose crítica da artéria descendente anterior. Um trabalho encontrou sensibilidade de 69% e especificidade de 89% para a presença de estenose significativa da artéria descendente anterior na presença do padrão [5].
A história natural de pacientes com o padrão de Wellens é extremamente desfavorável. A maioria infarta ou tem recorrência dos sintomas em dias a semanas. Por isso, a condição é caracterizada como um estado de pré-infarto.
O que caracteriza a síndrome de Wellens e quais os diagnósticos diferenciais?
Muitas condições alteram a onda T. Alguns autores propuseram critérios para diferenciar o padrão de Wellens de causa coronariana de outros diagnósticos. Assim, a síndrome de Wellens seria composta pelo padrão eletrocardiográfico de Wellens e os seguintes critérios [6]:
- Segmento ST isoelétrico ou minimamente (< 1 mm) elevado
- Ausência de ondas Q precordiais
- História de angina
- Presença do padrão mesmo em momentos sem angina
- Marcadores de lesão miocárdica normais ou minimamente elevados
Os pacientes com essa condição têm risco de atraso no diagnóstico, já que podem se apresentar sem dor e com marcadores de lesão miocárdica normais.

As causas mais importantes de alteração da onda T que não são síndrome de Wellens estão na tabela 1. Já as causas de síndrome de Wellens com coronárias normais, também conhecida como pseudo-Wellens, são mais restritas, incluindo:
- Ponte miocárdica
- Uso de cocaína
- Uso intenso de cannabis
- Colecistite aguda
- Miocardiopatia por estresse (veja mais sobre no "Caso Clínico #4").
Qual é a conduta diante do padrão de Wellens?
Os pacientes com síndrome de Wellens devem ser admitidos e ter as artérias coronarianas investigadas com angiografia (cateterismo diagnóstico). Além disso, as medicações habituais para infarto devem ser iniciadas empiricamente até que a hipótese de doença coronariana seja avaliada.
Se uma estenose crítica for confirmada, a revascularização é obrigatória, seja por via cirúrgica ou percutânea. A extensão da doença coronariana é que decide se a melhor opção é angioplastia percutânea ou revascularização cirúrgica. Não há indicação de trombólise para esses pacientes, a não ser que evoluam com infarto com supra de ST sem a disponibilidade de cateterismo.
Testes de estresse devem ser evitados. O aumento na demanda de oxigênio em um paciente com estenose crítica pode precipitar infarto agudo do miocárdio, arritmias e morte súbita.
Aproveite e leia:
Caso Clínico #4
Uma mulher de 61 anos é levada para a sala vermelha do hospital por fadiga, palpitações e dispneia iniciados no dia anterior.
Fentanil na Intubação de Sequência Rápida
O papel do fentanil na intubação de sequência rápida é motivo de debate. Será que é benéfico utilizar essa droga antes das outras medicações? Esse tópico revisa as evidências sobre o tema.
Controle Farmacológico de Frequência Cardíaca na Fibrilação Atrial
O controle da frequência cardíaca na fibrilação atrial é parte essencial do manejo. O controle de frequência reduz a incidência de taquicardiomiopatia e diminui sintomas. Esse tópico do "como fazer" revisa o controle farmacológico de frequência cardíaca na fibrilação atrial.
Avaliação de Risco Cardiovascular: Calculadora PREVENT
Existem várias formas de estimar o risco cardiovascular para determinar estratégias de prevenção. Em 2024, a American Heart Association (AHA) lançou a PREVENT, uma nova calculadora de risco de eventos cardiovasculares. Este tópico revisa o assunto e traz as novidades sobre a ferramenta.
Diureticoterapia na Insuficiência Cardíaca Aguda
Diureticoterapia é a pedra fundamental do tratamento da insuficiência cardíaca (IC) descompensada há mais de 20 anos. Ainda assim, há muitas perguntas sem respostas claras nesse tema. A revisão do mês traz um apanhado do conhecimento atual sobre os diuréticos na IC.
