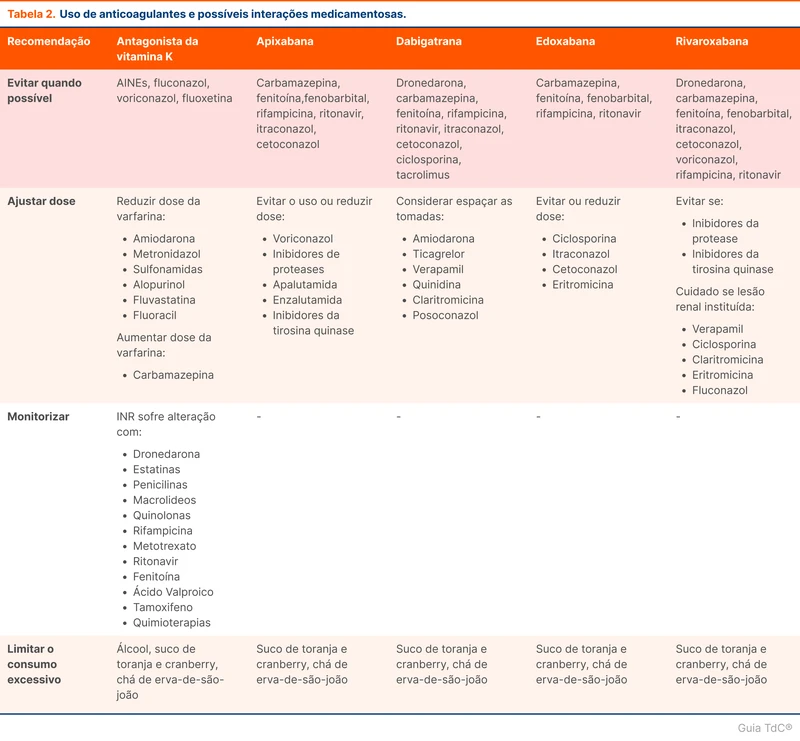
Hipotireoidismo Subclínico
O hipotireoidismo subclínico está presente em cerca de 10% dos adultos e está relacionado com aumento do risco cardiovascular [1]. O manejo adequado depende da idade do paciente e valores de TSH, além de outras características. Este tópico aborda o diagnóstico e o manejo dessa condição.
Definição e diagnóstico diferencial
Hipotireoidismo subclínico é um diagnóstico laboratorial caracterizado por TSH elevado e T4 livre normal. O hipotireoidismo franco/manifesto é definido por TSH elevado e T4 livre reduzido, com ou sem a presença de sintomas [1-3]. Uma outra tradução possível de hipotireodismo franco é “hipotireoidismo clínico”, porém esse termo pode causar confusão já que as definições de hipotireoidismo subclínico e hipotireoidismo franco são laboratoriais.
O hipotireoidismo pode ocorrer por doença da tireoide (hipotireoidismo primário) ou por falta de estímulo dos hormônios centrais (hipotireoidismo central). A tabela 1 mostra o perfil laboratorial dos tipos de hipotireoidismo.

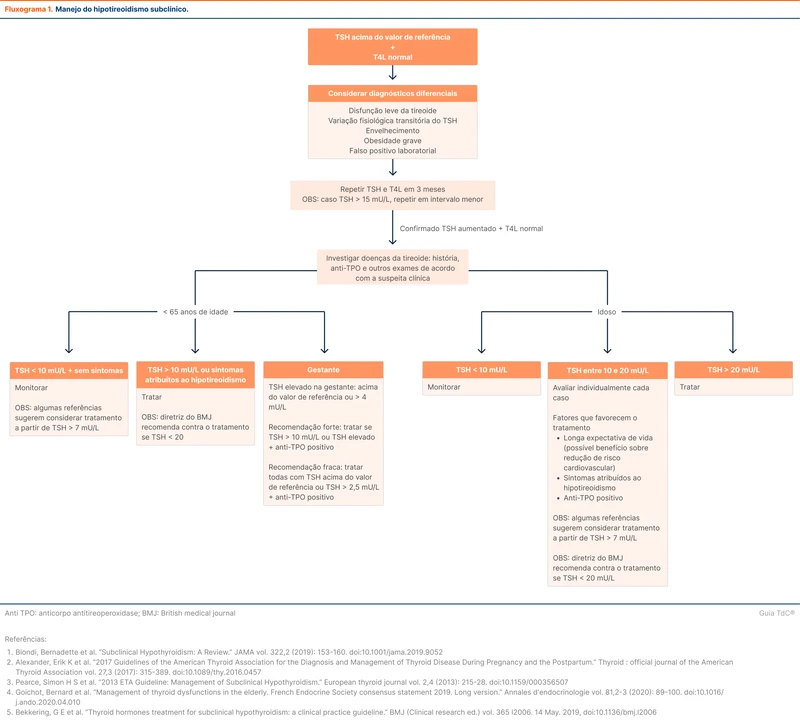
Os valores de TSH devem ser confirmados com uma nova dosagem em três meses ou em um intervalo menor se TSH > 15 mU/L.
Uma disfunção leve da tireoide pode resultar em TSH elevado com T4 livre normal, porém outras situações também podem causar esses achados laboratoriais, como:
- Variação fisiológica transitória do TSH
- Envelhecimento
- Obesidade grave
- Falso positivo laboratorial
A disfunção leve está presente em fases iniciais da tireoidite de Hashimoto, após lobectomia ou radioterapia, em doenças infiltrativas ou granulomatosas e por uso de drogas que interferem na função da tireoide.
Elevações transitórias do TSH podem ocorrer após a recuperação de doenças graves ou episódios de tireoidite que se resolveram. Para saber mais sobre a análise da função da tireoide em pacientes hospitalizados, veja "Eutireoideo Doente e Função Tireoidiana no Paciente Hospitalizado".
Os níveis de TSH aumentam com o envelhecimento. Para idosos com idade maior que 60 anos, uma diretriz francesa sugere ajuste do limite superior de referência dividindo a idade por 10. Por exemplo, pacientes com 80 anos teriam o limite superior de 8 mU/L [4].
Progressão e possíveis impactos
O hipotireoidismo subclínico está associado ao aumento do risco cardiovascular. Metanálises encontraram que TSH acima de 7 mU/L foi associado a aumento do risco de AVC e mortalidade por doença coronariana e TSH > 10 mU/L, a maior risco de insuficiência cardíaca e infarto agudo do miocárdio [1,5,6].
A prevalência de hipotireoidismo subclínico é de 5 a 10% na população geral. Um quarto desses pacientes tem TSH acima de 10 mU/L [7,8]. A progressão estimada para hipotireoidismo franco é de 2 a 6% ao ano. Fatores que aumentam a chance de progressão são:
- TSH > 10 mU/L
- Positividade do anticorpo anti-tireoperoxidase (anti-TPO)
- Sexo feminino
- T4L próximo ao limite inferior de referência [1,7,9,10]
Um TSH elevado pode normalizar espontaneamente com o tempo, especialmente se em níveis mais baixos. Um estudo retrospectivo avaliou mais de 300.000 pacientes com TSH elevado sem história de doença tireoidiana prévia e encontrou que o TSH se normalizou dentro de 5 anos em 62% dos pacientes com TSH entre 5,5 e 10 mU/L e em 27% dos pacientes com TSH > 10 mU/L [11].
Há dúvidas se o hipotireoidismo subclínico causa sintomas. Em idosos, não há associação com alterações cognitivas, depressão, pior qualidade de vida ou alterações metabólicas. Contraintuitivamente, o risco cardiovascular parece reduzir em pacientes idosos com hipotireoidismo subclínico, principalmente a partir dos 85 anos [4,12-14].
Recomendações para o tratamento
Há poucas evidências sobre o tratamento a longo prazo do hipotireoidismo subclínico. Em metanálise de 21 ensaios clínicos randomizados, o tratamento não melhorou desfechos em sintomas ou qualidade de vida para valores de TSH de até 12 mU/L [15].
O maior estudo sobre o hipotireoidismo subclínico foi o TRUST Trial, um ensaio clínico randomizado, controlado e cegado, em indivíduos com mais de 65 anos. A amostra incluiu mais de 700 pessoas com média de idade de 74 anos, randomizadas em dois grupos - reposição com levotiroxina ou uso de placebo. Após mais de um ano de acompanhamento, não houve diferença significativa em desfechos relacionados à qualidade de vida, funcionalidade, sintomas, cognição, fragilidade, depressão e sarcopenia. Os resultados não podem ser estendidos para pacientes com TSH > 10 mU/L, porque houve pouca representação dessa população. O estudo não teve poder para chegar a conclusões sobre desfechos cardiovasculares e mortalidade e não avaliou desfechos de longo prazo [16-18].
O tratamento de hipotireoidismo subclínico está indicado para pacientes jovens com TSH > 10 mU/L ou com sintomas atribuídos ao hipotireoidismo. Idosos com TSH < 10 mU/L não têm indicação de tratamento. Para idosos com TSH entre 10 e 20 mU/L é necessário considerar a presença de sintomas e os riscos da reposição de levotiroxina (fluxograma 1) [2,4,19,20].
Os riscos do tratamento incluem fibrilação atrial, osteoporose, fraturas e uso de doses excessivas de levotiroxina. Um estudo de coorte identificou que 40% dos idosos que utilizavam levotiroxina estavam com o TSH em valores menores do que o da referência, ou seja, foram submetidos a tratamento excessivo [21].
A diretriz britânica de 2018 publicada no British Medical Journal (BMJ) foi fortemente contra o tratamento do hipotireoidismo subclínico. Essa recomendação não se aplica a pacientes com TSH > 20 mU/L ou mulheres que estão tentando engravidar. Em pacientes com sintomas significativos atribuídos ao hipotireoidismo ou com idade ≤ 30 anos, a decisão de repor hormônios deve ser individualizada [3].
A Society for Endocrinology e a British Thyroid Association publicaram críticas à essa diretriz. Essas organizações argumentam que a recomendação vem de extrapolação de estudos em idosos com poucos sintomas e que TSH de 20 mU/L como gatilho para tratamento está acima do que foi avaliado nos trabalhos. Como resposta, os autores do BMJ destacam que são necessárias evidências de benefício para a indicação de um tratamento, e não o contrário.
Quando há indicação de tratamento, o objetivo é normalizar o TSH. A levotiroxina (T4) é o medicamento de escolha. Doses de 25 a 75 mcg/dia costumam ser suficientes. A liotironina (T3) não é recomendada. O monitoramento do TSH nos pacientes não tratados deve acontecer anualmente quando houver suspeita de doença tireoidiana ou anti-TPO positivo e a cada dois a três anos nos demais casos [1,4,7,22].
Para mulheres que vão fazer reprodução assistida, há recomendação forte com moderada qualidade de evidência para tratamento com levotiroxina para meta de TSH < 2,5 mU/L [23].
Nas gestantes, são utilizadas tabelas de referências com TSH ajustado e, se não disponíveis, TSH > 4 mU/L pode ser considerado elevado. Segundo a American Thyroid Association, há recomendação forte para tratar gestantes com TSH > 10 mU/L ou valores acima da referência em combinação com anti-TPO positivo. Há recomendação fraca de tratamento para todas as gestantes com valores acima do limite superior da referência ou com TSH > 2,5 mU/L e anti-TPO positivo [23].