Guia Prático de Doença Hepática Gordurosa Não Alcoólica
Em janeiro de 2023, a American Association for the Study of Liver Diseases (AASLD) publicou recomendações sobre avaliação e manejo da doença hepática gordurosa não alcoólica (nonalcoholic fatty liver disease - NAFLD) [1]. Esse tópico revisa os principais pontos da diretriz.
Entendendo a nomenclatura
Doença hepática gordurosa não alcoólica (nonalcoholic fatty liver disease - NAFLD) é um termo abrangente que inclui a esteatose hepática não alcoólica e esteatohepatite não alcoólica (nonalcoholic steatohepatitis - NASH). O que diferencia essas duas últimas condições é a evidência de lesão hepática, que está presente na NASH, mas está ausente na esteatose hepática não alcoólica.
A deposição de gordura hepática nos pacientes com NAFLD acontece de forma independente da ingestão de álcool e na ausência de causas alternativas de esteatose.
O limite para o consumo de álcool associado a NAFLD é de menos de 20 g/dia para mulheres e menos de 30 g/dia para homens. Em média, uma dose de álcool tem 14 g (veja a figura 1).

Causas alternativas de esteatose devem ser consideradas e afastadas conforme o contexto clínico, em especial as seguintes:
- Drogas: metotrexato, tamoxifeno, amiodarona, corticoides
- Doenças hepáticas: doença de Wilson, doença celíaca e carência nutricional
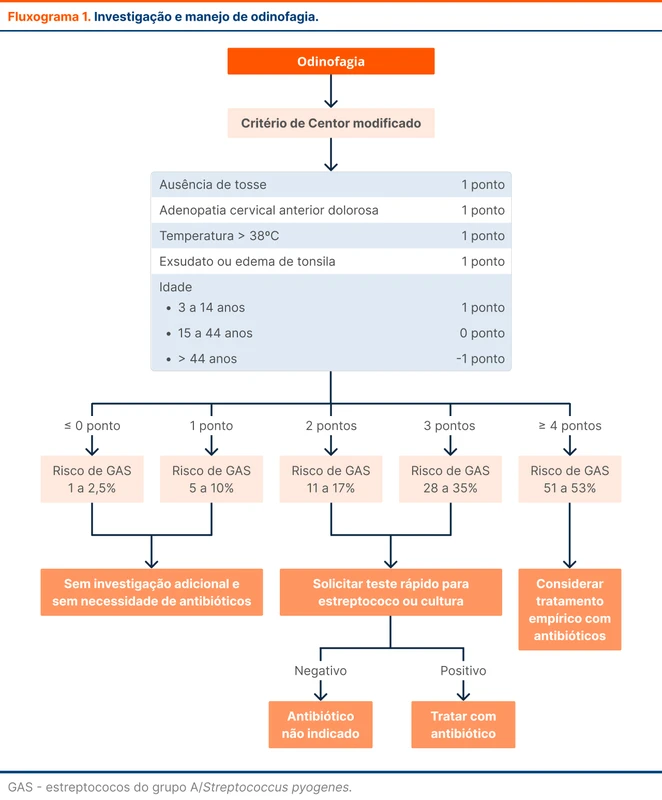
Quais são os fatores de risco e como avaliar?
NAFLD está diretamente ligada e frequentemente precede o desenvolvimento de síndrome metabólica. Os fatores de risco da NAFLD estão na tabela 1.
DM2 é o fator de risco com maior impacto no desenvolvimento de NAFLD, progressão da fibrose e carcinoma hepatocelular [2, 3]. A presença de NAFLD está associada a um risco de duas a cinco vezes de incidência de diabetes mellitus tipo 2 (DM2).
A presença e o grau de obesidade estão relacionados com a progressão de NAFLD. O acúmulo de gordura visceral aumenta o risco de resistência insulínica, doença cardiovascular e fibrose hepática, independente do índice de massa corporal (IMC). Em pessoas com NAFLD há maior incidência de hipertensão, dislipidemia, doença aterosclerótica e doença renal crônica [4].
A avaliação inicial do paciente com esteatose inclui:
- Rastreio de síndrome metabólica
- Avaliação do consumo de álcool
- Exclusão de outras causas de hepatopatia.
O exame físico deve buscar sinais de resistência à insulina e de doença hepática avançada (veja a tabela 2).

O rastreio de NAFLD é direcionado para pessoas com risco aumentado de hepatopatia, no caso aquelas com obesidade, DM2, HAS e história familiar de cirrose por NASH. O objetivo é identificar pacientes com fibrose clinicamente significativa (estágio ≥ 2).
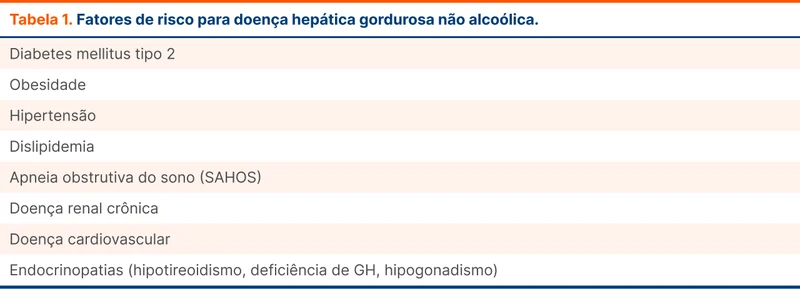
A suspeita de NAFLD ocorre na presença de fatores de risco ou quando existe achado incidental de esteatose hepática em exames de imagem (como na ultrassonografia). Nesse cenário, os pacientes devem ter o escore FIB-4 calculado (fibrosis-4 index). Esse escore tem como objetivo identificar pessoas com maior probabilidade de ter fibrose avançada.
Um paciente com FIB-4 < 1.3 é considerado de baixo risco e uma nova avaliação só é indicada em um a três anos, dependendo da presença de DM2 ou outro fator de risco. Caso o FIB-4 ≥ 2.67, a diretriz sugere encaminhar para avaliação especializada. Em valores intermediários, a diretriz sugere teste adicional, sendo a elastografia uma opção (veja mais detalhes no fluxograma 1).
Leia também sobre FAST-score que falamos no tópico Escore para Identificação de Fibrose na Esteatose Hepática.
Abordagem terapêutica
A base do tratamento é mudança do estilo de vida com dieta e exercício físico regular. A perda de 3 a 5% do peso já reduz a esteatose. Para redução de NASH e fibrose geralmente é necessária perda de peso maior do que 10%.
Não existem medicamentos aprovados para tratamento direcionado de NAFLD. Apesar disso, algumas medicações mostraram benefício em estudos clínicos e podem ser consideradas segundo a diretriz. Benefício antifibrótico claro não foi encontrado e as medicações não foram estudadas especificamente em pacientes com cirrose.
Em pacientes sem DM2, a vitamina E é uma opção. A medicação reduz os níveis de transaminases sem reduzir fibrose [5]. O uso a longo prazo deve ser ponderado devido dados conflitantes quanto à associação com neoplasia de próstata [6, 7].
Análogos de GLP-1 (liraglutida e semaglutida) devem ser considerados em pacientes com DM2 ou obesidade, reduzindo a progressão de fibrose e de NASH e conferindo benefício cardiovascular [8, 9]. Tirzepatida e inibidores de SGLT-2 têm possível benefício no tratamento pela melhora em exames de imagem, porém mais trabalhos são necessários para confirmar o benefício. Veja o resumo na tabela 3.
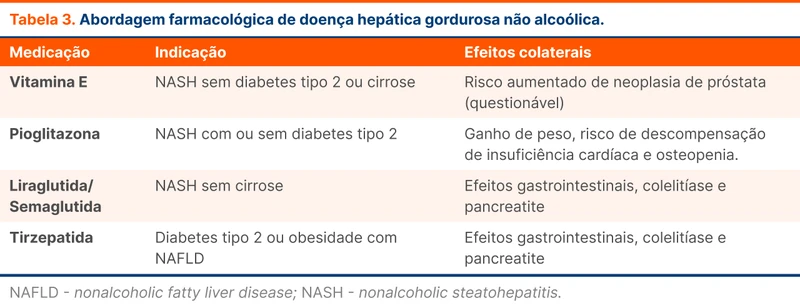
A pioglitazona reduz esteatose e inflamação associada a NASH em pessoas com ou sem DM2 ou pré-DM2 [10, 11]. A diretriz coloca como opção em pacientes com DM2.
Para reduzir o risco cardiovascular em pessoas com NAFLD, recomenda-se o uso de estatina, inclusive nos pacientes com cirrose compensada.
A cirurgia bariátrica deve ser considerada como uma opção terapêutica em pacientes que preencham os critérios para a cirurgia metabólica de perda de peso. O procedimento tem potencial de resolver a NAFLD ou NASH na maioria das pessoas sem cirrose e diminuir a mortalidade por neoplasias e doenças cardiovasculares.
Veja mais no episódio 122 sobre esteatose hepática.