Intubação por Rebaixamento e Manejo da Via Aérea na Intoxicação
O manejo da via aérea é uma prioridade em situações de emergência. Apesar de ser uma medida fundamental, existem dúvidas sobre a indicação ideal de intubação em alguns cenários. O estudo NICO, publicado no JAMA em dezembro de 2023, avaliou o manejo da via aérea no paciente intoxicado [1]. Este tópico revisa as indicações de intubação, a intubação no rebaixamento e os resultados do estudo.
Indicações clássicas de intubação
As indicações de intubação podem ser estruturadas da seguinte maneira:
- A patência ou a proteção da via aérea estão sob risco?
- Existe falha na ventilação ou na oxigenação?
- Existe previsão de um curso clínico desfavorável?
Apesar dessa estrutura, o momento ideal de proceder com a intubação é incerto em muitos casos. De um lado, é prejudicial atrasar demais e realizar o procedimento em um pior momento. De outro, indicações excessivamente precoces podem expor pacientes a uma medida invasiva com muitas complicações, sendo que poderiam ser manejados sem intubação [2].
Os pacientes com insuficiência respiratória, seja por comprometimento da ventilação ou oxigenação, são muitas vezes manejados com ventilação não invasiva (VNI). A VNI pode beneficiar muitos pacientes, especialmente aqueles com exacerbação hipercápnica de DPOC e com edema pulmonar agudo cardiogênico. Fora desses cenários, as indicações têm evidências menos robustas e deve-se ter atenção para os preditores de falha. O risco é apostar de maneira obstinada na VNI e realizar a intubação tardiamente e em um extremo clínico, tornando o procedimento excessivamente arriscado. Para mais informações, consulte o tópico sobre Ventilação Não Invasiva.
Intubação no rebaixamento de nível de consciência
A pneumonite aspirativa é um evento grave que leva a tempo prolongado de ventilação mecânica e parada cardiorrespiratória [3, 4]. A intubação em pacientes com comprometimento da consciência tenta evitar esse evento, já que alguns pacientes rebaixados não protegem bem a via aérea. O problema é que essa prática não foi amplamente estudada e não existe um único parâmetro confiável para avaliar se o paciente está de fato protegendo a via aérea.
O reflexo de vômito ou gag reflex já foi ensinado como um parâmetro útil, porém hoje é desencorajado. Não existe evidência que avaliá-lo seja algo benéfico, muitos adultos não tem esse reflexo, ele não se correlaciona bem com nível de consciência e seu mecanismo não envolve o fechamento da laringe e proteção da via aérea.
Nesse contexto, uma ferramenta amplamente utilizada é a escala de coma de Glasgow (ECG) (tabela 1). Essa escala foi criada nos anos 1970 por neurocirurgiões escoceses para graduar o nível de consciência em pacientes com trauma crânio encefálico [5]. A escala foi ganhando espaço para avaliar coma de causas traumáticas e não traumáticas, figurando inclusive no escore de SOFA para avaliar disfunção orgânica na sepse. Na década de 1990, a ideia de que um Glasgow de 8 ou menos deveria levar a intubação foi proposta e se consolidou nos anos seguintes.
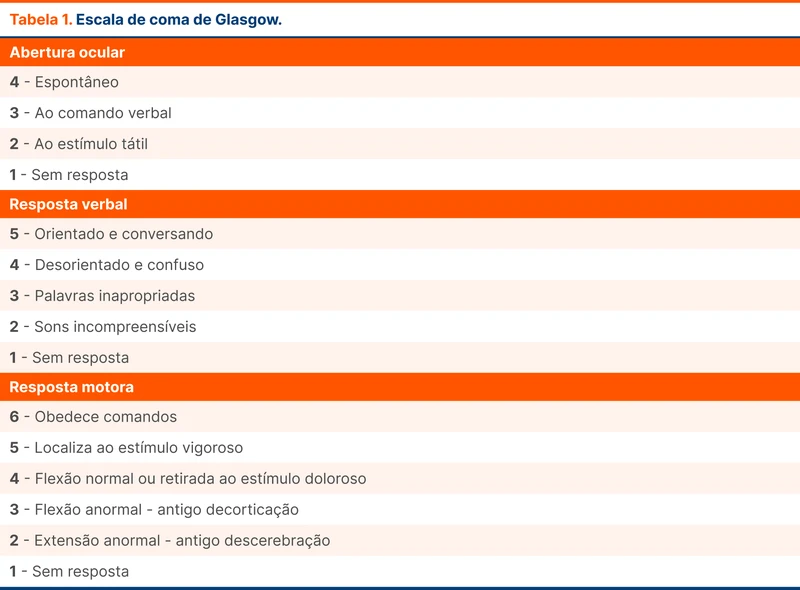
A conduta de indicar intubação pelo Glasgow vem sendo questionada recentemente. Uma revisão sistemática e estudos retrospectivos não encontraram redução de risco de aspiração, com possível aumento de mortalidade e tempo de estadia no hospital [6, 7]. Além disso, o Glasgow pode sofrer variações de pontuação a depender do avaliador, especialmente naqueles com menor treinamento na escala.
O estudo NICO
Esse trabalho foi um ensaio clínico randomizado realizado na França avaliando o manejo da via aérea no paciente intoxicado. O estudo não foi cego e avaliou uma estratégia de limitar intubações contra a prática padrão.
O critério de inclusão envolveu pessoas maiores de 18 anos com suspeita de intoxicação aguda e com escala de coma de Glasgow menor do que 9. Os pacientes eram excluídos nas seguintes situações:
- Necessidade imediata de intubação como insuficiência respiratória, choque, convulsão ou suspeita de lesão no sistema nervoso central
- Suspeita de uma droga com ação cardiovascular como betabloqueadores, bloqueadores do canal cálcio e inibidores da enzima conversora de angiotensina
- Suspeita de intoxicação por uma droga única com disponibilidade de um agente reversor, como opioides ou benzodiazepínicos
A intervenção consistiu em uma estratégia de evitar intubação, exceto se uma indicação de emergência ocorresse. As indicações de emergência eram choque, desconforto respiratório, vômitos e convulsões. No grupo controle, a decisão de intubar ficava a cargo do médico que estava atendendo o paciente. Os pacientes eram monitorizados de perto por quatro horas após a randomização, a partir de então eram tratados de maneira usual.
O desfecho primário foi um composto de morte intrahospitalar, tempo de estadia em UTI e tempo de estadia no hospital. Por ser um desfecho composto com desfechos individuais de relevância clínica diferente, para analisar os resultados foi calculado o win ratio. O desfecho mais relevante na hierarquia foi mortalidade, seguido por tempo de estadia em UTI e tempo de estadia hospitalar.
O estudo incluiu 225 pacientes com média de idade de 33 anos. A mediana de escala de coma de Glasgow foi seis. As drogas mais envolvidas foram álcool (66%), benzodiazepínicos (40%) e neurolépticos (24%). A soma das drogas passa de 100% já que alguns pacientes estavam intoxicados por mais de uma substância.
Houve benefício no grupo intervenção. Pacientes do grupo intervenção foram menos intubados (16% vs 58%), com menos admissões em UTI e menor estadia em UTI. Não houve mortes entre os participantes. O win ratio favoreceu a intervenção, com valor de 1,85 (IC 95% 1,33 - 2,58). Ocorreram menos pneumonias no grupo intervenção (6,9% vs 14,7%).
Esse estudo muda a prática clínica. O trabalho mostra que é seguro limitar as intubações após intoxicações agudas, especialmente quando o agente é o álcool. Para garantir essa segurança, o paciente precisa ser bem monitorado e os critérios de exclusão do estudo obedecidos.